Важный орган для организма — это щитовидная железа в форме бабочки, которая расположена у основания шеи спереди.
Этот орган производит гормоны, которые называются тиреоидными. Это ТЗ (трийодтиронин) и Т4 (тироксин). Они оказывают влияние на множество важных процессов в организме, такие как обмен веществ, поддержание веса, сердечный ритм и температура тела, а также синтез некоторых витаминов.

Тиреоидные гормоны (Т3 и Т4) оказывают большое воздействие на все важные процессы в организме
Если щитовидная железа вырабатывает недостаточное количество гормонов, это состояние называется гипотиреоз, если избыточное — гипертиреоз (тиреотоксикоз).
Функционирование щитовидной железы контролируется гипофизом – железой размером с горошину, которая расположена в основании мозга и отвечает за синтез тиреотропного гормона (ТТГ).
Взаимодействие гипофиза и щитовидной железы основано на принципе обратной связи. Если железа начинает вырабатывать меньше Т4, чем обычно, уровень ТТГ в крови увеличивается, чтобы стимулировать ее активность. И наоборот, при увеличении уровня Т4 уровень ТТГ снижается.
Аутоиммунный тиреоидит
Аутоиммунный тиреоидит (тиреоидит Хашимото, болезнь Хашимото, хронический аутоиммунный тиреоидит, хронический лимфоцитарный тиреоидит) — это состояние, когда защитная система организма атакует здоровые клетки щитовидной железы, ошибочно принимая их за враждебные элементы. Это приводит к воспалению органа и его неполноценной работе. Как результат, щитовидная железа производит меньше гормонов, чем необходимо для организма, что приводит к гипотиреозу.

Эту патологию впервые описал японский хирург Хакару Хашимото в 1912 году. Поэтому данное заболевание также называется тиреоидитом Хашимото или болезнью Хашимото / Источник фото: Wellcome Library, Лондон
Женщины страдают от аутоиммунного тиреоидита Хашимото значительно чаще, чем мужчины, примерно в 4-10 раз. Обычно болезнь проявляется в возрасте от 30 до 50 лет.
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) аутоиммунному тиреоидиту присвоен код E06.3.
Причины возникновения аутоиммунного тиреоидита. Факторы, способствующие развитию
Точные причины этого заболевания пока не установлены. Считается, что тиреоидит Хашимото возникает из-за генетически обусловленного дефекта в поведении лимфоцитов – белых кровяных клеток, которые обычно отвечают за иммунную защиту от инфекций. Из-за сбоя в работе лимфоциты начинают воспринимать клетки щитовидной железы как патогены, атакуя и разрушая их.
У пациентов с аутоиммунным тиреоидитом часто обнаруживается гаплотип HLA-DR5, который наследуется от одного из родителей. Это свидетельствует о том, что болезнь развивается у генетически предрасположенных к ней людей.
Тем не менее, не все генетически подверженные люди обязательно заболеют. Для развития патологии, помимо генетических факторов, необходимо воздействие других аспектов на человека.
Факторы, способствующие развитию аутоиммунного тиреоидита:
- стресс;
- неблагоприятная экологическая обстановка, воздействие радиации;
- вирусные, бактериальные и грибковые инфекции;
- продолжительный прием йодсодержащих препаратов.
Часто болезнь Хашимото выявляется у людей, страдающих другими аутоиммунными заболеваниями.
Заболевания, связанные с аутоиммунным тиреоидитом Хашимото:
- Целиакия – воспаление кишечника при употреблении глютена;
- Системная красная волчанка – поражение соединительной ткани;
- Ревматоидный артрит – воспаление суставов;
- Синдром Шёгрена – сухость слизистых оболочек, включая глаза и рот;
- Сахарный диабет 1-го типа – повышение уровня глюкозы в крови из-за недостатка инсулина из-за автоиммунной агрессии.

Тиреоидит Хашимото часто сопровождается ещё одним автоиммунным заболеванием – целиакией (непереносимость глютена)
Классификация автоиммунного тиреоидита
Существует несколько критериев для классификации заболевания.
В зависимости от характера болезни и размеров щитовидной железы выделяются следующие типы аутоиммунного тиреоидита:
- Скрытый. Заболевание практически не проявляется (отсутствует яркая клиническая симптоматика), и лишь по результатам анализов можно выявить незначительные отклонения уровня тиреоидных гормонов от нормы. При этом щитовидная железа может быть незначительно увеличена.
- Гипертрофический. Этот тип болезни также известен как зоб Хашимото, поскольку происходит увеличение размеров щитовидной железы. Зоб может быть диффузным, если железа равномерно увеличена, узловым при неравномерном увеличении железы с образованием узлов и диффузно-узловым, когда в самой железе есть узлы, но при этом орган увеличен равномерно. Также в крови может быть как избыток (тиреотоксикоз) на ранней стадии заболевания, так и дефицит (гипотиреоз) гормонов, который всегда наблюдается в результате болезни.
- Атрофический. С этим видом болезни объём щитовидной железы, наоборот, уменьшается и орган производит меньшее количество гормонов, чем необходимо (гипотиреоз).
Существуют различные типы аутоиммунного тиреоидита щитовидной железы, которые отличаются по форме развития болезни, характеристикам и функциям органа:
- Первый тип аутоиммунного тиреоидита. Этот тип делится на два подтипа: Iа – субклиническая форма и Iб – зобная форма. При субклинической форме железа либо находится в норме, либо незначительно увеличена, эластичная; уровень гормонов нормальный. В случае зобной формы щитовидная железа незначительно увеличена, более плотная на ощупь, чем обычно; уровень гормонов либо нормальный, либо незначительно понижен или повышен, что не сказывается на самочувствии пациента.
- Второй тип аутоиммунного тиреоидита. Этот тип также имеет два подтипа: IIа – гипертрофическая, или классическая, форма и IIб – атрофическая форма. При гипертрофической, или классической, форме щитовидная железа увеличена, плотная, с бугристой поверхностью; уровень гормонов при этом либо в норме (редко), либо понижен (чаще всего) или незначительно повышен (редко). При атрофической форме щитовидная железа либо нормального размера, либо уменьшена; уровень гормонов понижен.
Стадии аутоиммунного тиреоидита
Существует несколько этапов развития аутоиммунного тиреоидита.
- Эутиреоидная стадия. Это бессимптомный период заболевания, при котором уровень тиреоидных гормонов остается неизменным.
- Стадия тиреотоксикоза (хашитоксикоза). Основным признаком этой фазы является увеличение щитовидной железы (зоб). При пальпации можно обнаружить, что щитовидная железа становится плотной и неоднородной по структуре. На этом этапе из-за аутоиммунного воспаления частично начинает разрушаться ткань щитовидной железы. При этом в крови высокий уровень тиреоидных гормонов, что приводит к их временному избытку – тиреотоксикозу, или хашитоксикозу.
- Субклиническая стадия. На этом этапе продолжается разрушение тканей щитовидной железы. Из-за уменьшения количества нормальных тироцитов, железа производит меньше тиреоидных гормонов. Однако гипофиз повышает выработку тиреотропного гормона (ТТГ), стимулируя щитовидную железу на активную работу. Таким образом, организму удается поддерживать нормальный уровень тиреоидных гормонов.
- Стадия манифестного гипотиреоза. Поскольку аутоиммунное воспаление щитовидной железы продолжается, она вырабатывает меньше тиреоидных гормонов, чем необходимо организму для поддержания физиологических процессов. Развивается гипотиреоз – дефицит тиреоидных гормонов – и проявляются яркие симптомы заболевания.
Важно помнить, что у пациентов с аутоиммунным тиреоидитом не всегда наблюдаются все этапы болезни. Часто тиреоидит Хашимото продолжается длительное время только с признаками одной из стадий – эутиреоза, тиреотоксикоза, субклинического или манифестного гипотиреоза.
Один из важных признаков тиреотоксической стадии – увеличение щитовидной железы (зоб)
Симптомы и признаки аутоиммунного тиреоидита
Проявление симптомов тиреоидита Хашимото и их выраженность зависят от стадии болезни.
На этапе эутиреоза симптомов нет.
При развитии тиреотоксикоза (хашигоксикоза) у пациентов может возникнуть затруднение глотания, ощущение давления в области шеи, хриплый голос. Лабораторные данные: снижение уровня ТТГ при нормальных значениях Т3 и Т4 (иногда – при повышенном уровне Т4).
На субклинической стадии отсутствуют симптомы. Лабораторные данные: повышение уровня ТТГ при нормальном уровне Т4.
Симптомы в момент проявления гипотиреоза, общие для мужчин и женщин:
- симптомы сухости кожи и волос, ломкости ногтей;
- выпадение волос;
- чувствительность к холоду;
- общая и мышечная слабость;
- ощущение сонливости;
- снижение концентрации внимания;
- ухудшение памяти;
- появление отёков;
- проблемы с кишечником, запоры;
- избыточный вес;
- боли в суставах;
- брадикардия – уменьшение сердечного ритма;
- возможное развитие депрессии.
У женщин при аутоиммунном тиреоидите щитовидной железы могут наблюдаться нарушения менструального цикла, болезненные и обильные меcтруации, трудности с зачатием. Это связано с тесной взаимосвязью репродуктивной функции и функции щитовидной железы. Изменения в работе щитовидной железы могут привести к нарушениям овуляции у женщин и затруднить нормальное развитие беременности.
У мужчин аутоиммунный тиреоидит может проявиться проблемами с потенцией: при избытке или недостатке гормонов щитовидной железы уменьшается выработка тестостерона яичками, что влияет на половую функцию.
Лабораторные показатели на этом этапе: повышение уровня ТТГ при снижении Т3 и Т4.
Необходимо отметить, что все указанные признаки не являются специфичными для аутоиммунного тиреоидита: они характерны для гипотиреоза независимо от причин, вызвавших это состояние.
Ход болезни
Тироциты – клетки щитовидной железы – вырабатывают белок тиреоглобулин и фермент тиреопероксидазу. Они необходимы для синтеза тиреоидных гормонов – Т3 (трийодтиронина) и Т4 (тироксина). Однако при тиреоидите Хашимото иммунная система из-за сбоя в работе начинает воспринимать тиреоглобулин и тиреопероксидазу как патогены, которые нужно уничтожить.
Для предотвращения развития этих воображаемых патогенов, иммунная система нападает на тироциты, которые их производят. Сначала она порождает аутоиммунные антитела к тиреоглобулину (АТ-ТГ) и тиреопероксидазе (АТ-ТПО). После этого лимфоциты, особые иммунные клетки крови, совместно с аутоиммунными антителами начинают уничтожать тироциты.
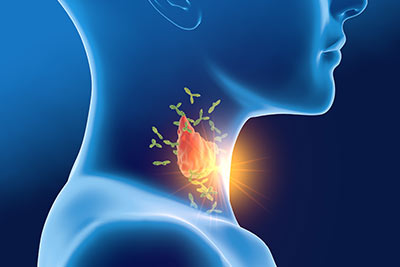
Из-за нарушения работы иммунной системы лимфоциты начинают нападать на клетки щитовидной железы
Место уничтоженных клеток щитовидной железы замещается рубцовой тканью. Но она неспособна выпускать гормоны. Поэтому по мере прогресса аутоиммунного воспаления количество клеток щитовидной железы, которые функционируют нормально, уменьшается. В результате уровень тиреоидных гормонов снижается и возникает гипотиреоз.
Аутоиммунный тиреоидит у детей
Заболевание Хашимото у детей встречается редко: только 0,17–2,3% детей сталкиваются с этой проблемой. Однако если у ребенка или подростка обнаруживают гипотиреоз или нетоксический зоб (щитовидная железа увеличена без воспаления и изменения уровня гормонов), то вероятнее всего причиной является аутоиммунный тиреоидит.
Обычно дети старше 4 лет становятся жертвами болезни Хашимото, а чаще всего это происходит у подростков. Девочки страдают от этого чаще, чем мальчики.
Существуют различные варианты развития аутоиммунного тиреоидита у детей:
- Появление зоба на фоне нормального уровня тиреоидных гормонов.
- Преходящий тиреотоксикоз, также известный как хашитоксикоз, обнаруживается у менее чем 5% детей и обычно проходит без лечения за 3–5 месяцев.
- Гипотиреоз обнаруживается у 3–13% детей во время первого обследования, иногда сопровождается зобом, и может сохраняться на протяжении всей жизни.
Также примерно 10–20% детей с эутиреозом и увеличением щитовидной железы в течение 5 лет после диагностики развивают стойкий гипотиреоз.
Аутоиммунный тиреоидит и беременность
Если у пациентки с аутоиммунным тиреоидитом уровень тиреоидных гормонов в норме, а уровень тиреотропного гормона (ТТГ) до 2,5 мЕд/л, то болезнь не повлияет на возможность благополучной беременности и родов здорового ребенка.
Однако если у женщины имеются отклонения в уровне гормонов, то риски во время беременности значительно возрастают.
Возможные осложнения:
- бесплодие,
- замершая беременность,
- выкидыш,
- плацентарная недостаточность,
- поздний токсикоз,
- преждевременные роды,
- кровотечения после родов,
- гипоксия плода,
- тиреотоксикоз у новорождённого.
Также имеются сведения, что у матерей с нелеченным гипотиреозом при болезни Хашимото могут рождаться дети с интеллектуальными нарушениями, аутизмом, задержкой речи и другими особенностями развития.
Прогноз аутоиммунного тиреоидита. Возможные осложнения
Если аутоиммунный тиреоидит у пациента остается на стадии эутиреоза, то есть сохраняется нормальная концентрация гормонов Т3 и Т4, то заболевание не представляет опасности и не требует лечения.
Если у пациента развился гипотиреоз, то необходимо незамедлительно начать лечение. В случае если не восстановить нормальный уровень тиреоидных гормонов в крови, могут возникнуть серьезные осложнения.
Последствия аутоиммунного тиреоидита с гипотиреозом:
- нарушение репродуктивной функции, включая проблемы с зачатием;
- сильное ухудшение памяти до степени слабоумия;
- анемия – снижение концентрации гемоглобина в крови, что приводит к нарушению поступления кислорода к органам и тканям;
- нарушения в работе сердечно-сосудистой системы: изменение частоты сердечных сокращений; скопление жидкости в перикарде – оболочке из соединительной ткани, окружающей сердце; повышение уровня “вредного” холестерина (ЛПНП), увеличивающее риск развития атеросклероза, инфаркта и инсульта;
- микседематозная кома – состояние, которое может возникнуть при продолжительном не леченом гипотиреозе. При этом пациент сначала ощущает сонливость, затем вялость и, в конце концов, теряет сознание. Микседематозную кому могут вызвать переохлаждение, прием седативных препаратов, инфекция, стресс. Пациенту с микседематозной комой необходима срочная медицинская помощь.
Диагностика аутоиммунного тиреоидита
Согласно рекомендациям Российской ассоциации эндокринологов, можно утверждать, что у пациента есть аутоиммунный тиреоидит, только если присутствуют все основные диагностические признаки.
Основные диагностические признаки аутоиммунного тиреоидита:
- Гипотиреоз (выраженный или скрытый) или хашитоксикоз.
- Наличие антител к ткани щитовидной железы.
- Признаки аутоиммунной патологии на ультразвуке.
Если хотя бы один из этих признаков отсутствует, то диагноз “аутоиммунный тиреоидит” скорее всего не подтвержден.
Для подтверждения диагноза при аутоиммунном тиреоидите проведение пункционной биопсии щитовидной железы не требуется. Этот метод применяется только для выявления отличий с онкологическими заболеваниями щитовидной железы, при наличии узлов диаметром более 1 см.
Контроль динамики уровня аутоиммунных антител при аутоиммунном тиреоидите также бессмысленен: это не позволяет предсказать развитие болезни.
Профилактика и лечение аутоиммунного тиреоидита
На сегодняшний день нет возможности остановить аутоиммунную агрессию организма к щитовидной железе: не существует эффективных лекарств с доказанной эффективностью. Также отсутствуют эффективные меры по профилактике аутоиммунного тиреоидита.
Если у пациента выявлены антитела к своим собственным клеткам или признаки аутоиммунного тиреоидита по ультразвуковому исследованию, но при этом щитовидная железа функционирует нормально (нормальный уровень ТТГ), то не имеет смысла начинать лечение. Лечение рекомендуется только в случае значительного увеличения щитовидной железы.
Если имеются нарушения функции щитовидной железы, показана заместительная гормональная терапия. Это позволяет частично восстановить функцию щитовидной железы приемом гормонального препарата.
Для заместительной гормональной терапии при аутоиммунном тиреоидите используются препараты на основе левотироксина натрия – синтетической формы гормона тироксина (Т4).
При проявлениях манифестного гипотиреоза (увеличение уровня ТТГ и понижение уровня Т4) обычно назначают левотироксин натрия в дозе 1,6–1,8 мкг на килограмм массы тела пациента.
При субклиническом гипотиреозе (повышение уровня ТТГ при нормальном уровне Т4), как правило, не назначают лекарство сразу. Сначала проводят повторный анализ крови на гормоны через 3–6 месяцев. Если результаты показывают стойкое нарушение функции щитовидной железы (уровень ТТГ выше 10 мЕд/л или двукратное превышение уровня ТТГ в диапазоне от 5 до 10 мЕд/л), то назначается заместительная гормональная терапия. Однако если пациентам старше 55 лет и у них есть сердечно-сосудистые заболевания, то заместительная терапия прописывается только при хорошей переносимости препарата.
Если у беременной женщины выявили субклинический гипотиреоз, немедленно назначается заместительная терапия в полной дозе.
Если у женщины, планирующей беременность, выявили аутоиммунные антитела или ультразвуковые признаки аутоиммунного тиреоидита, ей будут рекомендовать сдать анализ крови на гормоны ТТГ и Т4 свободный перед зачатием и в каждом триместре беременности для оценки функции щитовидной железы.
Эффективность лечения оценивается по достижению устойчивого нормального уровня ТТГ в крови после приема препарата.
Диета и образ жизни при аутоиммунном тиреоидите
На сегодняшний день нет убедительных данных о влиянии какой-либо диеты на течение аутоиммунного тиреоидита. Поэтому рекомендации для пациентов с этим заболеванием совпадают с рекомендациями для всех: следует питаться качественно и разнообразно, контролировать уровень стресса, поддерживать умеренную физическую активность, высыпаться.
Протокол питания при аутоиммунном тиреоидите (аутоиммунная диета, аутоиммунный палеопротокол)
Есть ученые, которые считают, что при тиреоидите Хашимото необходимо придерживаться аутоиммунной диеты (аутоиммунного палеопротокола, аутоиммунного протокола питания). Основной принцип этой диеты заключается в представлении о “пористом” кишечнике, что приводит к повреждению слизистой оболочки кишечника и попаданию в кровоток веществ, которые в норме остаются в кишечнике. После этого их начинает атаковать иммунная система, производя к ним антитела, которые атакуют структуры щитовидной железы.

Идея аутоиммунной диеты – восстановить кишечник и снизить аутоиммунное воспаление через правильное питание
Придерживаясь данного питания, можно употреблять: мясо, рыбу и морепродукты, овощи (за исключением картофеля, баклажанов, помидоров, болгарского перца), фрукты, закваски, костные отвары и травы. Не рекомендуется потребление молока и сои, яиц, бобов, орехов и семян, рафинированных продуктов, сахара и подсластителей, консервов, кофе и алкоголя.
Такое питание действительно способно улучшить работу кишечника, однако из-за ограничений может привести к дефициту определенных витаминов и минералов, в частности кальция. На сегодняшний день не проведено убедительных исследований о роли аутоиммунной диеты в лечении аутоиммунного тиреоидита.
Также необходимо быть осторожным с приёмом препаратов, содержащих йод, у пациентов с аутоиммунным тиреоидитом. Превышение дозы йода в лекарствах более 1 мг в день может вызвать развитие гипотиреоза, что означает снижение уровня тиреоидных гормонов. При таком лечении необходимо контролировать функцию щитовидной железы.
К какому специалисту обратиться при аутоиммунном тиреоидите
Лечением и диагностикой аутоиммунного тиреоидита занимается эндокринолог.
Этот врач специализируется на лечении заболеваний эндокринной системы, включая железы внутренней секреции, вырабатывающие и выделяющие в кровь гормоны, регулирующие работу внутренних органов и важные процессы в организме, такие как обмен веществ и поддержание стабильной температуры тела. Щитовидная железа является одной из желез внутренней секреции.
При первичном посещении эндокринолог может подозревать аутоиммунный тиреоидит при сборе симптомов, анамнеза и при пальпации щитовидной железы. Для подтверждения диагноза врач может назначить ультразвуковое исследование щитовидной железы и анализы крови на гормоны.
Связь аутоиммунного тиреоидита с другими заболеваниями
При диагнозе аутоиммунного тиреоидита важно учитывать возможные связи этого заболевания с другими патологиями организма. Научные исследования показывают, что аутоиммунный тиреоидит часто сопровождается другими автоиммунными заболеваниями, такими как сахарный диабет типа 1, системная красная волчанка, ревматоидный артрит и др. Понимание взаимосвязей между аутоиммунным тиреоидитом и другими автоиммунными патологиями позволяет эффективнее управлять лечением и обеспечивать более качественное состояние здоровья пациента.
Имея научные данные о возможных связях аутоиммунного тиреоидита с другими заболеваниями, врачи и пациенты могут принимать более осознанные решения по коррекции образа жизни и лечебных мероприятий. Например, при наличии ревматоидного артрита у пациента с аутоиммунным тиреоидитом важно оценить влияние физической активности на обе патологии, чтобы избежать ухудшения состояния и обеспечить оптимальное лечение.
При аутоиммунном тиреоидите изменения в образе жизни могут играть решающую роль в снижении риска возникновения и прогрессирования других автоиммунных заболеваний. Правильное питание, умеренная физическая активность, здоровый сон и психоэмоциональное самочувствие способствуют укреплению иммунитета, что важно для пациентов с аутоиммунным тиреоидитом и сопутствующими автоиммунными заболеваниями.
Изменения образа жизни при диагнозе аутоиммунного тиреоидита
Получив диагноз аутоиммунного тиреоидита, необходимо внести изменения в свой образ жизни, чтобы улучшить качество жизни и снизить риск обострения болезни. Это важно для поддержания здоровья и благополучия.
Один из ключевых аспектов изменений образа жизни при диагнозе аутоиммунного тиреоидита – это правильное питание. Важно учитывать рекомендации врача и следовать диете, которая способствует улучшению работы щитовидной железы. Употребление пищи, богатой йодом, селеном, витаминами и минералами может оказаться полезным для организма.
Кроме того, регулярные физические упражнения могут оказать положительное влияние на состояние щитовидной железы и общее здоровье. Занятия спортом способствуют улучшению общего состояния организма, повышению иммунитета и снижению стресса, что особенно важно при аутоиммунном тиреоидите.
Помимо этого, важно контролировать уровень стресса и избегать переутомления. Стабильная эмоциональная сфера и здоровый сон также играют важную роль в поддержании здоровья при аутоиммунном тиреоидите.
Необходимо также следить за регулярностью приема лекарственных препаратов, назначенных врачом, и проводить плановые обследования для контроля состояния щитовидной железы. Соблюдение всех рекомендаций специалиста поможет минимизировать риск осложнений и обеспечить наилучшее протекание заболевания.
Новые методики выявления аутоиммунного тиреоидита
Современная медицина постоянно развивается, и среди актуальных направлений исследований – поиск новых методов диагностики аутоиммунного тиреоидита. Этот метод позволяет точно и своевременно выявить данное заболевание, что существенно влияет на эффективность лечения.
Одним из новых подходов в диагностике аутоиммунного тиреоидита является использование современных биомаркеров, которые помогают выявить патологические изменения в щитовидной железе на ранних стадиях. Это позволяет начать лечение раньше, минимизируя возможные осложнения заболевания.
Другим инновационным методом диагностики является применение молекулярно-генетических исследований, которые позволяют выявить генетическую предрасположенность к аутоиммунному тиреоидиту. Это помогает разрабатывать персонализированные методы лечения и позволяет предотвратить возникновение рецидивов заболевания.
Видео по теме:
Вопрос-ответ:
Что такое щитовидная железа?
Щитовидная железа – это небольшой орган в форме бабочки, который расположен у основания шеи спереди. Она отвечает за выработку гормонов, контролирующих обмен веществ и работу организма в целом.
Какие функции выполняет щитовидная железа?
Щитовидная железа выполняет ряд важных функций, включая регуляцию обмена веществ, температуры тела, сердечного ритма, а также влияние на психоэмоциональное состояние человека.
Какие проблемы могут возникнуть при нарушениях работы щитовидной железы?
При нарушениях работы щитовидной железы могут возникнуть различные заболевания, такие как гипертиреоз, гипотиреоз, зоб, аутоиммунные заболевания и опухоли. Эти состояния могут привести к серьезным последствиям для здоровья человека.
Какие факторы могут повлиять на здоровье щитовидной железы?
На здоровье щитовидной железы могут влиять различные факторы, такие как недостаток йода в питании, стресс, наследственность, автоиммунные заболевания, экологическая обстановка и даже некоторые лекарственные препараты.
Как можно поддерживать здоровье щитовидной железы?
Для поддержания здоровья щитовидной железы важно правильно питаться, включая в рацион пищу, богатую йодом, следить за уровнем стресса, вести активный образ жизни, регулярно проходить медицинские обследования и консультироваться с врачом при появлении любых симптомов нарушений.