Если боль в стопе не утихает в течение 1-2 дней, это может свидетельствовать о повреждении костей, связок или сухожилий, о повреждении суставов или нервных волокон. Также эта боль может указывать на развитие некоторых заболеваний стопы (например, подагры или пяточной шпоры) или быть признаком системных заболеваний (например, сахарного диабета).
Часто возникающая боль в стопах является распространенным явлением. Это объясняется сложной структурой этой части тела: множество костей, суставов, связок, фасций и сухожилий. Стопы испытывают большую нагрузку, которая только увеличивается с возрастом.
Игнорирование боли в стопах как усталости или недостаточно серьезного симптома может привести к тому, что люди будут игнорировать ее в течение месяцев и даже лет. В то же время нарушения, вызывающие дискомфорт, со временем усиливаются и могут привести к необратимым последствиям.

Сложное строение стопы является причиной множества возможных травм и патологий
Боль может появиться в разных частях стопы: в пятке, под пальцами, в подошве, сбоку или в центре стопы. Она может проявляться постоянно или временами, возникать ночью или при ходьбе. Характер и место боли зависят от причины ее появления.
Причины боли в стопе
Боль в стопе может быть вызвана не только ушибом или травмой – иногда она указывает на воспалительные процессы в суставах, костях или мягких тканях, генетические, неврологические или сосудистые заболевания. В любом случае, боль в стопе, которая не проходит после отдыха, требует тщательной диагностики и лечения.
Травмы стопы и их последствия
Повреждения костей, суставов и разрывы сухожилий могут случиться не только в случае серьезных травм, например, при падении с большой высоты, но и если человек спотыкается или вывихивает ногу.
Перелом стопы может быть разного уровня тяжести: от небольшой трещины в кости до открытой травмы.
Возможные симптомы перелома стопы:
- интенсивная боль, усиливающаяся при движении и опоре на стопу;
- отечность и гематома (синяк) большой площади;
- визуальное искажение стопы.
В случае острой боли в стопе важно как можно быстрее обратиться к врачу.
Если травма не серьезная, человек может испытывать боль и наступать на ногу, не подозревая о наличии перелома. В то же время заживление не происходит, ткани продолжают повреждаться, что может привести к развитию воспаления.
Лечение перелома стопы зависит от степени тяжести и места повреждения: в некоторых случаях для заживления может потребоваться установка металлических пластин.
Повреждения пальцев достаточно распространены, например, при ударе мизинцем о угол шкафа или ножку стола. Также перелом может быть вызван падением тяжелого предмета на ногу. При переломе палец болит, отекает и может менять цвет.
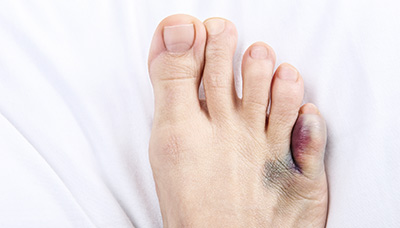
С переломом пальца возникают боль и отек, возможно появление гематомы
При травме мизинца повреждение может заживать само по себе. Обычно на палец не накладывают гипс, а при необходимости фиксируют, используя соседний палец в качестве шины. Однако некоторые травмы, например перелом большого пальца, могут требовать наложения гипса или даже хирургического вмешательства.
Растяжение или разрыв связок (плотной ткани, соединяющей кости) могут возникнуть в результате неудачного прыжка, падения или травмы ноги. Даже незначительное воздействие может привести к повреждению связок из-за потери их упругости, что часто происходит из-за возраста или недвижного образа жизни.
При разрыве или растяжении связок стопы человек испытывает сильную боль. Поврежденная область опухает, возникает синяк.
Интенсивность боли и время на восстановление зависят от степени повреждения, которое может быть как мелкими трещинами, разрывом нескольких волокон, так и полным разрывом связки с отделением мягких тканей от кости.
Запаление суставов
Поражение суставов – артриты – могут возникать вследствие инфекций, автоиммунных заболеваний, нарушений обмена веществ или других патологических состояний. В стопе насчитывается более 30 суставов – они отличаются по строению, размеру, подвижности и нагрузке, которая на них приходится. Поэтому воспаление может проявляться по-разному.
Остеоартрит – чрезвычайно распространенная форма артрита, развивающаяся при износе защитного хряща, покрывающего кости. Сопровождается болью в суставах, ограничением подвижности и увеличением чувствительности. Симптомы развиваются медленно и постепенно нарастают. Заболевание может затронуть любой сустав.
Подагра — это воспаление сустава (как правило, большого пальца ноги), вызванное нарушением обмена веществ и повышенной концентрацией мочевой кислоты в крови. Характеризуется в большей степени ночными приступами боли, отёчностью тканей, ощущением жжения и покраснением кожи.
Острый приступ боли длится от 4 до 12 часов, а последующий дискомфорт в стопе может длиться несколько дней. Со временем болезнь прогрессирует: продолжительность приступов увеличивается, подвижность суставов уменьшается, в прилегающих мягких тканях появляются подагрические узлы — уплотнения от отложений мочевой кислоты. Постепенно воспаление затрагивает и другие суставы.
Это одна из наиболее распространённых и сложных форм артрита, которую трудно лечить. В процессе терапии используются безболевые противовоспалительные медикаменты и специальная диета, которая способствует снижению уровня мочевой кислоты в крови и замедлению прогрессирования заболевания.

В прошлом подагра считалась «болезнью королей»: только очень богатые люди могли себе позволить употребление провоцирующих её продуктов – жирного мяса, вина и пива
Псориатический артрит – это воспаление суставов, которое развивается на фоне псориаза (хронического аутоиммунного заболевания с преимущественным поражением кожи). Болезнь сопровождается болями в стопах в местах прикрепления сухожилий и связок к костям, особенно в задней части пятки или подошве стопы.
Острый артрит — воспаление сустава, сопровождающееся болями и отечностью (включая боли в ноге), возникающее на фоне инфекционных заболеваний, преимущественно в органах желудочно-кишечного тракта и мочеполовой системы. Характеризуется эпизодическими приступами, которые проходят самостоятельно в течение года.
Ревматический артрит — это автоиммунное заболевание, которое поражает не только суставы, но также и другие органы: сердце, легкие, кровеносные сосуды, глаза и кожу. Одним из ранних симптомов ревматического артрита является боль в области прикрепления больших пальцев к стопе.
Плоскостопие
Плоскостопие — распространенное заболевание, при котором поперечный свод стопы (пространство на внутренней стороне стопы между пяткой и подушечками пальцев) становится плоским и во время ходьбы подошва полностью касается пола.
Стопа формируется в детстве, но у некоторых взрослых людей она остаётся плоской из-за слабости мышц, неправильного выбора обуви и других причин. Также плоскостопие может развиваться взрослом возрасте – вследствие травмы или перенапряжения (в том числе при избыточном весе).
Плоскостопие может проходить бессимптомно или сопровождаться болями в области пятки или свода стопы. Иногда боль усиливается при нагрузке и сопровождается отёком в области лодыжки.
Если плоскостопие доставляет дискомфорт, врач может назначить: специальную ортопедическую обувь или стельки для правильного распределения нагрузки на стопу; упражнения для укрепления мышц стопы; физиотерапевтические процедуры, которые помогут облегчить боль и расслабить спазмированные мышцы и связки.
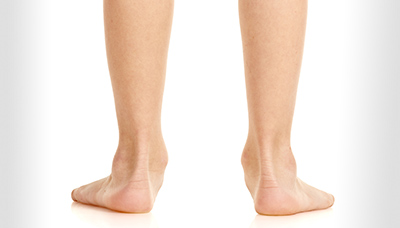
При плоскостопии нарушается правильное положение ног, походка и осанка страдают
Прочие деформации стопы
Вальгусная деформация большого пальца стопы — появление «косточки» у основания пальцев ног. Причиной этого является смещение костей передней части стопы: большой палец, который должен быть направлен вперед, отклоняется к центру, что формирует «шпору» на суставе в его основании. Подобная деформация может возникнуть и у мизинца.
Это заболевание сопровождается иногда эпизодической, иногда постоянной болью в области сустава, покраснением кожи и появлением мозолей.
Появление бурсита может быть связано с ноской неудобной обуви или возникнуть на фоне артрита – воспаления суставов. Если не заниматься коррекцией этого состояния, деформация будет продолжать прогрессировать, что в итоге приведет к сильным болям в стопах, даже до того, что будет невозможно нормально ходить.
Молоткообразная деформация. При данной патологии один или несколько пальцев стопы в покое находятся в согнутом состоянии. Это может вызывать сильный дискомфорт во время движения и способствовать образованию мозолей, так как пальцы сильнее трется об обувь.
Данная деформация развивается из-за дисбаланса в работе мышц, сухожилий и связок – это может быть вызвано особенностями строения стопы, травмами или неправильным выбором обуви.
Чтобы избавиться от боли, врач предложит пересмотреть выбор обуви и может посоветовать использовать ортопедические стельки. В некоторых сложных случаях может потребоваться операция.
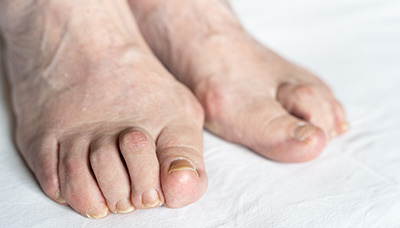
При деформации пальцев стопы в форме молотка один или несколько пальцев всегда находятся в изогнутом состоянии
Врожденные аномалии
Деформация стопы может иметь врожденный характер, включая генетические причины. При таких врожденных дефектах пальцы располагаются необычно, возрастает вероятность появления мозолей. Эти деформации часто сопровождаются болями в области стопы, которые усиливаются при ходьбе. Для смягчения болевых ощущений и замедления дальнейшей деформации назначаются ортопедические стельки, физиотерапевтические процедуры, массаж и упражнения для растяжки и укрепления мышц стопы.
Повреждения стоп при сахарном диабете
Сахарный диабет и его осложнение – диабетическая стопа – приводят к разрушению кожи, костей и нервов на ногах. Это заболевание развивается из-за нарушения кровообращения при повышенном уровне сахара в крови. Это опасное состояние, которое, если не лечиться своевременно, может привести к ампутации конечности.
Нажмите, чтобы увидеть.
Разрушение тканей при диабете продолжает прогрессировать и может привести к утрате конечности
Полиневропатия при диабете — это осложнение, которое происходит из-за разрушения конечных отделов нервных волокон при сахарном диабете. Обычно это заболевание воздействует на ноги (включая стопы) и, на более поздних стадиях, на руки, но может начаться и с рук. У человека с диабетической нейропатией возникают боли (от терпимых до очень сильных), ощущение ползания мурашек и онемение в пораженной области. Боль усиливается в ночное время. Как правило, патология развивается при несбалансированном сахарном диабете, когда уровень сахара не снижается до нормы.
Проблемы с сосудами
Медленное сужение сосудов в нижних конечностях – это одна из причин ощущения боли в стопе. Когда сосуды сужаются из-за атеросклероза, кровь не поступает в достаточном количестве к нижним конечностям. Из-за этого ткани получают меньше кислорода, что в конечном итоге приводит к дегенеративным изменениям, включая отмирание.
Это заболевание обычно появляется у людей после 50-60 лет и первоначально проявляется болями в ногах при продолжительных прогулках. Если не начать лечение атеросклероза, это может привести к потере конечности.
Варикозная болезнь нижних конечностей (варикозное расширение вен) — это патология циркуляции крови, при которой нарушается нормальное движение крови по венам из-за дефектов венозных клапанов или стенок сосудов. При развитии варикоза стенки вен утолщаются, сосуды приобретают извилистую форму, постепенно их контуры становятся видны сквозь кожу. Из-за нарушений венозного кровотока варикозное расширение может сопровождаться ощущением давления и тянущей боли в ногах. Даже небольшие повреждения кожи могут привести к появлению болезненных язв, как правило, они образуются в области медиальной лодыжки (месте соединения стопы с голенью).
Причины появления неврологических симптомов
Неврома Мортона — это доброкачественное заболевание, характеризующееся увеличением ткани вокруг одного из нервов, идущих к пальцам стопы. Возможно появление острой боли, жжения или онемения в подошве стопы, особенно в зоне третьего и четвертого пальцев. Причиной возникновения болезни могут быть неудобные туфли, включая обувь на высоких каблуках. В случае выбора более удобной обуви симптомы могут исчезнуть без медицинского вмешательства.
Поражение периферических нервов — это деструктивные процессы, которые могут затронуть один или несколько нервов. Одним из вариантов является описанная выше диабетическая полиневропатия. Симптомы включают острую боль, онемение и покалывание (нарушение чувствительности) в зоне поражения — чаще всего в кистях рук и стопах. Поражение может возникнуть в результате травмы, инфекционного воспаления, отравления или нарушения обмена веществ. Если у вас есть подозрение на поражение периферических нервов, необходимо обратиться к врачу как можно скорее: без лечения болезнь будет медленно распространяться на другие части тела.
Синдром стопного канала — сдавление крупнейшего нерва, возникающее из-за деформаций стопы (включая плоскостопие), травм суставов или мышц в области лодыжки, опухолей мягких тканей, нерва или его оболочки или сосудистых нарушений (варикозное расширение вен). Этот синдром сопровождается болями в области голеностопного сустава и в стопе, атрофией мышц стопы, сухостью или, наоборот, избыточной потливостью, изменением цвета кожи стопы.
Другие факторы
Источником сильных болей в стопе могут быть повреждения кожи – мозоли, мозоли, трещины, мозоли на подошвах.
Мозоли и натоптыши — это участки кожи, которые становятся твердыми из-за трения или давления. Мозоли могут быть болезненными, особенно если расположены в местах с максимальной нагрузкой при ходьбе.
Мозоль может быть плоской, покрывающей участок стопы с повышенной нагрузкой, или уходить глубоко под кожу, это «стержневая мозоль».
Петля на пятке – это нарушение целостности кожи на пятке, из-за которого может быть очень болезненно ступать на ногу. Петли появляются из-за потери упругости кожи и не всегда говорят о недостаточном уходе: дефект может развиваться, если в организме не хватает определенных микроэлементов (например, железа), на фоне эндокринных, кожных и других заболеваний. Если уход за кожей стоп приличный, а петля избавиться не удаётся, нужно обратиться к врачу, чтобы выявить и устранить причину.
Подошвенные наросты — это заболевание, вызванное вирусом папилломы человека (ВПЧ), которое характеризуется деформацией кожи и образованием ростков на коже. Наросты могут достигать нескольких сантиметров в диаметре и вызывать дискомфорт при ходьбе. Иногда они сами исчезают, но в ряде случаев даже удаление не помогает: после заживления раны вирус снова может поражать ту же или соседнюю область. Лечение напряжено и может продолжаться месяцами.
Контагиозный моллюск — это вирусное заболевание, которое проявляется особыми высыпаниями на коже, похожими на шишечки с белым центром. Эти высыпания могут вызывать зуд, а при повреждении (особенно в местах трения) могут быть болезненными. Контагиозный моллюск редко встречается на стопах, обычно он находится на лице, в области половых органов или в складках кожи. Тем не менее, у людей с ослабленным иммунитетом (включая ВИЧ) или у пожилых людей это заболевание может протекать в необычной форме (например, сильно распространяться, образуя «гигантского моллюска») или развиваться в необычных местах (есть случаи контагиозного моллюска на подошвах).
Что делать при боли в стопе
Поскольку боль в стопе может быть вызвана различными причинами, врачи рекомендуют следующее:
Если болевые ощущения ноющие, периодические, не резкие:
- уменьшить нагрузку: сократить время, проводимое стоя или на ногах, особенно без движения;
- снизить интенсивность физических упражнений;
- провести процедуры для расслабления: теплые солевые или грязевые ванны, массаж;
- включить упражнения на растяжку, включая миофасциальный релиз (упражнения с мячом и роллом);
- прикладывать методы для улучшения кровообращения – например, во время отдыха поднимать ноги выше таза.
Если даже после принятых мер боли сохраняются более 1-2 дней, необходимо обратиться к врачу. Даже умеренный, но длительный дискомфорт в ногах может свидетельствовать о заболевании.
Если боли острые, резкие или причиняют сильное неудобство, важно как можно скорее обратиться к врачу.
При наличии боли в стопе при сахарном диабете необходимо немедленно обратиться к врачу.
Какие специалисты занимаются проблемами со стопой
Ортопед или травматолог осуществляют первичное обследование и лечение при болях в стопе. В случае необходимости они направят к другим специалистам.
Ревматолог занимается диагностикой и лечением заболеваний соединительной ткани и суставов.
Сосудистый хирург исключает патологии, вызванные нарушениями кровообращения.
Невролог помогает выявить неврологическую природу патологии и скорректировать схему лечения.
Подолог занимается проблемами кожи и ногтей на стопе.
Мануальный терапевт проводит манипуляции с мягкими тканями, которые помогают снять мышечный спазм и восстановить биомеханику движения стопы.
Физиотерапевт назначает и проводит физиотерапевтические процедуры.
Эндокринолог специализируется на лечении повреждений стоп, возникающих при сахарном диабете, а также на эндокринных нарушениях, которые могут вызвать избыточный вес (и, как следствие, дополнительную нагрузку на стопы).
Врач лечебной физкультуры (ЛФК) помогает подобрать упражнения для укрепления мышц, стабилизации суставов и расслабления стопы.
Методы диагностики при болях в стопе
Для диагностики болей в стопе проводится физическое обследование, сбор жалоб и анамнеза, а также лабораторные и инструментальные исследования.
Физическое обследование
Перед обследованием врач анализирует жалобы пациента и изучает его медицинскую историю. На приеме врач узнает:
- страдает ли пациент хроническими заболеваниями;
- какой образ жизни он ведет;
- каковы характер и частота боли, и в каких условиях она проявляется.
Далее медик проводит осмотр. Это неотъемлемая часть диагностики, в процессе которой специалист анализирует состояние стопы визуально: отсутствует ли отёчность, синяки, расширенные сосуды и повреждения кожи, нарушения движений и чувствительности. Затем он исследует, как меняется характер боли при прикосновениях, движении и изменении положения стопы.
Инструментальные исследования
Для уточнения диагноза применяются инструментальные исследования.
Рентгенография и компьютерная томография позволяют визуализировать кости, сухожилия и суставы стопы.
Ультразвуковое исследование применяется для оценки состояния мягких тканей, сосудов и нервных волокон стопы.
Допплерография сосудов ног помогает определить, вызвана ли боль нарушением кровообращения.
Исследование методом магнитно-резонансной томографии (МРТ) назначается для оценки состояния небольших суставов и мягких тканей.
Электронейромиография (ЭНМГ) – это метод, который помогает определить, каким образом мышечные импульсы передаются по нервам. Она используется для выявления органических (вызванных поражением нервов, например, травмой) и функциональных (не вызванных поражением нервов) патологий периферических нервов и нервных корешков.
Лабораторные анализы
Общий клинический анализ крови позволяет оценить общее состояние организма и выявить воспалительные процессы.
Биохимический анализ крови помогает определить функционирование важных органов и исключить хронические заболевания, которые могли привести к повреждениям стопы.
Анализ крови на уровень глюкозы поможет исключить наличие сахарного диабета.
Проведение общего анализа мочи позволяет определить возможность образования солей и отложений на костях и суставах.
Исследование уровня холестерина помогает оценить состояние сосудов.
Способы лечения боли в стопе
Боль в стопе может быть следствием различных патологий: травм, осложнений хронических заболеваний, инфекционных воспалений и дегенеративных процессов в суставах, костях, связках или мышцах. План лечения формируется врачом на основе результатов обследования, проводится физический осмотр, анамнез, анализы крови и мочи, а также инструментальные исследования: УЗИ, рентген, МРТ и другие.
Основное направление лечения заключается в устранении причины боли:
- Фиксация при повреждении;
- Антивоспалительное и антимикробное лечение в случае инфекционных заболеваний;
- Поддерживающая и компенсирующая терапия при хронических заболеваниях;
- Физиотерапия, ортопедическое лечение, лечебная физкультура – при деформациях и патологиях, вызванных неправильным распределением нагрузки на стопу.
Если устранить причину невозможно, лечение направлено на уменьшение симптомов путем обезболивания и замедления разрушительных процессов.
При определенных патологиях и травмах используется хирургическое лечение, включая малоинвазивные и открытые операции на стопе.
Ортопедическая обувь и стельки
В данном разделе мы рассмотрим важное значение ортопедической обуви и стелек для облегчения боли в стопе. Как правило, использование специальной обуви и стелек помогает улучшить положение стопы, снять излишнее напряжение и снизить давление на определенные области.
- Ортопедическая обувь. Она специально разработана для поддержки ноги в правильном положении и улучшения структуры стопы. Некоторые модели обуви имеют дополнительные амортизационные свойства, которые помогают уменьшить нагрузку на суставы и связки.
- Специальные стельки. Использование ортопедических стелек также может значительно улучшить положение стопы. Они поддерживают продольные и поперечные своды стопы, снижают давление на подошву и содействуют правильному распределению веса на ногу.
Важно отметить, что подбор ортопедической обуви и стелек должен проводиться специалистом, исходя из индивидуальных особенностей пациента и особенностей его заболевания. Неправильный выбор обуви или стелек может привести к усугублению проблемы и ухудшению состояния стопы.
Таким образом, использование ортопедической обуви и стелек является важным компонентом комплексного лечения боли в стопе. Правильный подбор специальных средств помогает улучшить положение стопы, снять боль и дискомфорт, а также предотвратить развитие дальнейших осложнений.
Массаж и акупунктура для облегчения боли в стопе
В данном разделе мы рассмотрим методы лечения боли в стопе с помощью массажа и акупунктуры. Эти процедуры позволяют добиться облегчения болевых ощущений и улучшить общее состояние пациента. Массаж и акупунктура стали широко распространенными методами в лечении различных заболеваний, включая проблемы со стопой.
Массаж является эффективным способом улучшения кровообращения в тканях стопы, снятия мышечного напряжения и уменьшения воспаления. Акупунктура, в свою очередь, основана на воздействии на биологически активные точки на теле, что помогает справиться с болевыми ощущениями и восстановить правильное функционирование стопы.
Процесс массажа включает в себя различные приемы – от разогрева мышц до растяжек и точечного воздействия на определенные участки стопы. Акупунктура же проводится с использованием специальных игл, которые воздействуют на определенные биологически активные точки, что способствует улучшению общего состояния и уменьшению болевых ощущений.
Хирургическое лечение при сложных случаях
В крайних случаях, когда другие методы лечения не приносят ожидаемого результата, может потребоваться оперативное вмешательство.
Хирургическое лечение при сложных случаях предполагает проведение операции для исправления серьезных деформаций стопы, устранения повреждений связок или хрящей, а также решения других проблем, которые не поддаются консервативному лечению.
Прежде чем решиться на хирургическое вмешательство, важно проконсультироваться с опытным специалистом и вместе принять обдуманное решение. После операции будет необходимо соблюдать рекомендации врача по реабилитации, чтобы быстрее вернуться к активной жизни без болей и дискомфорта.
Физиотерапия и упражнения для стопы
Физиотерапевты и инструкторы специализированных упражнений проводят комплексные занятия, направленные на улучшение подвижности стопы, укрепление мышц и связок. В результате регулярных тренировок боль в стопе уменьшается, а общее состояние здоровья становится лучше.
Важным компонентом физиотерапии является также использование различных аппаратов и устройств, например, ультразвуковой терапии или электростимуляции. Они помогают ускорить процесс восстановления тканей и суставов стопы, улучшить их функционирование.
Не стоит забывать, что правильно подобранные упражнения и физиотерапевтические процедуры должны сочетаться с другими методами лечения, такими как ношение ортопедической обуви и проведение массажа. Только комплексный подход позволит добиться наилучших результатов в лечении болей и проблем со стопой.
Видео по теме:
Вопрос-ответ:
Почему боль в стопе может не проходить в течение 1-2 дней?
Боль в стопе, которая не проходит длительное время, может говорить о различных травмах, повреждениях или патологиях стопы, а также быть симптомом системных заболеваний, таких как сахарный диабет.
Какие могут быть причины боли в стопе, которая не проходит длительное время?
Боль в стопе, которая не исчезает в течение 1-2 дней, может быть вызвана травмами костей, связок или сухожилий, повреждением суставов, развитием патологий (как подагра или пяточная шпора) или являться симптомом системных заболеваний, таких как сахарный диабет.
Что следует делать, если боль в стопе длится более 1-2 дней?
Если боль в стопе не проходит в течение длительного времени, необходимо обратиться к врачу для проведения обследования и выявления причины боли. Только специалист сможет поставить правильный диагноз и назначить соответствующее лечение.
Могут ли боли в стопе быть связаны с пяточной шпорой?
Да, боль в стопе, которая не проходит в течение 1-2 дней, может быть связана с развитием пяточной шпоры – патологии, характеризующейся образованием остеофита на пяточной кости. Это может вызывать острую или хроническую боль при движении.
Может ли боль в стопе быть симптомом сахарного диабета?
Да, боль в стопе, которая не проходит длительное время, может быть одним из симптомов сахарного диабета. Это связано с возможным повреждением нервных волокон (диабетическая нейропатия), что приводит к болям и онемению в ногах.





