Чувство дискомфорта в животе является общим признаком, который возникает при повреждениях и патологиях органов брюшной полости и малого таза.
Под брюшной полостью понимается область ниже нижнего края рёбер, где находятся различные органы и ткани. К органам этой области относятся желудочно-кишечный тракт (желудок, тонкая и толстая кишки), поджелудочная железа, печень, желчный пузырь, селезенка, почки, надпочечники, мочеточники.
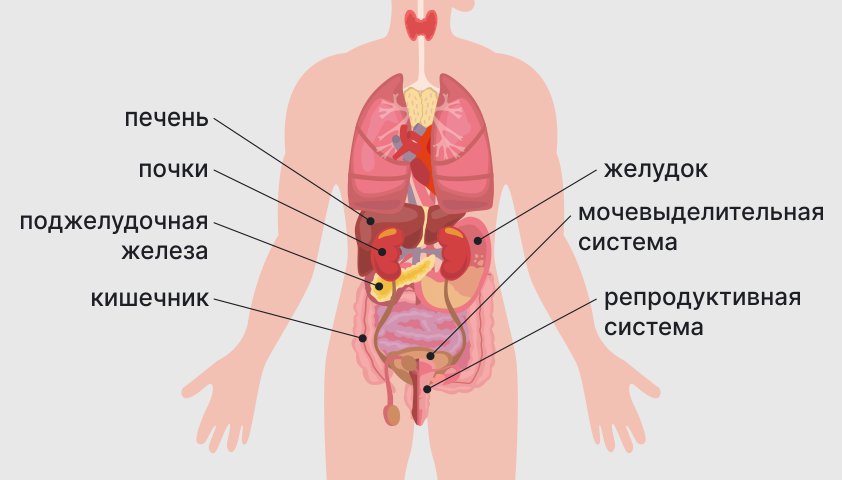
Список органов в брюшной полости
Помимо внутренних органов, в брюшной полости находятся различные ткани. Одной из них является брюшина. Это специальная оболочка, которая выстилает стенки живота изнутри (париетальный листок) и в некоторых случаях полностью или частично окружает органы (висцеральный листок). Основная функция брюшины состоит в том, чтобы фиксировать органы на своих местах, чтобы они не перемещались по всей брюшной полости, а также выделять специальную серозную жидкость: она обеспечивает скользкую поверхность органам и позволяет им немного перемещаться относительно друг друга. Например, при движении человека или работе пищеварительной системы. Это особенно важно для кишечника, так как у него есть перистальтика – это сокращение и расслабление мышц при переваривании пищи.
Еще одним важным органом является брыжейка. Она представляет собой листок брюшины, в котором находится множество лимфоузлов, кровеносных сосудов и нервных окончаний, идущих к кишечнику. Брыжейка служит своеобразной “сумкой” для кишечника: она обволакивает его тонкой пленкой, предотвращая переплетение петель между собой. Корень брыжейки находится на задней стенке живота (ближе к спине) и обеспечивает фиксацию кишечника и самой брыжейки.
В нижней части брюшной полости полость таза соединяется с полостью таза у костей таза и лобковой кости. Эта полость также делится на две части: большую и малую. В большой части таза расположены органы нижнего отдела брюшной полости, а в малой – мочевой пузырь, прямая кишка и органы репродуктивной системы. У мужчин здесь находятся предстательная железа и семенные пузырьки, а у женщин – яичники, фаллопиевы трубы, матка и влагалище.
Отделы брюшной полости
Медики обычно делят живот на девять зон, где могут возникнуть болевые ощущения. В зависимости от места боли врач может предположить, к какому именно органу (или его части) она может быть связана.
По горизонтали брюшную полость разделяют на три уровня: эпигастрий – верхняя часть живота, похожая на треугольник. Она охватывает область от центра живота, где заканчивается грудная клетка, до краев ребер по бокам. Средний уровень – мезогастрий, или околопупочная область, – включает центральную часть живота. Нижний уровень брюшной полости – надлобковая область, или гипогастрий, – начинается ниже пупка.
Каждая зона также имеет боковые участки: эпигастрий – левое и правое подреберье, мезогастрий – левую и правую сторону, гипогастрий – левую и правую подвздошную зону, расположенную в районе костей таза.
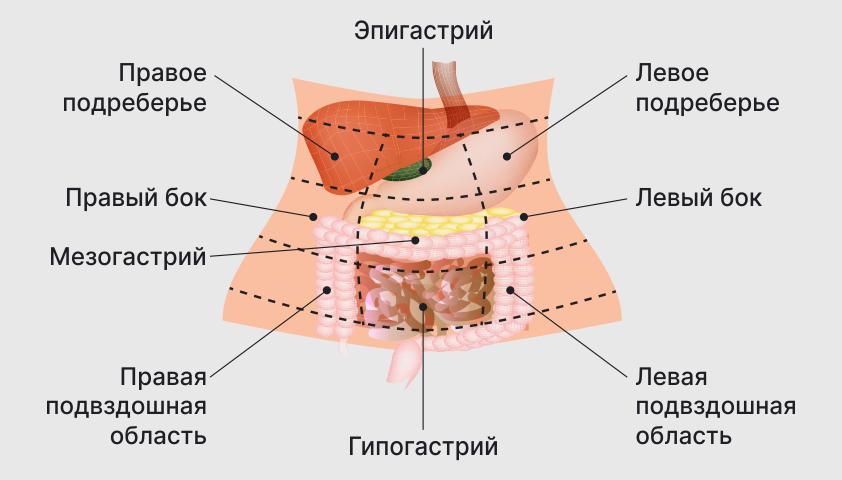
Различные части живота
Познание различных частей живота важно для правильной оценки своих симптомов и незамедлительного сообщения врачу или диспетчеру скорой помощи об локализации боли. Это поможет специалисту более точно определить состояние пациента и принять решение о необходимости срочной медицинской помощи.
Типы болей в животе
Боль подразделяется по локализации, происхождению, характеру проявления и продолжительности.
По локализации:
- распространенная – охватывает большую часть живота;
- местная – возникает в конкретной области живота.
По происхождению:
- Физическая боль – возникает при раздражении очень чувствительных рецепторов различных органов брюшины, брыжейки, мочеточников и желчных протоков. Она обычно является сильной и имеет точное местоположение;
- Внутренняя боль – появляется при раздражении рецепторов в других органах. Может ощущаться как интенсивный дискомфорт в животе или умеренная боль. Локализация такого болевого ощущения определить сложнее.
По своему характеру:
- спазмы (спастическая) – боль припадочного характера, которая то схватывает живот, то отпускает;
- колики (коликообразная) – пронзительная боль, которая возникает волнообразно или сохраняется в течение продолжительного времени.
По интенсивности проявления:
- сильная,
- слабая.
По продолжительности:
- Резкая — сильная боль, возникшая недавно (не более 3 месяцев);
- Постоянная — длительная умеренная боль, длится более 3 месяцев;
- Рецидивирующая — боль, которая возвращается из-за различных факторов более 3 раз за 3 месяца.
Причины появления боли в животе
Боль в животе может возникнуть из-за множества различных заболеваний эндокринной, мочеполовой системы и желудочно-кишечного тракта, а также в некоторых случаях — при сосудистых нарушениях брыжейки.
По характеру боли в животе часто можно определить степень серьёзности причины, вызвавшей её. Чем более интенсивная боль, тем опаснее состояние здоровья человека.
Заболевания, сопровождающиеся острыми болями в животе
Боль в животе, вызванная острыми воспалительными процессами, нарушениями проходимости кишечника, травмами или разрывами органов, а также нарушениями кровообращения, часто называется “острым животом”. Она может быть вызвана как нарушениями функций органов, так и их поражением инфекцией – вирусом или бактерией.
Аппендицит – это инфекционное заболевание, связанное с воспалением и гнойным процессом в аппендиксе (червеобразный отросток слепой кишки). Оно считается одним из наиболее распространенных заболеваний брюшной полости, требующих хирургического вмешательства. В течение жизни аппендицит развивается примерно у 7-12% населения. По распространенности среди пациентов, госпитализированных с острыми заболеваниями органов брюшной полости, это заболевание занимает первое место.
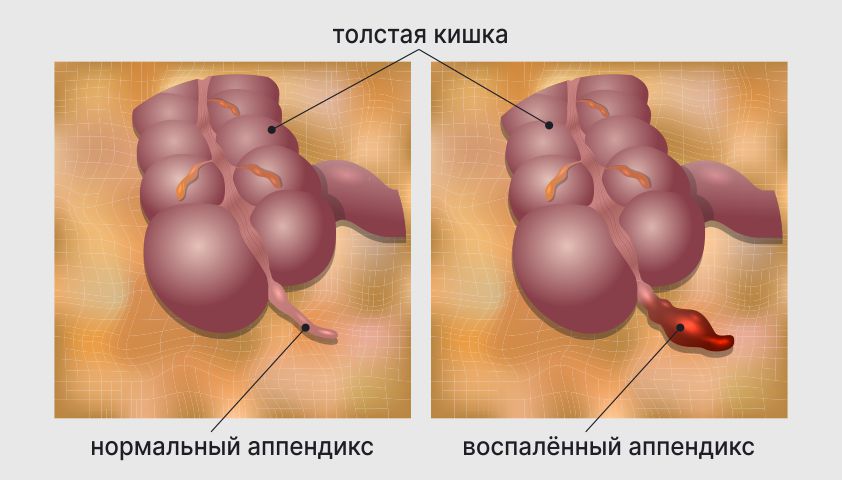
Аппендицит — это воспаление червеобразного отростка
Признаки аппендицита:
- острая боль в животе — начинается в эпигастрии и затем переходит в правую подвздошную область;
- тошнота, рвота;
- повышение температуры тела до 37,5–38 °C;
- общая слабость — вызвана интоксикацией организма продуктами жизнедеятельности патогенов в аппендиксе;
- иногда — появление частого жидкого стула (диарея).
Иногда боль при аппендиците ощущается в других областях брюшной полости из-за распространения воспаления. У некоторых людей аппендикс находится нестандартно, поэтому боль переносится в поясницу, лобок или промежность.
Если аппендицит не будет вылечен своевременно (в течение 12-48 часов), то он может лопнуть, и содержимое аппендикса выйдет в брюшную полость, вызывая перитонит.
Перитонит – это воспаление брюшины, возникающее из-за инфекции. Сопровождается гнойным процессом, что приводит к сильной интоксикации и быстрому ухудшению состояния человека. Это заболевание требует немедленной медицинской помощи, так как без лечения может привести к смерти.
Признаки перитонита:
- боль в животе, усиливающаяся при движении;
- бледность кожи;
- холодный пот;
- поверхностное дыхание;
- низкое артериальное давление;
- учащенный пульс;
- лихорадка – повышение температуры выше 38 °C;
- тошнота, рвота;
- напряжение мышц живота;
- острая боль при надавливании на живот.
Жгучий холецистит — воспаление желчного пузыря, которое в 90% случаев возникает на протяжении желчнокаменной болезни. Происхождение заболевания может быть связано с заражением желчных протоков или их непроходимостью, из-за которой желчь не может покинуть желчный пузырь. Жгучий холецистит занимает второе место по числу случаев среди острых заболеваний брюшной полости.
Признаки острого холецистита:
- острая резкая боль в правом подреберье, которая усиливается при вдохе. Иногда она распространяется на другие области тела, например, на правую лопатку или ключицу, на эпигастральную область, а иногда даже на сердце;
- набухание живота;
- тошнота и рвота с примесями желчи, которая не облегчает симптомы;
- ощущение горечи во рту;
- желтоватый оттенок кожи и склер.
Острое воспаление поджелудочной железы — это состояние, когда ферменты, предназначенные для пищеварения, не попадают в кишечник, а остаются в железе, начиная самопереваривать её ткани. Результатом этого процесса являются продукты обмена, попадающие в кровь и вносящие нарушения в работу других органов, таких как сердце и мозг. Это заболевание занимает третье место среди всех острых заболеваний брюшной полости, уступая лишь аппендициту и холециститу.
Острый панкреатит может быть вызван различными причинами, такими как хроническое злоупотребление алкоголем (55% случаев), желчнокаменная болезнь (35% случаев), травмы поджелудочной железы (2–4% случаев) и другие нарушения (7–8%) — автоиммунные и инфекционные заболевания, аллергия, гормональный дисбаланс, а также патологии близлежащих органов (печени, кишечника, желудка).
Основные признаки острого панкреатита:
- интенсивная боль в эпигастрии, левом подреберье, иногда лучащая в левое плечо;
- тошнота, рвота с желчью, которая не приводит к облегчению;
- легкое появление желтоватого оттенка склеры и кожи;
- отрыжка желчью;
- вздутие живота;
- повышение температуры до 37,5–39 °C.
Острая кишечная непроходимость — состояние, при котором пищевой ком не может нормально проходить по кишечнику. Это может быть вызвано физическим препятствием (механическая непроходимость, такая как обструкция из-за заворотов кишок, спаек или жёлчных камней) или патологическими процессами, такими как воспаление, нарушения обмена веществ или кровообращения.
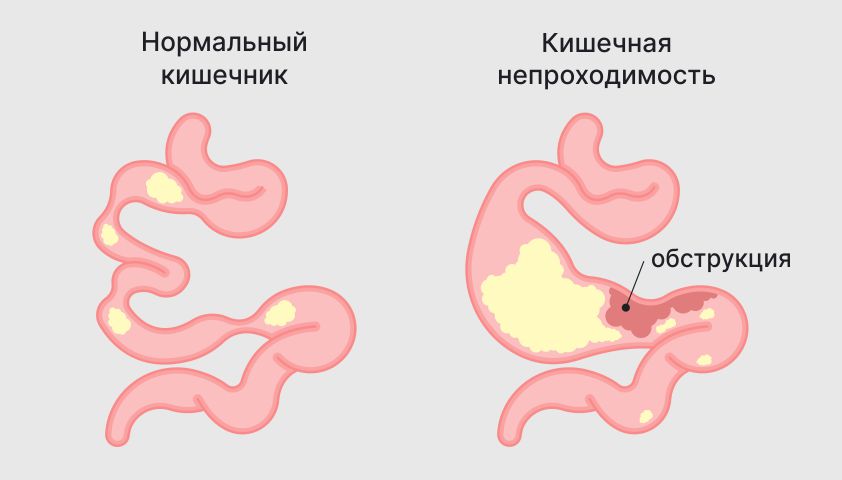
Непроходимость (обструкция) кишечника
Признаки кишечной непроходимости:
- отсутствие дефекации,
- вздутие живота из-за задержки газов в кишечнике,
- интенсивная волнообразная боль в животе,
- ускоренное сердцебиение,
- частая тошнота.
Появление отверстия в слизистой оболочке желудка или двенадцатиперстной кишки — другими словами, возникновение сквозного отверстия, через которое содержимое желудка, кишечника и бактерии, населяющие их, могут проникнуть в брюшную полость, вызвав сильное воспаление — перитонит, а также сепсис — инфекцию крови и распространение бактерий по организму.
Признаки перфорации язвы желудка и двенадцатиперстной кишки:
- резкая («кинжальная») боль в эпигастральной области или справа под ребром. Появляется внезапно и быстро распространяется по животу;
- слабость вплоть до потери сознания;
- холодный пот;
- сухость во рту.
Повреждение органов брюшной полости — обычно возникает вследствие удара или проникающей травмы в область живота. Повреждения могут возникнуть в печени, селезенке, поджелудочной железе, брыжейке, а также в полых органах — желудке и кишечнике.
Признаки повреждения органов брюшной полости:
- сильная боль в области пораженного органа;
- вздутие живота;
- возможно появление крови в моче или кресле;
- ухудшение общего состояния вплоть до потери сознания;
- синяк или экхимоз — подкожное кровоизлияние.
Ишемия кишечника — это нарушение кровообращения в артериях, обеспечивающих кишечник кровью. Это состояние происходит из-за закупорки артерий атеросклеротическими бляшками, тромбом или спазмом сосудов. В результате этого может произойти некроз части кишечника из-за отсутствия кровоснабжения, а также возникнуть перитонит и сепсис — распространение бактерий из кишечника по всему организму.
Признаки ишемии кишечника:
- интенсивная коликообразная боль в эпигастральной, правой или левой подвздошной области;
- наличие позывов к дефекации;
- тошнота, рвота без облегчения;
- вздутие живота;
- повышение температуры тела.
Мочекаменная патология — образование в почках или мочевом пузыре камней из различных солей, которые, перемещаясь по каналам, мочеточникам и мочеиспускательному каналу, наносят травмы слизистой оболочке, вызывая острую боль.
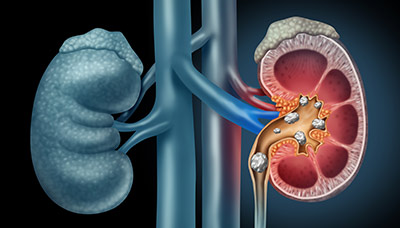
Перемещение камней при мочекаменной патологии может вызвать сильные боли
Признаки мочекаменной патологии:
- интенсивная боль в области поясницы, нижнего живота и половых органов;
- частые позывы к мочеиспусканию;
- боль при мочеиспускании;
- изменение цвета мочи на более тёмный — коричневый или красный;
- вздутие живота;
- повышение температуры до 38 °C.
Инсульт яичника — кровоизлияние в яичник с нарушением целостности его ткани, что приводит к внутрибрюшному кровоизлиянию. Травмы брюшной полости и заболевания яичников, такие как кисты или патологии кровеносных сосудов, могут быть причиной инсульта. Также, избыточная физическая нагрузка, которая повышает давление в брюшной полости, может стать фактором риска, — чаще всего это подъём тяжестей.
Признаки разрыва яичника:
- интенсивная боль в нижней части живота, справа или слева от пупка;
- повышение температуры до 37–38 °C;
- избыточное напряжение брюшных мышц;
- головокружение;
- слабость, потеря сознания;
- побледнение кожи.
Эктопическая беременность – это аномалия, при которой оплодотворенная яйцеклетка прикрепляется к слизистым оболочкам вне полости матки. По большей части плодовое яйцо привязывается к маточным трубам (98-99%), однако существует возможность прикрепления яйцеклетки к яичнику, шейке матки или брюшной полости.
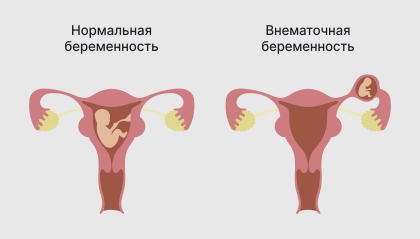
Эктопическая беременность
Причиной эктопической беременности может стать нарушение проходимости маточных труб из-за инфекций, гинекологических операций, внутриматочной контрацепции или других вмешательств. Риск этой патологии увеличивается у женщин старше 35 лет, у курильщиц и у женщин, использующих комбинированные оральные контрацептивы.
Признаки эктопической беременности:
- Резкая боль внизу живота, в области гипогастрия, а также в пояснице. В некоторых случаях болевой синдром локализуется в правой или левой подвздошной области. Обычно боль возникает при задержке менструации;
- Небольшие кровянистые выделения из влагалища;
- Головокружения, обмороки, тошнота и рвота (в редких случаях).
Другие причины резкой боли в животе
Иногда боль в верхней части живота (в эпигастральной области) может быть вызвана заболеваниями, не связанными с органами брюшной полости и таза. Например, боли в области эпигастральной или левого подреберья могут быть проявлением болезней сердца.
Таким образом, отличительной чертой инфаркта миокарда является брюшная форма проявления – некроз сердечной мышцы, возникающий вследствие нарушения кровообращения. Это заболевание крайне опасно: без своевременной медицинской помощи оно может привести к остановке сердца или разрыву (трансмуральный инфаркт миокарда с гемоперикардом).
Основные признаки инфаркта:
- резкая, неотходящая боль в области сердца, распространяющаяся в левую лопатку, челюсть, шею, левую руку, плечо или спину;
- пароксизмальная боль в зубах, боль в левой стороне челюсти, левом плече, локте или ноге (пароксизмы длится 10-15 минут, затем проходят);
- холодный липкий пот, бледность кожи;
- постоянный страх смерти (особенно во время приступов), нехарактерная тревожность, иногда – паника;
- ощущение давления или жжения в области сердца (слева в груди) или пищевода;
- симптомы, похожие на пищевое отравление: изжога, боль в животе, тошнота и рвота;
- симптомы, похожие на приступ астмы: сильная слабость, головокружение, одышка, ощущение нехватки воздуха;
- внезапное безобидное повышение температуры до 38,5 °C.
Также дискомфорт в животе может указывать на плеврит – воспаление оболочки, которая окружает лёгкие. Причиной плеврита могут быть инфекции, инфаркт миокарда, злокачественные опухоли и заболевания, связанные с поражением соединительной ткани (например, системная красная волчанка).
Признаки плеврита:
- дискомфорт в боковой части грудной клетки, распространяющийся в эпигастральную область живота, правое или левое подреберье;
- кашель;
- поверхностное дыхание;
- повышение температуры, озноб, потливость;
- потеря аппетита;
- слабость.
Заболевания с умеренным дискомфортом в животе
Среди меньшо опасных заболеваний, которые могут вызвать боль в животе, стоит выделить патологии ЖКТ – гастрит (воспаление желудка), энтерит (воспаление кишечника), а также их сочетание – гастроэнтерит.
Пищевое отравление – одна из наиболее распространенных причин гастроэнтерита и боли в животе. Оно может быть вызвано высокой концентрацией токсичных веществ в пище или инфекцией. Обычно симптомы появляются внезапно и сохраняются несколько дней.
Признаки пищевого отравления:
- Отвращение к еде, частые эпизоды рвоты;
- Потеря интереса к пище;
- Частая диарея — стул жидкий не менее 3 раз в сутки;
- Повышение температуры до 37–38 °C;
- Сильная боль в животе, часто спазмы;
- Неявные, иногда болезненные позывы к дефекации;
- Общее недомогание.
Также к боли в животе могут привести зараженные кишечные болезни — вирусные (например, ротавирус) или бактериальные.
Ротавирусная инфекция — одна из самых распространенных причин диареи и боли в животе у детей. При заражении вирус проникает в кишечник, разрушая его слизистую оболочку и вызывая воспаление.
Симптомы ротавирусной инфекции:
- постоянная боль в животе — чаще всего в области эпигастрия, пупка, в левом боку или левой подвздошной области;
- внезапный подъем температуры;
- многократная рвота;
- диарея с характерным желтым или сероватым стулом;
- насморк, боль в горле при глотании;
- потеря аппетита;
- обезвоживание.
Бактериальная инфекция кишечника — возникает при попадании патогенных бактерий в кишечник. Например, сальмонеллы, шигеллы или стафилококки.
Чаще всего заражение происходит при употреблении продуктов, загрязненной бактериями воды или воды из открытых водоемов.
Признаки бактериальной инфекции кишечника:
- неприятная боль в области живота;
- чувство тошноты, частая рвота;
- диарея — постоянный жидкий стул не менее трех раз в день;
- повышение температуры до 37–38 °C;
- потеря аппетита.
Пищевая аллергия, непереносимость веществ (лактозы, глютена) — нарушения, связанные с неправильной реакцией организма на определенные вещества или с неспособностью ЖКТ расщепить их. Оба процесса вызывают раздражение слизистых оболочек кишечника неусвояемыми продуктами или аллергенами. Чаще всего поражается тонкий кишечник — подвздошная, тощая и двенадцатиперстная кишка.
Признаки пищевой аллергии:
- высыпания на коже;
- покраснение и отечность лица, шеи, губ и языка;
- ощущение дискомфорта в горле;
- умеренные боли в разных частях живота – в эпигастральной зоне, околопупочной области и внизу живота (чаще всего слева или справа от лонной области);
- нарушения стула, проявляющиеся в виде поноса или запоров;
- приступы тошноты и рвоты.
Признаки непереносимости определенных веществ:
- вздутие живота;
- боли в разных областях живота (эпигастральная, околопупочная и лонная зоны);
- проблемы со стулом в виде поноса;
- рвотные позывы (реже).
Цистит – это воспалительное заболевание мочевого пузыря, как правило, вызванное бактериями. Чаще всего этот патологический процесс наблюдается у женщин, но иногда возникает и у мужчин.
Признаки цистита:
- частые призывы к мочеиспусканию;
- выделение мочи маленькими порциями;
- ощущение жжения при мочеиспускании;
- присутствие крови в моче (гематурия);
- мутность и резкий запах мочи;
- давление, боли внизу живота;
- незначительное повышение температуры.
Менструальные боли (дисменорея) – проявляются у женщин в первые 2 дня менструального цикла. Могут быть не связаны с заболеваниями органов репродуктивной системы.

При дисменорее боль усиливается в нижней части живота
Точное происхождение дисменореи пока не установлено. Существует гипотеза, что вещества, образующиеся из-за отторжения слизистой оболочки матки (именно этот процесс вызывает менструальное кровотечение), увеличивают сократительную способность матки и гладкой мускулатуры живота, что приводит к возникновению спазмов.
Признаки дисменореи:
- тянущая схваткообразная боль внизу живота (в гипогастрии, над лобковой костью);
- вздутие нижней части живота;
- проблемы со стулом;
- чувство слабости;
- головная боль;
- тошнота, отсутствие аппетита;
- эмоциональные расстройства из-за гормональных изменений;
- возможны обмороки (редко).
Дифференциальная диагностика болей в животе
Как упоминали ранее, источником боли в животе может быть любой орган или система: желудочно-кишечный тракт, печень, селезенка, поджелудочная железа, органы мочеполовой системы.
В некоторых случаях, например, при абдоминальной форме инфаркта миокарда, боль в эпигастрии с тошнотой и рвотой не связана с органами брюшной полости. Симптомы могут ввести в заблуждение не только пациента, но и врача. Поэтому диагностика боли в животе всегда дифференциальная. Это означает, что основная задача специалиста – различить одну патологию от другой и точно установить диагноз.
В первую очередь врач спросит пациента о локализации, характере и длительности боли. Поинтересуется другими симптомами: есть ли нарушения стула, рвота, аллергические реакции или установленная непереносимость каких-либо продуктов.
Затем врач проведет пальпацию живота, чтобы выявить боль при надавливании на разные области. Этот этап особенно важен при подозрении на аппендицит. Также врач послушает звуки из живота: румянение, урчание и другие симптомы, указанные пациентом, помогут дополнить картину заболевания.
Проведение пальпации живота
Для изучения общего состояния организма, выявления воспаления и оценки биохимических показателей врач может назначить лабораторные исследования. При подозрении на болезнь какого-либо органа проводится целевой анализ.
В случае необходимости врач может порекомендовать проведение инструментального обследования: ультразвукового сканирования органов брюшной полости и таза (УЗИ), компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ), а также рентгенографии или гастроскопии (осмотра желудка с помощью эндоскопа).
При острой боли неясного происхождения перед хирургическим вмешательством хирург может провести диагностическую лапароскопию — осмотр органов брюшной полости с использованием камеры (лапароскопа), который вводится через небольшое отверстие в животе.
Терапия боли в животе
При возникновении боли в животе необходимо определить её причину. Лечение врач назначает только после установления конкретного диагноза.
Острое недомогание, вызванное аппендицитом, перитонитом и другими экстренными состояниями (например, разрывом органа), расслабляют хирургическим методом, также с использованием антибиотиков.
Лечение кишечных инфекций может включать в себя применение антибактериальной терапии, растворов, нормализующих водно-солевой баланс и предотвращающих обезвоживание. В некоторых ситуациях назначают фиксирующие препараты, прекращающие понос.
Заболевания внутренних органов (печени, желчного пузыря, поджелудочной железы) часто требуют комплексного подхода: желчные протоки обычно очищают хирургическим способом, желчный пузырь удаляют полностью. После хирургического вмешательства пациенту назначают комплекс лекарств и диету.
Если причина боли в животе имеет гинекологическую природу – могут использоваться как лекарства, так и разнообразные хирургические операции (например, при внематочной беременности).
К какому врачу обращаться при боли в животе
Если боль сильно ощущается, необходимо вызвать скорую медицинскую помощь. Врач из скорой помощи выполнит первичную диагностику, при необходимости обезболит, выдаст рецепты на лекарства и даст рекомендации в отношении вызова участкового врача или предложит госпитализацию в случае подозрения на серьезное заболевание.
При признаках отравления – умеренной боли в животе, тошноте, поносе – можно обратиться к терапевту или вызвать участкового врача на дом. Однако при ухудшении состояния, появлении острой боли или признаков обезвоживания лучше вызвать скорую помощь.
Прогноз и профилактика болей в животе
Точный прогноз развития заболевания, ставшего причиной боли в животе, может дать только лечащий врач после тщательной диагностики.
В любом случае, прогноз заболевания будет благоприятнее, если обратиться к медицинской помощи незамедлительно при первых признаках.
Для предотвращения боли в животе не существует специфических мер, так как это признак различных заболеваний. Однако, чтобы уменьшить риск заболеваний органов брюшной полости, важно придерживаться правил личной гигиены (мыть руки перед едой), избегать употребления просроченных продуктов, сырого мяса и рыбы, которые могут содержать бактерии или яйца гельминтов (глистов).
Кроме того, необходимо вести здоровый образ жизни, правильно питаться, регулярно проходить медицинские обследования и сдавать анализы. Это поможет выявить нарушения вовремя и начать их лечение, предотвращая осложнения.
Источники
- Гастрит и дуоденит: клинические рекомендации / Российская гастроэнтерологическая ассоциация, ассоциация «Эндоскопическое общество „РЭндО“». 2021.
- Неотложная хирургия груди и живота: руководство для врачей / под ред. Л.Н. Бисенкова, П.Н. Зубарева. СПб., 2006.
- Острый аппендицит у взрослых: клинические рекомендации / Минздрав РФ. 2020.
- Острый холецистит: клинические рекомендации / Минздрав РФ. 2020. 2021.
- Острый панкреатит: клинические рекомендации / Минздрав РФ. 2020. 2021.
Основные методы диагностики болей в животе
Стресс и его влияние на боли в животе
Одним из факторов, влияющих на возникновение болей в животе, является стресс. Психологическое напряжение может спровоцировать появление дискомфорта и болей в области живота. Нередко эмоциональное состояние человека имеет прямое отражение на работе ЖКТ, вызывая неприятные ощущения. Поэтому важно учитывать психоэмоциональное состояние пациента при диагностике симптомов болей в животе.
Для выявления связи между стрессом и развитием болей в животе используются специальные психофизиологические методы и анкетирование, которые помогают определить психоэмоциональное состояние пациента и его возможное воздействие на работу желудочно-кишечного тракта.
Влияние стресса на функционирование желудочно-кишечного тракта
Стресс вызывает изменения в работе ЖКТ, приводя к усилению перистальтики, повышению кислотности желудочного сока и дисбактериозу. Эти процессы могут стать причиной появления болей в животе и других неприятных симптомов. Таким образом, психоэмоциональный фактор играет важную роль в развитии желудочно-кишечных расстройств и болей в области живота.
Для точной диагностики болей в животе, связанных со стрессом, врачи нередко обращают внимание не только на физические проявления, но и на психологический аспект состояния пациента. Только комплексный подход позволяет выявить и эффективно лечить боли в животе, вызванные стрессом.
Влияние стресса на развитие болей в животе
Стресс – это реакция организма на различные воздействия, которая может привести к нарушениям в его работе. При постоянном стрессе человеческий организм начинает вырабатывать гормоны, которые могут вызвать спазмы и судороги в области живота, что в итоге приводит к возникновению болей.
Для предотвращения появления болей в животе, особенно в условиях стресса, очень важно принимать меры по снижению уровня стресса. Регулярные физические упражнения, питание, богатое питательными веществами, а также психологическое наставничество могут помочь справиться со стрессом и предотвратить боли в животе.
Роль питания в возникновении болей в животе
Питание играет огромную роль в здоровье нашего организма. Нерегулярное и неправильное питание может привести к различным проблемам, включая боли в животе. Понимание влияния питания на здоровье желудочно-кишечного тракта поможет избежать возможных осложнений и максимально поддерживать организм в здоровом состоянии.
- Причины возникновения болей в животе часто связаны с неправильным рационом питания, включающим излишнее потребление жирных и жареных продуктов, а также быстрых углеводов.
- Недостаток витаминов и минералов в рационе также может способствовать раздражению слизистой оболочки желудка и кишечника, вызывая болевые ощущения.
- Нарушения пищеварения в результате неправильного питания могут привести к образованию газов в кишечнике, что вызывает дискомфорт и боли в животе.
Важно понимать, что питание играет ключевую роль в уровне комфорта организма и предотвращении многих заболеваний желудочно-кишечного тракта. Сбалансированное и регулярное питание, включающее в себя достаточное количество витаминов, минералов и волокон, снизит вероятность возникновения болей в животе и обеспечит здоровое пищеварение.
Осложнения при игнорировании болей в животе
Игнорирование болей в животе может привести к серьезным последствиям для здоровья. Если не обращать внимание на неприятные ощущения, это может привести к осложнениям, которые могут потребовать более серьезного лечения.
Одним из наиболее распространенных осложнений при игнорировании болей в животе является возникновение воспалительных процессов. Это может привести к развитию гастрита, язвы желудка или даже панкреатита. В случае пренебрежения болями в животе могут возникнуть серьезные проблемы с пищеварительной системой.
Игнорирование болей в животе также может спровоцировать развитие хронических заболеваний, таких как язва двенадцатиперстной кишки или хронический холецистит. Эти заболевания могут сильно ухудшить качество жизни и требуют длительного и комплексного лечения.
Кроме того, необходимо помнить, что боли в животе могут быть симптомом более серьезных заболеваний, таких как рак желудка или кишечника. Игнорирование этих сигналов со стороны организма может привести к прогрессированию заболевания и затруднить его лечение.
Видео по теме:
Вопрос-ответ:
Почему возникает боль в животе?
Боль в животе может возникать по разным причинам, включая травмы, воспалительные процессы, заболевания внутренних органов и другие патологии. Она может быть вызвана раздражением нервных окончаний в органах брюшной полости или растяжением их стенок.
Какие органы могут вызвать боль в животе?
Боль в животе может быть связана с патологиями таких органов, как желудок, кишечник, печень, поджелудочная железа, селезенка, почки, мочевой пузырь, женские половые органы и другие. Также она может быть следствием внешних травм или внутренних кровотечений.
Какие симптомы обычно сопровождают боль в животе?
Помимо самой боли, человек может испытывать тошноту, рвоту, вздутие живота, учащенное мочеиспускание, изменение аппетита, повышение температуры тела и другие симптомы. Важно обратить внимание на их сочетание и интенсивность, чтобы определить причину неприятных ощущений.
Когда нужно обратиться за медицинской помощью при боли в животе?
Если боль в животе становится сильной и не проходит, если ее сопровождают другие опасные симптомы (как рвота с примесями крови или затрудненное дыхание), если возникают ощущения острой рези или колика, то необходимо срочно обратиться за медицинской помощью. Также следует обратиться к врачу, если боли в животе возникают у детей и беременных женщин.
Какие методы диагностики могут быть применены при боли в животе?
Для выявления причины боли в животе врач может применить различные методы диагностики, включая анамнез, общий и биохимический анализ крови, ультразвуковое исследование, рентгенографию, компьютерную томографию, МРТ и др. В зависимости от симптомов и предварительного диагноза может потребоваться выполнение одного или нескольких исследований.
Какие могут быть причины боли в животе?
Боль в животе может быть вызвана различными причинами, такими как инфекции, воспаление, камни в желчном пузыре, язва желудка, грипп, кишечная инфекция, аппендицит, проблемы с пищеварительной системой и другие патологии органов брюшной полости и малого таза.





