Подлинный остеохондроз (остеохондропатия) — это группа редких генетических заболеваний, связанных с нарушением нормального роста и развития костей. При данных патологиях происходит деформация межпозвоночных дисков, суставов, связок и других структур позвоночника.
Обычно истинный остеохондроз позвоночника диагностируется еще в раннем детстве, характеризуясь серьезной деформацией суставов и костей. Чаще всего при такой патологии поражаются нижние грудные позвонки (грудной отдел позвоночника). Это приводит к основному проявлению остеохондроза — грудному кифозу, или выраженному искривлению, затрагивающему нижние грудные позвонки.

Грудной кифоз (выраженная сутулость) — характерный признак истинного остеохондроза
При остеохондрозе обычно страдают межпозвонковые диски, а также другие отделы позвоночника и опорно-двигательный аппарат.
Тем не менее, часто используют термин “остеохондроз” ошибочно для обозначения дегенеративно-дистрофических заболеваний позвоночника, включая целую группу патологий, когда различные отделы позвоночного столба поражаются по разным причинам. Основным симптомом таких заболеваний является боль в спине и шее, обычно не сопровождающаяся тяжелыми деформациями позвоночных структур. Эта группа включает в себя несколько патологий: грыжу межпозвонкового диска, стеноз (постоянное сужение просвета) позвоночного канала, спондилолистез (избыточная подвижность позвонков), сколиоз (искривление позвоночного столба) и спондилоартроз (разрушение суставных структур позвоночника).
Строение позвоночника
Спинной столб, или позвоночник (лат. columna vertebralis), формируется из 32–34 отдельных костных сегментов, которые именуются позвонками (лат. vertebrae). Позвонки упорядочены последовательно, каждый последующий немного перекрывает предыдущий.
Позвоночник (спинной столб) включает в себя пять отделов:
- шеи (7 позвонков, обозначаются C1 — C7);
- грудной (12 позвонков, Th1 — Th12);
- поясничный (5 позвонков, L1 — L5);
- крестцовый (5 позвонков, S1 — S5);
- копчиковый (3–5 позвонков, Cx1 — Cx3—5).
У позвоночника два изгиба, которые получили названия лордоз и кифоз. Лордозом обозначаются участки позвоночника, выпуклые вперёд. Например, шейный и поясничный отделы позвоночника. Кифозом– участки, выпуклые назад. Например, грудной и крестцовый отделы позвоночника.
Координация исплощенной колонны помогает человеку сохранять равновесие, и при движениях смягчает удары, предотвращая столкновения костей.
Позвонки классифицируются как шейные, грудные, поясничные, крестцовые и копчиковые
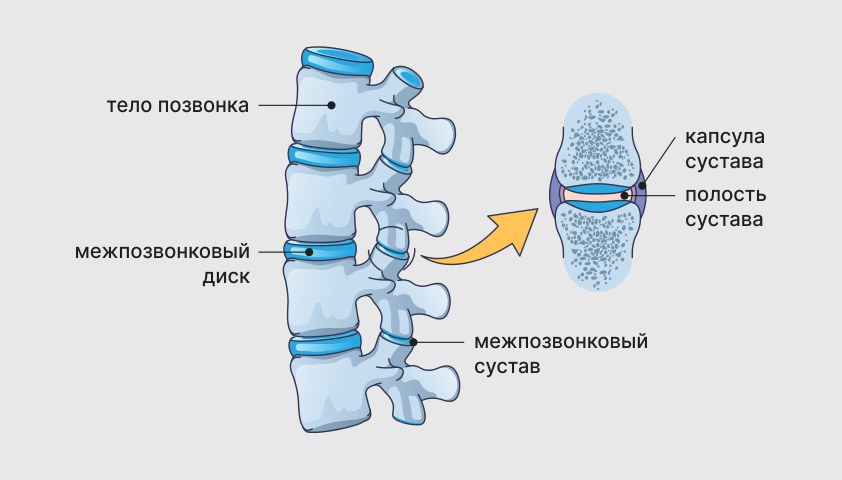
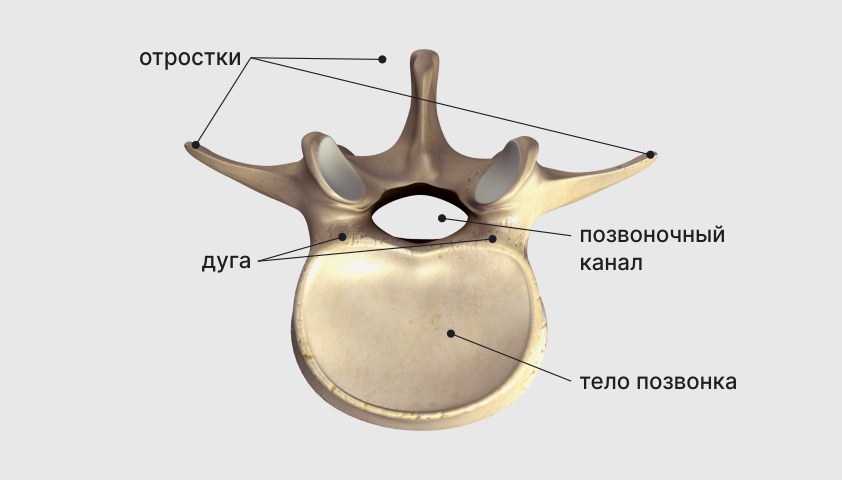
У каждого позвонка имеется опорная часть впереди, имеющая форму утолщенного короткого столбика. Это называется тело позвонка. Кроме того, за позвонком располагается дуга, соединяющая его с двумя ножками. Между телом и дугой находится позвоночный отверстие, образующее позвоночный канал, которым защищен спинной мозг от внешних повреждений.
Дуга имеет специальные отростки, обеспечивающие гибкость позвонков.
Изображение позвонка сверху
Между телами двух соседних позвонков находится межпозвонковый диск — структура с плотным кольцом по периферии и желеобразным центром, которая работает как амортизатор и смягчает удары во время движения.
По обе стороны каждого позвонка находятся по два сустава, между которыми находятся поверхности отростков позвонков, покрытые хрящевой тканью. Сами суставы соединены связками и мышцами спины.
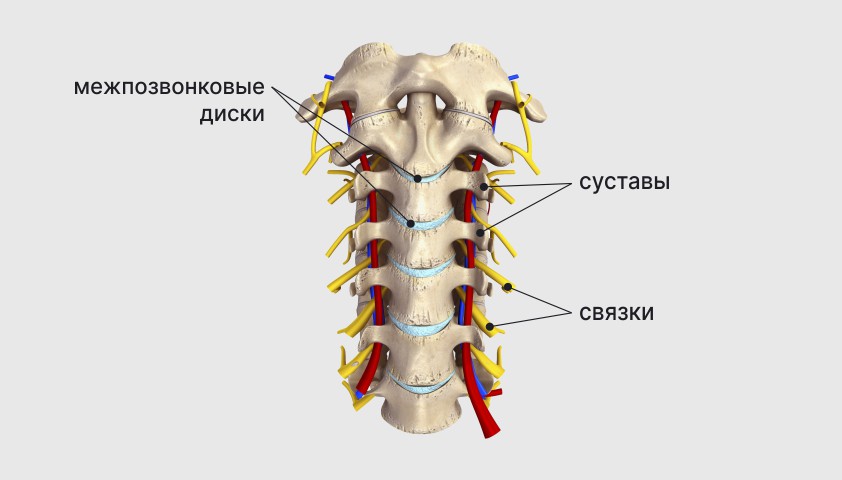
Структура здорового шейного отдела позвоночника
Эта сложная система обеспечивает амортизацию и удерживает соседние позвонки вместе.
Когда межпозвоночные диски высыхают и трескаются от стирания хрящей, позвонки могут деформироваться по разным причинам, включая остеохондроз.
Код МКБ
МКБ-10 относит настоящий остеохондроз и дегенеративно-дистрофические заболевания позвоночника к болезням костно-мышечной системы и соединительной ткани, кодируя их как М42, 47, 50, 51, 53 и М91 — М99.
Группы остеохондроза и дегенеративно-дистрофических заболеваний позвоночника:
- M42.0 — юношеский остеохондроз позвоночника;
- M42.1 — остеохондроз позвоночника у взрослых;
- M42.9 — остеохондроз позвоночника неуточнённый;
- и так далее…
Существует еще один диагноз для обозначения синдромов, связанных с болями в спине и шее, и он называется “дорсопатия”. Это заболевание включено в Международную классификацию болезней 10-го пересмотра, под кодами М43, М53 и G55.
Группы дорсопатии:
- M53.9 – дорсопатия неуточненная;
- M43.9 – деформирующая дорсопатия неуточненная;
- M53.8 – другие уточненные дорсопатии;
- M43.8 – другие уточненные деформирующие дорсопатии;
- G55.3* – сдавления нервных корешков и сплетений при других дорсопатиях.
Дорсопатия – частая причина болей в спине и шее
Под термином “дорсопатия” понимается общее название для группы заболеваний костно-мышечной системы, которые проявляются болями в спине, руках или ногах.
Боли при дорсопатии обычно связаны с перенапряжением мышц, при этом не наблюдается признаков поражения позвоночника.
Чаще всего боль при дорсопатии возникает из-за неправильных движений, травм или воспаления различных частей позвоночника. Также боль может быть вызвана растяжкой мышц или связок, например, при переноске тяжелых пакетов с продуктами или неудачном повороте тела. Иногда болевые ощущения возникают на фоне остеоартрита суставов.
Классификация дегенеративно-дистрофических заболеваний позвоночника («остеохондроза»)
Врачи выделяют несколько видов патологии в зависимости от места и причины возникновения.
По месту возникновения различают следующие формы «остеохондроза»:
- шейный отдел позвоночника;
- грудной;
- поясничный;
- грудопоясничный;
- комбинированный — когда поражены разные отделы.
Типы дегенеративно-дистрофических заболеваний позвоночника по причине возникновения:
- Болезни, причина которых неизвестна, называются идиопатическими;
- Патологии, обусловленные аномалиями развития, относятся к врожденным;
- Болезни, развивающиеся на фоне других заболеваний, например, при скелетно-мышечной атрофии или детском церебральном параличе (ДЦП), называются нервно-мышечными;
- Заболевания, появляющиеся с возрастом и связанные с повреждениями и деформацией позвоночника и межпозвонковых дисков, относятся к дегенеративным.
Существует специальное деление боли, возникающей при остеохондрозе:
- Боль в поясничном отделе позвоночника называется люмбалгией;
- Боль в спине, которая лучится в ноги, называется люмбоишиалгией;
- Острая интенсивная боль в пояснице, напоминающая прострелы, – это люмбаго;
- Боль в грудной клетке относится к торакалгии;
- Боль в шее и верхних конечностях определяется как цервикалгия (или цервикобрахиалгия).
Классификация грыж межпозвонковых дисков
Три вариации грыж межпозвоночных дисков выделяются Северо-Американской ассоциацией вертебрологов.
Виды межпозвоночных грыж:
- протрузия — проявление ткани диска за пределы тела позвонка, где фиброзные волокна остаются в частичной целости;
- экструзия — проявление ткани диска за пределы тела позвонка, при этом фиброзные волокна полностью разрываются;
- секвестр — полное отделение фрагмента ткани от диска.
Сортировка стеноза позвоночного канала
Стенозы, или патологические сужения, позвоночного канала, кроме того, разделены на центральный, латеральный, стеноз межпозвоночного канала и комбинированный, учитывая анатомические особенности.
Также, определяют четыре уровня стеноза позвоночного канала (по данным магнитно-резонансной томографии):
- Группа A: Спинномозговая жидкость просматривается, однако её распределение неоднородно. Обнаруживаются отдельные нервные корешки, присутствует эпидуральный жир.
- Группа B: Спинномозговая жидкость не обнаруживается, нервные корешки равномерно распределены в срезе и различимы, имеется эпидуральный жир.
- Группа C: Спинномозговая жидкость не наблюдается, выявляются многочисленные нервные корешки и эпидуральный жир.
- Группа D: Полное сужение позвоночного канала, спинномозговая жидкость не заметна, эпидуральный жир отсутствует.
Классификация спондилоартроза
По данным магнитно-резонансной томографии выделяют четыре стадии дегенерации суставного хряща и субхондрального склероза суставов.
Этапы дегенерации хряща и субхондрального склероза суставов
Причины дегенеративно-дистрофических заболеваний позвоночника
Дегенеративно-дистрофические заболевания позвоночника могут возникнуть в результате генетических предрасположенностей, различных травм, аномалий развития, врожденных дефектов осанки или мышечного тонуса, а также из-за продолжительного неподвижного образа жизни и избыточного веса. Кроме того, хрящи могут разрушиться из-за автоиммунных нарушений, таких как разнообразные формы <а href="artrit/">артрита (ревматоидный, анкилозирующий).
Теория инволюции в развитии дегенеративно-дистрофических изменений
Медики и исследователи утверждают, что основной причиной таких патологий является генетическая предрасположенность, которая провоцирует дегенеративные изменения. Согласно данной гипотезе, местное преждевременное старение хряща и костей начинается в ответ на внешние факторы, такие как травмы или заболевания, но имеет генетическое предопределение.
Причины неприятных ощущений в спине
26% мужчин и 40% женщин после 30 лет испытывают боли в спине или шее в течение последнего месяца, а также 5% мужчин и 7% женщин чувствуют их постоянно.
Болевые ощущения могут появиться из-за неправильной осанки, например, когда человек долго смотрит на экран смартфона. Или вследствие неправильного положения во время сна.
Часто встречаемые причины болей в спине и шее:
- Непредвиденные повреждения, например во время занятий спортом или при ДТП;
- Остеоартрит — воспаление суставов, возникающее из-за их износа;
- Костные шпоры — аномалии шейных позвонков, при которых образуются наросты, давящие на нервы;
- Миалгия — болезненные ощущения в мышцах, возникающие в ответ на различные факторы, от переохлаждения до сильного стресса;
- Артроз суставов позвоночника — нарушение, связанное с усиленным разрушением хрящевой ткани;
- Остеопороз — патология, характеризующаяся уменьшением плотности костей, из-за чего они становятся более хрупкими.
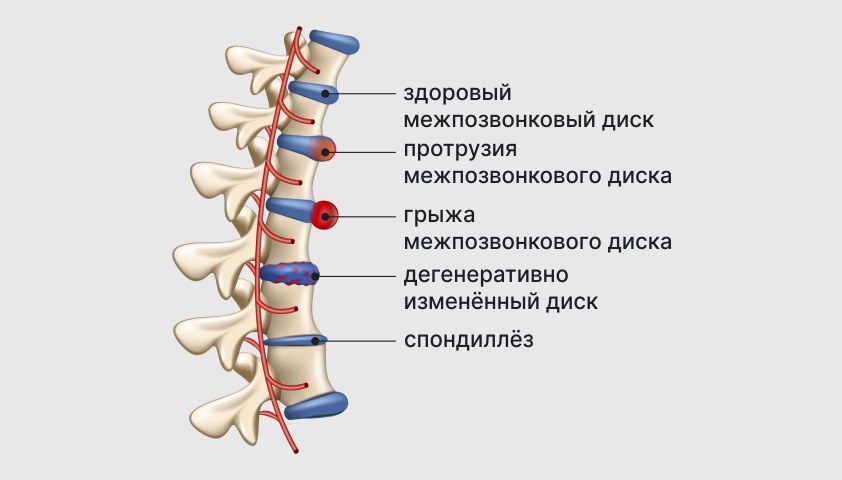
Разновидности деформации межпозвонкового диска, сопровождающиеся болями в спине и шее
Тяжелые заболевания, сопровождающиеся болями в спине:
- Ревматоидный артрит — хроническое воспалительное заболевание, при котором иммунная система по ошибке нападает на здоровые ткани. Чаще всего страдают маленькие суставы кистей рук и запястий, а также колени. Однако иногда ревматоидный артрит влияет и на крупные суставы и внутренние органы (легкие, сердце, кожу);
- Менингит — воспаление менингеальных оболочек, окружающих головной и спинной мозг. Обычно возникает на фоне прогрессирующей инфекции;
- Остеомиелит — воспалительный процесс, развивающийся в костной ткани и постепенно приводящий к ее разрушению;
- Спинальный эпидуральный абсцесс — гнойное воспаление, затрагивающее спинной мозг. Как правило, развивается при стафилококковой или стрептококковой инфекции, туберкулезе;
- Болезнь Лайма (клещевой боррелиоз) — инфекция, возникающая у людей после укуса инфицированного клеща;
- Синдром Гийена — Барре — редкое состояние, при котором иммунная система неправильно нападает на здоровые нервные волокна;
- Рак — некоторые злокачественные опухоли или их метастазы могут давить на чувствительные нервы, окружающие позвоночник, вызывая боль.
Обычно, когда у человека возникает боль в спине, появляются другие тревожные симптомы, такие как резкое снижение веса, потеря чувствительности и атрофия мышц. Если появятся подобные признаки, необходимо незамедлительно обратиться за консультацией к врачу-терапевту.
Однако боль в спине, связанная с серьезными заболеваниями, встречается редко. Чаще всего она вызвана дефицитом физической активности, мышечным напряжением или травмой.
Факторы риска дегенеративно-дистрофических заболеваний позвоночника
Наиболее распространенными факторами риска дегенеративно-дистрофических заболеваний позвоночника являются травмы, врожденные аномалии развития и избыточный вес.

Избыточный вес увеличивает нагрузку на структуры позвоночника и может вызвать боль
Травмы позвоночника
Чаще всего травмы позвоночника происходят при падении с большой высоты, во время дорожно-транспортного происшествия или драки.
Травмы бывают простые, когда спинной мозг не поврежден, и осложненные.
Помимо боли в спине или шее, характерными признаками травмы позвоночника являются следующие симптомы:
- частичная потеря двигательных функций. Например, отсутствие возможности двигать пальцами ног;
- ослабление пульса;
- низкое артериальное давление (менее 100/60 мм рт. ст.);
- нарушения мочеиспускания;
- покалывание и снижение чувствительности в руках и ногах.
Если у вас возникли подобные симптомы, обратитесь к врачу или вызовите скорую медицинскую помощь.
Врождённые аномалии развития позвоночника
Наследственные изменения в количестве или расположении позвонков могут вызывать сильные боли, изменения внешности и нарушения чувствительности.
Часто встречающиеся врожденные дефекты развития позвоночного столба
Синдром Клиппеля – Фейля (синдром короткой шеи) – это заболевание, при котором шейные или верхние грудные позвонки срастаются. При такой аномалии развития шея выглядит значительно короче, рост волос ограничен, а повороты головы и движения сопровождаются болями.
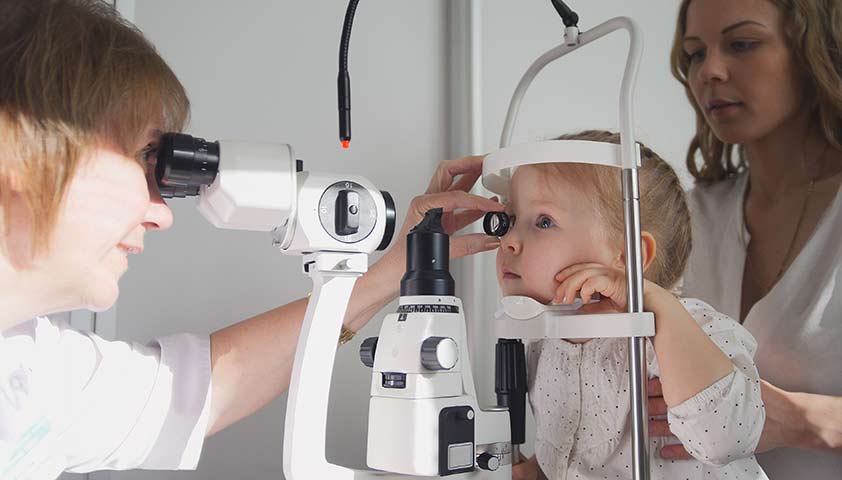
Малыш с синдромом Клиппеля – Фейля
Дополнительное ребро в шейном отделе — это аномалия развития позвоночника, при которой у человека появляется лишнее костное образование. Оно происходит от шейного позвонка седьмого уровня.
Незакрытый позвоночный канал (Spina bifida) — врожденное заболевание, порожденное неполнотой формирования дуг позвонков. В зависимости от степени тяжести заболевание может проявляться без симптомов или с выраженными неврологическими расстройствами, ведущими к инвалидности.
Объединение поясничного позвонка с крестцем и разъединение крестцового позвонка от остальной части — это состояние, при котором кости срастаются или разделяются в области крестца иили поясничного позвонка. Часто проходит бессимптомно, но при раздражении корешков спинного мозга может появиться боль или онемение в области кожи, прилегающей к пораженному участку позвоночника.
Клиновидные позвонки— одно из наиболее распространенных отклонений в развитии позвоночника. Клиновидные позвонки также называются “полупозвонками”, поскольку они состоят из половины тела и половины дуги с отростком. Они могут встречаться во всех отделах позвоночника и являются одной из основных причин тяжелого искривления позвоночника (сколиоза) и остеохондроза.
Профессиональные вредности
Повышенный риск возникновения дискомфорта в спине и дегенеративно-дистрофических изменений позвоночника обнаружен у фермеров, строителей и шахтеров, занимающихся тяжелым физическим трудом.

У людей, занимающихся тяжелым физическим трудом, кости и суставы позвоночника быстрее изнашиваются
Избыточный вес
Излишние фунты увеличивают нагрузку на позвоночник и суставы, что способствует быстрому износу позвоночных структур.
Психосоматика и остеохондроз позвоночника
Под психосоматикой понимают все физические симптомы, возникающие без видимой причины и развивающиеся из-за стресса и переживаний.
Некоторые люди, уверовавшие в психосоматику, могут считать, что ком в горле появляется из-за неизреченной обиды, а аллергия возникает из-за желания избежать неприятной ситуации или человека. Боль в позвоночнике, по их мнению, определяется чувством недооцененности и неуверенности в будущем. Однако на самом деле большинство случаев обусловлено генетической предрасположенностью и провоцирующими факторами, например, травмами или заболеваниями.
Часто возникают хронические непонятные боли в спине или других частях тела при психических расстройствах, таких как депрессия, неврозы, ипохондрия и миофасциальный синдром, когда происходит резкое интенсивное сокращение мышц. Этот вид боли называется сенестопатическим синдромом.
Признаки дегенеративно-дистрофических заболеваний позвоночника
Основной симптом дегенеративно-дистрофических заболеваний позвоночника — боли в спине или шее. Заболевание также может проявляться ощущением скованности и дискомфорта при движении или наклонах тела.
Типы боли в спине при дегенеративно-дистрофических заболеваниях позвоночника
В зависимости от источника возникновения различают разные виды боли, такие как вертеброгенная, вызванная поражением самого позвоночного столба, и невертеброгенная, связанная с другими заболеваниями, например боли в спине, возникающие из-за излишнего напряжения мышц.
Мышечная боль (миофасциальная) обычно проявляется спазмами и болезненным напряжением мышц, окружающих один или несколько участков позвоночника. Человек может ощущать ее непосредственно в месте возникновения (локальная боль) или в некотором удалении (отраженная боль).
Корешковая боль (компрессионная радикулопатия) возникает из-за сдавления одного или нескольких спинномозговых корешков, например из-за межпозвоночной грыжи или опухоли. Обычно такая боль имеет хронический характер.
Нарушения чувствительности
При дегенеративно-дистрофических заболеваниях позвоночника возникают чувствительные расстройства, вызванные миелопатией. Из-за поражения отделов спинного мозга, отвечающих за передачу сигналов от сенсорных нейронов в мозг, возникают неприятные ощущения покалывания или онемения пальцев рук и ног.
Миелопатия обычно связана с опухолью, затрагивающей спинной мозг, или грыжей межпозвоночного диска.
При наличии миелопатии устойчивое онемение может сопровождаться ослаблением мышц в пораженной области, сухостью кожи или, наоборот, избыточной потливостью.
Проблемы с движениями
Каждое движение, от поднятия руки до улыбки, осуществляется в результате взаимодействия между головным и спинным мозгом, нервными волокнами и мышцами. Повреждение любого из этих компонентов может привести к нарушениям движений: дрожанию конечностей, потере координации движений, морганием и прочим.
Некоторые двигательные нарушения, такие как икота или моргание, обычно кратковременные и могут вызвать незначительные неудобства. Другие, например дрожание конечностей или нарушения координации, могут прогрессировать и привести к серьезным осложнениям.
Признаки обострения дегенеративно-дистрофических заболеваний позвоночника
Обострение дегенеративно-дистрофических заболеваний позвоночника, как правило, связано с травмой или перетруждением мышц спины, которые могут усилить воспаление в суставах позвоночного столба.
Признаки обострения остеохондроза позвоночника:
- невыносимые боли в спине или шее, которые отдают в руку или ногу;
- покалывание, онемение и слабость в руках и ногах;
- скрип или хруст в спине или шее (особенно при наклонах или поворотах);
- головная боль;
- приступы головокружения;
- нарушение координации движений;
- потеря контроля над мочевым пузырём или кишечником.
При появлении указанных признаков необходимо срочно обратиться к врачу-неврологу.
Этапы развития дегенеративно-дистрофических заболеваний позвоночника
Существует четыре основных стадии дегенерации (разрушения) позвоночного столба (по А.И. Осину):
- I стадия внутридискового патологического процесса: межпозвонковые диски становятся тоньше, но нагрузка на них остается прежней, поэтому они сплющиваются и немного выступают в стороны, раздражая окружающие нервные волокна, что может вызвать легкое недомогание в области спины или шеи;
- II стадия нестабильности или потери фиксационной способности пораженного диска: межпозвонковые диски деформируются сильнее, расстояние между позвонками уменьшается. Боль усиливается при движении;
- III стадия образования грыж межпозвоночных дисков: хрящи и позвонки стираются друг о друга, боль становится постоянной, а движения становятся ограниченными. При выраженных деформациях позвоночника может развиться синдром позвоночной артерии с нарушениями зрения и вестибулярной системы, с головной болью;
- IV стадия фиброза межпозвонкового диска и образования краевых костно-хрящевых наростов тел позвонков: дегенеративные изменения проявляются в значительной степени, движения в позвоночнике сильно ограничены и болезненны. Пораженная область позвоночного столба может быть практически полностью неподвижной.
Осложнения и последствия дегенеративно-дистрофических заболеваний позвоночника
Без адекватного лечения межпозвонковые диски постепенно изнашиваются, а позвонки стираются. Именно эти процессы являются причиной основных осложнений.
Распространенные осложнения дегенеративно-дистрофических заболеваний позвоночника:
- непрекращающаяся боль в области спины, поясницы, головы, шеи или груди;
- судороги, нарушение координации движений, онемение рук и ног;
- частые головокружения, нарушение мелкой и крупной моторики;
- нарушение дыхания из-за деформации позвонков и уменьшения объема грудной клетки;
- искажение фигуры: смещение талии, туловища в сторону, неравная высота плеч и бедер.
Психологические проблемы могут возникнуть у человека из-за дегенеративно-дистрофических изменений в позвоночнике, так как он постоянно испытывает боли.
Отдельно стоит выделить осложнения, связанные с грыжей межпозвонкового диска.
Вот какие осложнения могут возникнуть:
- дискогенная миелопатия — это сдавливание спинного мозга, сопровождающееся онемением, мышечной слабостью, изменением сухожильных рефлексов, проблемами с мочеиспусканием и дефекацией;
- инфаркт спинного мозга — это острое нарушение кровообращения, в результате которого отмирают нервные клетки, что приводит к нарушениям движений и чувствительности.
Методы диагностики дегенеративно-дистрофических изменений позвоночника
Для установления диагноза “дегенеративно-дистрофические изменения позвоночника” и отличия этой патологии от других заболеваний с похожими проявлениями необходимо врачу изучить историю болезни, провести осмотр и оценить результаты лабораторных и инструментальных исследований.
Когда важно обратиться к врачу
Если боль в спине или шее не утихает в течение 2 недель, необходимо обратиться за консультацией к терапевту или неврологу.
Записаться к врачу как можно скорее или вызвать скорую помощь нужно в следующих случаях:
- нестерпимая боль, усиливающаяся в покое;
- резкая боль после травмы;
- ограничение движений;
- наличие воспалительных заболеваний суставов, диагностика злокачественного опухоли или острого воспаления (остеомиелит, туберкулез).
Какой врач лечит дегенеративно-дистрофические заболевания позвоночника
Обычно человек в первую очередь обращается к врачу-терапевту, который при подозрении на дегенеративно-дистрофические изменения позвоночника может направить его дальше к профильному специалисту – врачу-хирургу, ревматологу или неврологу.
Подготовка к приему у врача
Специальной подготовки к приему у врача-невролога не требуется, однако рекомендуется соблюдать основные правила: в день консультации не использовать местные обезболивающие мази, кремы, пластыри или лекарственные средства.
Нередко перед приемом у врача люди сами заказывают себе дорогостоящие исследования, такие как МРТ всего тела. Однако это обычно не помогает в диагностике, а лишь увеличивает тревогу.
Осмотр
При первичной консультации специалист изучит историю заболевания пациента и его жалобы, проведет осмотр: оценит чувствительность тканей, рефлексы, силу мышц и состояние вестибулярного аппарата.
Обычно при «остеохондрозе» человек сталкивается с болезненностью, усиливающейся при прикосновении, также с болями, возникающими при наклонах и отдающими в голову или руки. Кроме того, часто возникают головокружения и головные боли, слабость в руках и ногах, проблемы с зрением и слухом.
Для оценки координации движений и выявления проблем с крупной и мелкой моторикой врач может попросить пациента пройти по вымышленной линии, удерживать равновесие на одной ноге с закрытыми глазами, поочередно дотрагиваться руками до носа.
Дифференциальная диагностика
Иногда признаки заболеваний позвоночника, связанных с дегенерацией и дистрофией (например, боль, слабость в мышцах), могут напоминать симптомы других заболеваний. Чтобы различить их от других патологий, следует провести лабораторные и инструментальные исследования.
Некоторые заболевания, которые могут иметь сходство с “остеохондрозом” позвоночника:
- травмы позвоночника;
- злокачественные опухоли или их метастазы;
- спондилоартрит – это хроническое воспалительное заболевание с основным поражением позвоночника и крестцово-подвздошных суставов;
- остеопороз – это патология, при которой кости становятся более хрупкими, увеличивается риск переломов;
- инфекционный спондилит, связанный с туберкулезом или бруцеллезом;
- ревматоидный артрит – это автоиммунное воспалительное заболевание, вызванное ошибкой иммунной системы, из-за которой она атакует здоровые суставы и внутренние органы;
- анкилозирующий спондилит – это форма артрита, которая преимущественно поражает позвоночный столб;
- отраженные боли при заболеваниях внутренних органов.
Лабораторная диагностика
При развивающемся поражении суставов происходит их разрушение. Для оценки общего состояния костей и выявления их разрушения у людей с подозрением на остеохондроз назначают анализы крови на общий и ионизированный кальций, а также маркеры здоровья костной ткани — остеокальцин, остеопротегерин, щелочную фосфатазу.
У пациентов с «остеохондрозом» уровень кальция в крови, как правило, ниже нормы, а содержание остеокальцина и остеопротегерина выше.
При разрушении мышечной ткани из-за миозита обнаруживается повышенное содержание фермента общей креатинкиназы в крови.
Кроме того, врачу может потребоваться оценить содержание в крови микроэлементов, участвующих в регуляции тонуса мышц: магния, калия, натрия.
Приборная диагностика
Для выявления точной причины боли в спине и шее, а также для обнаружения сопутствующих нарушений необходимо проводить визуализирующие исследования, такие как рентгенография, компьютерная и магнитно-резонансная томография, а также электронейромиография.
Рентгенография помогает обнаружить деформацию костей, злокачественные опухоли и дегенеративные изменения в суставах.
Основные признаки дегенеративно-дистрофических заболеваний позвоночника на рентгенографии:
- патологическая подвижность позвонков,
- смещение тел позвонков,
- отложение солей в области межпозвонковых дисков,
- сужение межпозвонковой щели в поясничном и шейном отделе.
Компьютерная томография и магнитно-резонансная томография представляют собой методы исследования, которые позволяют различить изменения в позвоночнике, спинном мозге и головном мозге. С помощью компьютерной томографии можно обнаружить гемангиомы в теле позвоночных дисков и серьезные деформации шейного отдела.
Электронейромиография представляет собой метод исследования, который использует слабый электрический ток. Путем воздействия на мышцы и нервные волокна врач может оценить эффективность передачи нервных импульсов.
Это исследование помогает раскрыть процесс передачи импульсов через корешки, нервы и мышцы, выявить нарушения проводимости, определить их характер и оценить уровень поражения.
Лечение дегенеративно-дистрофических заболеваний позвоночника
Терапия таких патологий направлена на симптоматическое облегчение боли, профилактику сдавления нервов и восстановление утраченной подвижности.
Медик подбирает метод лечения в зависимости от степени тяжести состояния. Применяются лекарственные препараты, физиотерапия, массаж. В случаях с выраженной тяжестью может потребоваться хирургическое вмешательство.
Возможно ли излечить «остеохондроз» позвоночника
Если структуры позвоночного столба повреждены или претерпели деформацию, восстановить их самостоятельно уже не удастся. Однако медикаментозное лечение в связке с физической активностью и ЛФК помогает облегчить симптомы остеохондроза, замедлить развитие патологии и избежать осложнений.
Лечение дегенеративно-дистрофических заболеваний позвоночника у детей
Выбор стратегии лечения дегенеративных изменений в позвоночнике у детей зависит от тяжести патологии и риска её прогрессирования.
Методы лечения детей с «остеохондрозом»:
- Использование гипсовой повязки, которую переодевают периодически в течение нескольких месяцев по мере роста малыша;
- Применение специализированных корсетов.
Для детей до 10 лет врач может порекомендовать хирургическое вмешательство – вставку стержней, предотвращающих деформацию позвоночника. Решение о проведении операции принимается врачом с учетом индивидуальных особенностей заболевания и сопутствующих проблем.
Препараты для лечения дегенеративно-дистрофических заболеваний позвоночника
Обычно врач назначает препараты от боли и воспаления. Также используются миорелаксанты – средства, расслабляющие спазмированные мышцы.
Медикаменты для снятия боли в спине и шее:
- Препараты без стероидов от воспаления;
- Средства для снятия мышечных спазмов;
- Антидепрессанты для уменьшения хронической боли;
- Гормональные препараты для снижения воспаления.
Инъекции при “остеохондрозе”
Если после приема таблеток боль не уходит, врач может определить курс уколов. Чаще всего это тот же антиболевой или гормональный препарат, но теперь вводится в мышцы или в область пораженного сустава.
Инъекции помогают справиться с болью немедленно
Лечение снаружи
Для большинства людей прием препаратов без стероидов и гормонов безопасен, но иногда они могут вызвать тошноту, боль в животе, кровотечение из желудка и даже язву.
При длительном употреблении больших доз таких препаратов также возможны проблемы с почками, задержка жидкости и повышенное артериальное давление.
В таких случаях помогают мази, кремы и пластыри с теми же активными веществами. Они действуют местно и не попадают в желудочно-кишечный тракт, поэтому имеют меньше побочных эффектов.
Физиотерапия
Физиотерапия, включающая ЛФК, массаж, мануальное воздействие, в первую очередь помогает восстановить ограниченную подвижность и уменьшить боль в спине и шее.
Физиотерапевты применяют комплексный подход – сочетание физиотерапевтических процедур и мануальной терапии.
Мануальная терапия
Обычно мануальные методики используются в сочетании с медикаментозным лечением, помогая пациентам ускорить процесс выздоровления.

Мануальное воздействие помогает уменьшить боль в спине и шее
В ходе сеанса мануальной терапии специалист работает со суставами и мягкими тканями, используя различные методики: изометрическую релаксацию, миофасциальный релиз и другие.
Мануальную терапию следует применять осторожно при обострении
Иглоукалывание
Нет точной информации о том, что иглоукалывание, или иглорефлексотерапия, способно полностью излечить боль в спине и шее. Однако многие отмечают, что после такого лечения болевые симптомы уменьшаются.
Во время процедуры иглотерапии специалист расставляет иглы в определенные точки на спине и шее. Предполагается, что это помогает стимулировать участки мозга, отвечающие за “выключение” боли. Иногда установка игл комбинируется с легким массажем.
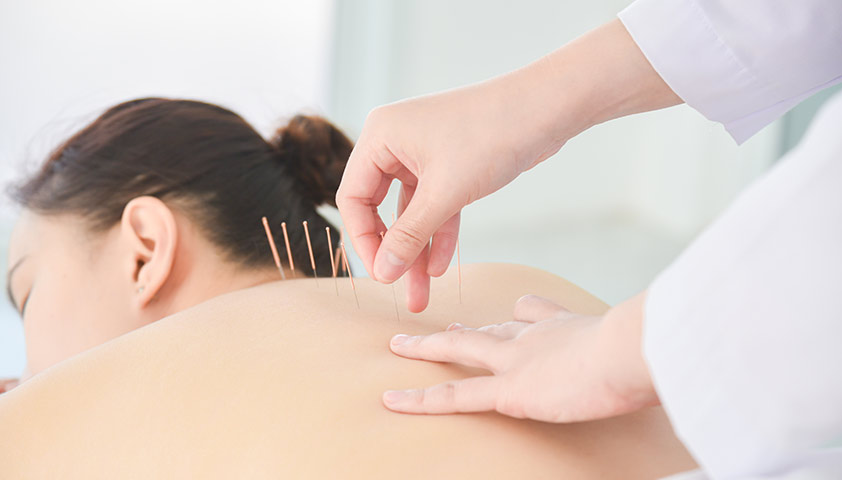
Процедура иглоукалывания обычно длится около часа
Тракция, или вытяжение, позвоночника
Тракция (вытяжение) позвоночника – процедура, при которой специалист словно вытягивает определенные участки позвоночника (как правило, шейный и пояснично-крестцовый).
Как и в случае с иглоукалыванием, в современной медицине нет достоверных данных об эффективности данной методики. Однако у такого метода лечения есть серьезные побочные эффекты: возможно усиление боли или обострение неврологических симптомов.
Хирургическое лечение
Обычно операция необходима для пациентов с выраженными деформациями позвоночного столба, у которых обнаружено сдавливание нерва.
Операция может потребоваться в случаях:
- когда консервативные методы лечения не приносят результатов;
- когда боль усиливается;
- когда появляется слабость в мышцах;
- когда нарушается мочеиспускание и дефекация.
Хирурги выполняют два основных вида операций на позвоночнике — декомпрессию и стабилизацию. При декомпрессии врач уменьшает давление на нервную структуру, а при стабилизации укрепляет её.
Способы декомпрессии позвоночника:
- Эктомия позвоночника – это процедура удаления части позвоночного столба с целью снижения давления на позвоночный канал (например, при грыже межпозвоночного диска);
- Фораминотомия – это расширение отверстия в позвоночнике;
- Дискеция – это удаление поврежденной части межпозвоночного диска или грыжи.
Для укрепления позвоночника используется спондилодез. Этот метод помогает исправить деформацию и уменьшить боль. Для этого объединяют два или более позвонка, устраняют их подвижность и смещение относительно друг друга. Для этой цели используются металлические пластины, винты и стержни, чтобы соединить позвонки вместе для их сращивания.
Методы лечения осложнений
Для лечения осложнений дегенеративных заболеваний позвоночника чаще всего применяют хирургические методы. Хроническую боль можно уменьшить с помощью лекарственных препаратов в виде таблеток, уколов и мазей, которые принимают в течение длительного времени.
Массаж, физическая терапия, мануальная терапия и физиотерапия помогают поддерживать подвижность позвоночника и проводятся курсами несколько раз в год.
Эффективные способы облегчения боли в спине и шее
Для пациентов с дегенеративно-дистрофическими заболеваниями позвоночника очень важно выполнять упражнения, которые сохраняют подвижность позвонков спины и шеи. Врач-физиотерапевт может научить правильно растягивать и укреплять мышцы.
Если задачи повседневной жизни становятся трудными из-за боли в спине и шее, специалист может рекомендовать использовать специальные бандажи, которые фиксируют позвонки, ортопедические стельки или другие устройства.
Также для снятия боли рекомендуется добавить в неделю 2,5 часа аэробных упражнений (скандинавская ходьба, эллипс, велосипед, плавание).
Самомассаж
Научных исследований о вреде или пользе самомассажа при боли в спине и шее не существует. Тем не менее, считается, что он может быть полезным, поскольку стимулирует лимфатическую систему и улучшает кровообращение, что может уменьшить боль.
Игольчатый коврик
Ещё один способ облегчить боль – использование игольчатого коврика с металлическими или пластмассовыми иглами.

Рекомендация использования коврика с иголками состоит в лежании на нем 15-30 минут перед сном
Принцип действия игольчатых ковриков схож с акупунктурой. Использование их не причинит вреда, но сильного лечебного эффекта, скорее всего, не будет. Согласно некоторым отчетам, при использовании коврика с иголками можно почувствовать облегчение боли в спине (при сочетании с основным лечением).
Нельзя использовать коврик с иглами:
- людям с плохой свертываемостью крови,
- пациентам с кардиостимуляторами,
- беременным женщинам.
Массажный валик
Не стоит рассчитывать на то, что просто лежа на массажном валике можно исправить деформацию позвоночника. Однако он может помочь расслабить напряженные мышцы. Кроме того, с его помощью можно выполнить некоторые упражнения йоги и пилатеса, чтобы облегчить боль.
Позы для сна при дегенеративно-дистрофических заболеваниях позвоночника
Для уменьшения давления на область шеи и предотвращения усиления боли при остеохондрозе важно располагать голову и позвоночник на одном уровне во время сна.
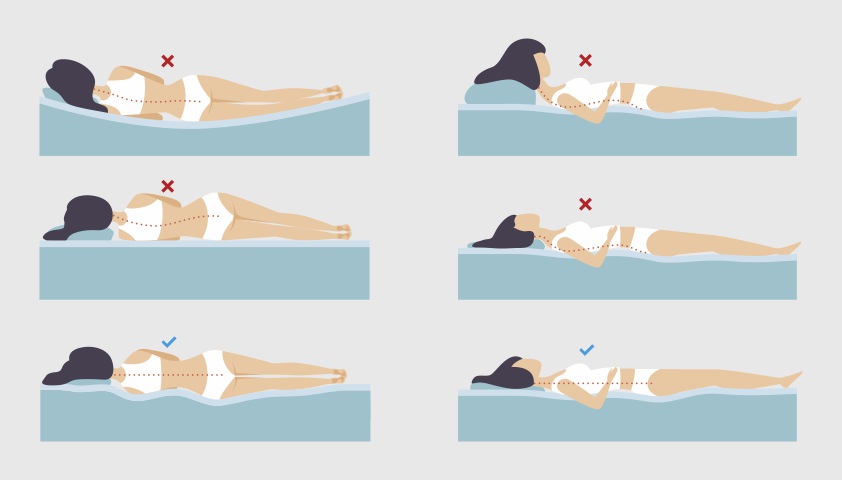
Неправильная высота подушки или ее отсутствие могут привести к неестественному изгибанию позвоночника.
По мнению специалистов, если человек предпочитает спать на спине, высота его подушки должна колебаться от 6 до 11 см, а если во время сна он в основном лежит на боку — от 9 до 13 см. Таким образом поддерживается физиологическое положение позвоночника — сохраняется нужный угол между плечами и головой, шейный отдел позвоночника не искривляется, а мышцы не напрягаются, чтобы компенсировать дискомфорт.
Как предотвратить дегенеративные заболевания позвоночника
Для того чтобы избежать неспецифической боли в спине и шее, которую нередко ошибочно ассоциируют с остеохондрозом, важно сохранять правильную осанку и быть активным физически: чем больше двигается человек, тем лучше состояние его мышц, костей, связок и суставов.
Для поддержания физической активности взрослым нужно заниматься аэробными упражнениями умеренной интенсивности в течение 150 минут в неделю. Подойдут быстрая ходьба, плавание, велосипед, теннис, танцы или катание на роликах. Для укрепления мышц можно заниматься пилатесом и йогой.
Также важно избегать травм: не падать в воду головой вниз и пристегиваться в машине (это поможет предотвратить “хлыстовую” травму при аварии).
Лечебная физкультура
Чтобы избежать перенапряжения мышц шеи и появления боли, полезно выполнять лечебные упражнения: наклоны головы вперед, назад, к каждому плечу поочередно, вращение ею, наклоны и растяжение туловища.

Рекомендуется делать гимнастику несколько раз в день, особенно если у человека сидячая работа
Препараты для суставов
Считается, что препараты для защиты суставов хондроитин и глюкозамин помогают поддерживать здоровье костей и хрящевой ткани. Эти компоненты также могут предотвращать дегенерацию межпозвоночных дисков.
Тем не менее, существует недостаточно данных об их эффективности при заболеваниях позвоночника из-за износа, также как и при появлении болей в спине.
Польза ортопедической подушки
Ортопедические подушки – это специальные изогнутые подушки с уподоблениями, которые удерживают голову и шею на одном уровне, обеспечивая естественное положение позвоночника.
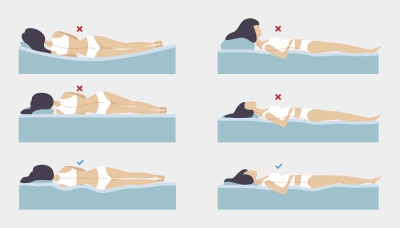
Ортопедические подушки позволяют отдохнуть без дополнительной нагрузки на межпозвоночные диски
Выбор подходящей высоты подушки самостоятельно может оказаться сложным. Рекомендуется обратиться за помощью к ортопеду или неврологу. Также стоит проконсультироваться со специалистом, если боль в шее усиливается после сна на ортопедической подушке.
Шейный воротник
Шейный бандаж, воротник или шина Шанца — это специальное устройство для проведения лечебной физкультуры и укрепления глубоких мышц шейного отдела позвоночника.
В таком бандаже мышцы шеи расслабляются, а когда его снимают, они снова напрягаются. Такой passiv Trening помогает укрепить мышцы и предотвратить появление боли.
Рекомендуется носить шину Шанца 15–20 минут несколько раз в день. При серьезных травмах врач может порекомендовать использовать ее дольше, даже до 3 часов.
Источники
- Дегенеративные заболевания позвоночника: клинические рекомендации / Минздрав РФ. 2022.
- Остеохондроз позвоночника: клинические рекомендации / Общероссийская общественная организация «Ассоциация травматологов-ортопедов». 2016.
- Сурская Е. В. Современные аспекты лечения дорсопатии // РМЖ, 2009. № 20. С. 1311–1314.
Реабилитация после операции на позвоночнике
После прохождения операции на позвоночнике, особенно при дегенеративно-дистрофических заболеваниях, важно провести качественную реабилитацию, чтобы вернуться к полноценной жизни. Этот процесс требует тщательного подхода и сочетания различных методик, чтобы достичь наилучших результатов и предотвратить возможные осложнения.
- 1. Диагностика и оценка состояния пациента после операции.
- 2. Проведение физиотерапии для восстановления мышечного тонуса и улучшения кровообращения в области оперированного позвоночника.
- 3. Назначение комплекса упражнений для постепенного восстановления подвижности в спине и укрепления мышц корсета.
- 4. Обучение пациента правильной осанке и методам профилактики рецидивов заболевания.
- 5. Осуществление контроля за динамикой восстановления и корректировка реабилитационной программы по мере необходимости.
Реабилитация после операции на позвоночнике требует индивидуального подхода и внимательного наблюдения за пациентом. Соблюдение всех рекомендаций специалистов и выполнение предписанных упражнений поможет быстрее вернуться к активной жизни и избежать возможных осложнений.
Специфика лечения остеохондроза в разных возрастных группах
Дегенеративные изменения в позвоночнике представляют собой серьезную проблему, требующую комплексного подхода к лечению. Эффективность методик лечения остеохондроза может существенно различаться в зависимости от возраста пациента.
В ранней возрастной группе основной упор делается на предотвращение дальнейшего развития заболевания и восстановление поврежденных тканей. Для этого применяются различные физические упражнения, массаж, а также медикаментозное лечение.
При лечении пациентов среднего возраста акцент делается на устранение болевых ощущений и восстановление подвижности позвоночника. В данном случае часто применяются методы физиотерапии и реабилитационные процедуры.
У пациентов пожилого возраста основное внимание уделяется поддержанию общего тонуса организма и профилактике осложнений. В таких случаях могут быть назначены специфические диеты, лечебные ванны и комплексные медикаментозные препараты.
Инновационные методики лечения дегенеративно-дистрофических заболеваний позвоночника
В данном разделе мы рассмотрим передовые технологии и методики, применяемые для лечения дегенеративно-дистрофических заболеваний позвоночника. Эти инновационные подходы основаны на новейших научных исследованиях и позволяют эффективно бороться с проблемами, связанными с состоянием позвоночника.
Первая инновационная методика основана на использовании биологически активных веществ, которые способствуют восстановлению тканей позвоночника и уменьшению воспалительных процессов. Этот метод позволяет ускорить процесс заживления и повысить эффективность лечения.
Вторая технология включает в себя применение новейших медицинских аппаратов, позволяющих точно диагностировать состояние позвоночника и проводить целенаправленное лечение. Это помогает минимизировать риск осложнений и повысить шансы на полное восстановление.
Третий метод основан на индивидуальном подходе к каждому пациенту, учитывая его особенности и основные проблемы с позвоночником. Это позволяет добиться максимально эффективных результатов и улучшить качество жизни человека.
Четвертая инновационная технология включает в себя применение современных реабилитационных методов, направленных на укрепление мышц спины и улучшение подвижности позвоночника. Это позволяет предотвратить возникновение новых проблем и улучшить общее состояние пациента.
Физическая активность и ее воздействие на состояние позвоночной системы
Регулярные упражнения способствуют улучшению осанки и поддержанию правильного положения позвоночника. Кроме того, физическая активность способствует уменьшению веса, что также оказывает положительное воздействие на состояние позвоночника. Таким образом, занятия спортом и физическими упражнениями являются неотъемлемой частью профилактики и лечения заболеваний позвоночника.
Для людей, страдающих от остеохондроза, назначение комплекса специальных упражнений может значительно облегчить их состояние. Главное – проводить тренировки регулярно под контролем специалистов и соблюдать правильную технику выполнения упражнений. От физической активности следует отказаться только в период обострения заболевания, когда спина нуждается в покое.
Видео по теме:
Вопрос-ответ:
Чем отличается истинный остеохондроз от других видов заболеваний позвоночника?
Истинный остеохондроз отличается тем, что является группой редких наследственных заболеваний, связанных с нарушением нормального развития и роста костей. При таких патологиях деформируются межпозвонковые диски, суставы, связки и другие структуры позвоночника.
Какие структуры позвоночника могут деформироваться при истинном остеохондрозе?
При истинном остеохондрозе могут деформироваться межпозвонковые диски, суставы, связки и другие структуры позвоночника.
Какие главные симптомы сопровождают истинный остеохондроз?
Основные симптомы истинного остеохондроза могут включать в себя боли в области позвоночника, нарушение движений, сколиоз, кифоз, деформации костей и другие проявления, связанные с нарушением нормального развития костной ткани.
Могут ли симптомы истинного остеохондроза проявиться в детском возрасте?
Да, симптомы истинного остеохондроза могут проявиться уже в детском возрасте из-за нарушения нормального развития и роста костей, что может привести к деформациям позвоночника и другим структурам.
Можно ли предотвратить развитие истинного остеохондроза?
Истинный остеохондроз является наследственным заболеванием, поэтому его развитие нельзя полностью предотвратить. Однако раннее выявление симптомов и проведение соответствующего лечения может помочь улучшить качество жизни пациента.