Деменция – это синдром приобретённого умственного ухудшения, сопровождающийся утратой когнитивных и практических навыков. Это одна из ключевых причин инвалидности среди пожилых людей. В начальной стадии развития этого состояния изменения происходят незаметно: человек начинает испытывать трудности с абстрактным мышлением, ориентацией в новых местах и запоминанием информации. Он становится замкнутым, подозрительным, порой неряшливым, его поведение приобретает необычные черты. По мере ухудшения состояния теряются когнитивные функции и самообслуживание. Со временем деменция приводит к полному распаду личности.

С деменцией сталкиваются приблизительно 20% людей, достигших возраста старше 65 лет.
Более 50 миллионов человек по всему миру страдают от деменции. Через 20-30 лет это количество может увеличиться в 2-3 раза и достигнуть 150 миллионов человек. Это связано со старением населения: увеличивается продолжительность жизни, растет количество пожилых людей, соответственно увеличивается и процент пациентов с деменцией.
Частота встречаемости этой патологии зависит от возраста. У 2% людей в возрасте до 64 лет и примерно у 20% людей в возрасте 65 лет и старше обнаруживается эта патология.
Причины развития деменции
Наиболее распространенной причиной деменции является болезнь Альцгеймера. Эта болезнь составляет от 50% до 70% случаев патологии. Также деменцию могут вызвать болезнь Пика, болезнь Крейтцфельдта-Якоба, сосудистые заболевания, черепно-мозговые травмы и инфекции, включая ВИЧ.
Болезнь Альцгеймера
Альцгеймерова болезнь представляет собой расстройство, при котором патологический белок накапливается в нейронах мозга. Это приводит к постепенному ухудшению когнитивных функций.
Сначала пациент начинает испытывать проблемы с памятью – не может вспомнить, где живет, может заблудиться на улице, перестает узнавать знакомые предметы. Постепенно теряются навыки приготовления пищи, похода в магазин, уборки. С развитием болезни могут возникнуть нарушения речи, тревожность, депрессия, подозрительность и, реже, агрессия. В итоге человек перестает узнавать даже членов семьи и теряет самые простые навыки самообслуживания.
Согласно данным Всемирной организации здравоохранения, из 10 миллионов новых случаев деменции, регистрируемых ежегодно, 60% приходится на Альцгеймерову болезнь.
Несмотря на ограниченность сведений, этиология болезни Альцгеймера остается загадкой. Однако в медицине выделяются несколько гипотез: холинергическая, амилоидная, тау-гипотеза. Генетическая предрасположенность также играет значительную роль в развитии заболевания.
Согласно холинергической гипотезе, основной причиной развития болезни Альцгеймера является недостаток ацетилхолина в мозгу – вещества, отвечающего за передачу нервных импульсов.
На основе этой концепции, ученые начали применять лекарственные препараты для улучшения когнитивных функций, блокирующие излишнее разрушение ацетилхолина в мозге. Однако такая терапия не позволяет вылечить болезнь Альцгеймера и обладает ограниченной эффективностью на стадии деменции. Препараты данного типа эффективны лишь при легких и умеренных когнитивных расстройствах.
В настоящее время холинергическая гипотеза стала менее актуальной.
Предположение о амилоиде возникло после тщательного изучения пациентов, страдающих от болезни Альцгеймера. У них были обнаружены скопления дефектного белка – бета-амилоида, который образуется в организме из-за генетических мутаций.
Эти скопления бета-амилоида – амилоидные бляшки – приводят к тому, что клетки мозга начинают умирать. В результате у пациента страдает способность к мышлению, а со временем его личность полностью исчезает.
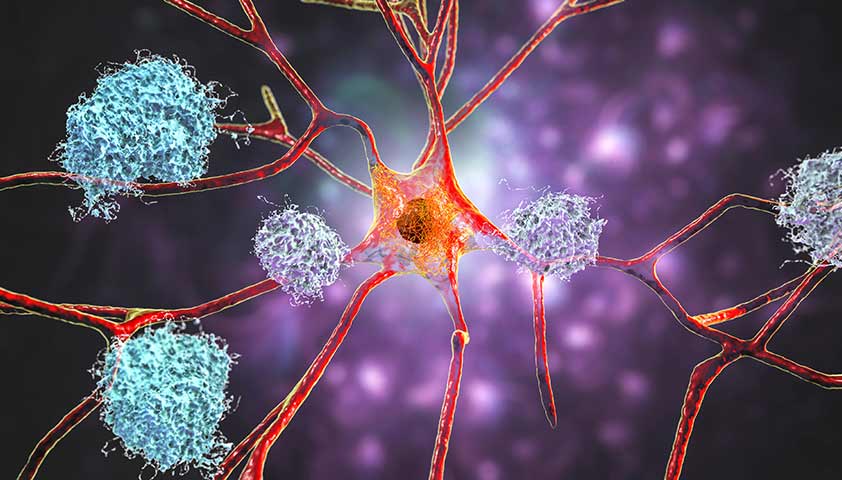
Скопления амилоидных бляшек в тканях головного мозга (на изображении – клубки белого цвета)
Тау-теория основана на отрицательном воздействии на мозг тау-белка – вещества, которое чаще всего обнаруживается в нейронах центральной нервной системы.
В обычном состоянии тау-белок участвует в сборке микротрубочек — внутренней опоры клетки. Однако иногда он перестаёт функционировать должным образом. В результате молекулы тау-белка становятся связанными друг с другом, образуя клубки, и уже не способны служить опорой для клеток головного мозга.
Кроме того, многие исследования указывают на то, что генетическая предрасположенность и болезнь Альцгеймера тесно взаимосвязаны: если в предыдущих поколениях имелись случаи данного заболевания, то у потомков вероятность его возникновения увеличивается.
Основные факторы, способствующие развитию болезни Альцгеймера:
- Пол: женщины чаще страдают, потому что их продолжительность жизни обычно длиннее;
- Возраст старше 65 лет;
- Синдром Дауна, при котором у человека появляется лишняя 21-я хромосома;
- Черепно-мозговые травмы;
- Проблемы со сном: трудности с засыпанием, бессонница, беспокойный сон;
- Избыточный вес;
- Курение;
- Сахарный диабет;
- Артериальная гипертензия – повышенное артериальное давление;
- Сердечно-сосудистые заболевания;
- Низкий уровень образования и недостаточная умственная активность на протяжении жизни.
Признаки заболевания Альцгеймера меняются в зависимости от стадии развития болезни. На первых этапах они не так ярко выражены: человек может забыть недавний разговор, потерять номера телефонов, часто повторять вопросы на одну и ту же тему. На более поздних этапах пациент перестает узнавать близких людей, не может говорить, неспособен к самостоятельному питанию. Его личность и способность к уходу за собой практически полностью исчезают.
Сосудистая деменция
Сосудистая деменция – это постоянное снижение познавательных функций мозга, вызванное сосудистыми заболеваниями, такими как гипертония, инсульт, атеросклероз.
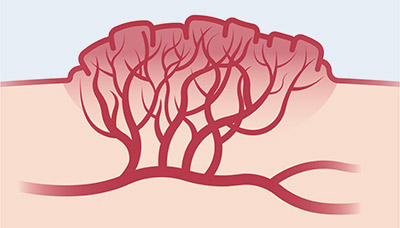
Сосудистая деменция возникает из-за недостаточного поступления кислорода в клетки головного мозга
Из-за недостаточного кровоснабжения клетки головного мозга начинают функционировать менее эффективно и, в конечном итоге, гибнут. Это приводит к постепенной потере когнитивных способностей человека: ему все труднее воспринимать и запоминать новую информацию, контролировать свои эмоции и действия.
Основные причины развития сосудистой деменции:
- атеросклероз – образование бляшек из холестерина, забивающих сосуды головного мозга;
- хроническая ишемия мозга – постепенное ухудшение кровоснабжения тканей головного мозга;
- перенесенный геморрагический или ишемический инсульт – острое нарушение кровообращения в головном мозге;
- артериальная гипертензия – повышенное давление в артериях;
- васкулит – воспаление и разрушение стенок сосудов;
- острое нарушение работы сердца;
- генетические факторы.
Помимо основных причин, которые могут привести к развитию сосудистой деменции, есть также провоцирующие факторы.
Триггеры, способные подтолкнуть к развитию сосудистой деменции:
- курение;
- злоупотребление алкоголем;
- пожилой возраст;
- сахарный диабет;
- черепно-мозговые травмы со стойким образованием внутричерепных гематом;
- прошедшие операции на мозге, сосудах головы и шеи.
Чёткой чертой сосудистой деменции является одновременное проявление симптомов как со стороны мозга, конкретно мыслительных процессов, так и со стороны нервной системы.
Симптомы сосудистой деменции включают в себя замедленность мышления, изменения в продуктивности мыслительных процессов каждый день, нарушения в критике (человек не осознает своего заболевания) и поведении, замедленность в речи (брадилалия). Также способность к чтению, письму и счету может быть нарушена.
По мере развития болезни человек может перестать понимать речь, адресованную ему. Одновременно с этим он может стать чересчур разговорчивым. Кроме того, ориентироваться в пространстве становится сложнее (особенно в незнакомом месте), и в конечном счете человек не сможет одеться или приготовить еду самостоятельно.
У многих пациентов наблюдаются резкие смены настроения: плач сменяется гневом и раздражительностью. Могут появиться депрессия, тревога, подозрительность, агрессия, безразличие к своему внешнему виду.
Все эти признаки при сосудистой деменции могут либо усиливаться, либо ослабевать в зависимости от степени нарушения кровообращения в мозгу на данный момент времени.
Болезнь Пика
Болезнь Пика, или лобно-височная деменция, представляет собой патологию, поражающую лобные и височные доли мозга. В отличие от других форм деменции, здесь первые симптомы могут проявиться рано, уже в 45-60 лет.

В возрасте 67 лет у американского актера Брюса Уиллиса выявили лобно-височную деменцию. Фото: Gage Skidmore
Позиции, какие стоят за возникновением заболевания, до сих пор остаются не до конца ясными. Некоторые ученые утверждают о генетической составляющей патологии. Действительно, в литературе можно найти информацию о случаях болезни внутри семьи. Однако, проявление ее происходит гораздо чаще спонтанно, что подчеркивает сомнения в генетической предрасположенности как основном факторе риска.
Некоторые ученые предполагают, что болезнь Пика может возникать в результате воздействия на мозг токсичных химических веществ, включая наркоз, особенно если его применять часто или в неправильной дозировке. Другие исследователи называют среди причин травмы головного мозга, инфекции, психические расстройства, интоксикации.
По сравнению с болезнью Альцгеймера, лобно-височная деменция не характеризуется образованием бета-амилоидных бляшек в мозге. И в отличие от сосудистой деменции, кровоснабжение головного мозга не нарушено, и в сосудах нет холестериновых отложений.
Люди с лобно-височной деменцией становятся чрезмерно инертными, а иногда, наоборот, излишне весёлыми и активными. Им трудно мотивировать себя выполнять свои профессиональные и семейные обязанности. Со временем исчезает желание общаться: все разговоры сводятся к простым односложным ответам со стороны больного. Пропадает чувство юмора, появляется равнодушие или, наоборот, необоснованные вспышки гнева.
Поражение передних долей мозга, ответственных за критику и поведение, приводит к неуправляемым действиям, грубым высказываниям, непристойному сексуальному поведению, неадекватным поступкам и асоциальным проявлениям. Изменения могут затронуть привычки в питании, вызвав тягу к вредной пище, булимию или злоупотребление алкоголем. При этом сами пациенты не осознают свой недостаток в поведении. Нарушение работы височных долей также влияет на речь, приводя к прогрессирующей афазии, когда речь становится трудной для понимания, несмотря на сохраненный слух.

В процессе развития деменции теряется способность к логическому мышлению. Действия человека становятся неорганизованными и хаотичными.
Когда человек становится неопрятным, ему абсолютно все равно, во что он одет и как выглядит. На более поздних этапах пациенты начинают пренебрегать личной гигиеной, полностью игнорируя общество и окружающих.
Нарушается речь – все сложнее понимать собеседников и самому подбирать нужные слова для выражения мыслей. Появляется эхолалия – многократное повторение слов или фраз из чужой речи. При этом интересно, что у многих людей с лобно-височной деменцией сохраняется способность считать.
На тяжелой стадии деменции у пациентов может развиться паркинсонизм, проявляющийся дрожанием рук и ног как в движении, так и в состоянии покоя. Ухудшаются двигательные функции, теряется способность ориентироваться в пространстве.
Болезнь Крейтцфельдта – Якоба
Коровье бешенство, известное как болезнь Крейтцфельдта-Якоба (спастический псевдосклероз, синдром кортико-стриоспинальной дегенерации), представляет собой редкое заболевание головного мозга, связанное с накоплением патологического приона в нейронах.
Обычно клетки головного мозга содержат здоровые прионы. Однако если в организме появляются аномальные, неправильно свернутые прионы, они заставляют нормальные белки изменить свою структуру. В результате в нейронах образуются прионные бляшки, что со временем приводит к гибели пораженных нейронов.
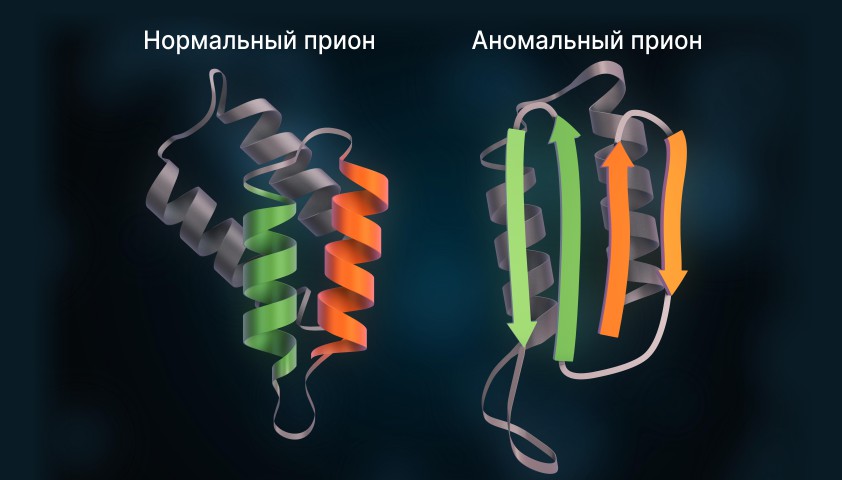
Прионы – это аномально свернутые белки, способные передавать свою неправильную форму нормальным вариантам этого же белка.
Источником возбудителей могут быть как человек, так и животное (например, коровы, овцы, козы). Чаще всего прионы передаются через пищу (при употреблении зараженного мяса и субпродуктов), через инфицированную кровь при медицинских процедурах, а также половым и вертикальным путем — от матери к ребенку во время родов. Иногда белок спонтанно претерпевает изменения и меняет свою структуру.
Обычно заболевание проявляется в возрасте от 60 до 65 лет. Большинство пациентов умирают в течение первого года после появления симптомов. В редких случаях заболевание прогрессирует медленно и смерть наступает спустя 2 года или более после начала заболевания. На данный момент нет случаев выздоровления.
Существует три стадии болезни Крейцфельдта — Якоба: преддверная, стадия развития клинических проявлений и терминальная.
Когда болезнь только начинается, первые признаки могут быть неясными. Человек может ощущать усталость, испытывать проблемы со сном, потерять аппетит. Иногда вес снижается, интерес к интимной жизни исчезает. Боли могут возникнуть, но определить их местоположение сложно. Внимание и память немного ухудшаются. Могут появиться шаткость при ходьбе, слабость мышц, дрожание рук. Эти симптомы часто связывают с астенией – хронической усталостью.
Также на этой стадии возможны проблемы со зрением: двоение в глазах, сужение поля зрения, нечёткая картинка.
Когда болезнь продвигается дальше, у пациента быстро развивается деменция, иногда мышцы тела, рук или ног начинают дергаться.
На заключительной стадии слабоумия проявляется очень ярко. Пациент не говорит, не может нормально двигаться из-за паралича. Работа сердца и дыхательной системы нарушается. Чаще всего смерть наступает из-за дыхательной недостаточности.
ВИЧ-деменция
ВИЧ-деменция – это стойкое снижение умственных способностей, которое развивается у инфицированных вирусом иммунодефицита человека.
ВИЧ поражает не только лимфоциты (клетки иммунной системы), но и некоторые клетки нервной системы. В результате у пациентов развивается васкулит – воспаление стенок сосудов головного и спинного мозга. Возникает вторичная демиелинизация – состояние, при котором специфические белки-антитела нападают на нейроны собственного организма.
Для ВИЧ-деменции характерны 3 основных признака:
- уменьшение умственных способностей,
- недостатки в двигательной сфере,
- нарушения в поведении.
В зависимости от тяжести патологического процесса выделяют три стадии деменции, обусловленной ВИЧ.
Этапы деменции, вызванной ВИЧ:
- нулевой: умственные и двигательные функции в порядке;
- субклинический: появление легких когнитивных нарушений, замедление движений человека. На этом этапе пациент может испытывать трудности в профессиональной деятельности, но справляется с бытовыми делами самостоятельно;
- легкий: ухудшение способности концентрировать внимание и запоминать новую информацию, становится сложным выполнение действий, требующих точности и интеллектуального напряжения (например, управление автомобилем);
- средней степени тяжести: самостоятельное передвижение и справление с самыми простыми бытовыми делами пациент преодолевает, но уже почти не может запоминать новую информацию;
- тяжелый: появляются выраженные нарушения памяти, мышления, речи, движений. Пациенту трудно разговаривать, ходить — может понадобиться использование ходунков;
- финальный: пациент погружается в вегетативное состояние — не двигается, не разговаривает, не контролирует физиологические функции, не способен принимать пищу.

Прогрессия ВИЧ-деменции происходит достаточно медленно. На начальных стадиях человек начинает испытывать проблемы с концентрацией внимания и запоминанием. Постепенно возникает апатия, а затем возможны маниакальные состояния и психозы
Первые симптомы в двигательной сфере проявляются слабостью мышц, иногда в сочетании с гипертонусом, неуклюжестью и неустойчивой походкой. Движения становятся замедленными. С течением времени ВИЧ-деменция может привести к полному параличу.
Без своевременного лечения пациент, как правило, умирает от выраженного иммунодефицита или осложнений, связанных с ВИЧ-деменцией.
Факторы риска появления деменции
Существуют факторы, которые увеличивают вероятность развития деменции. Их можно разделить на две группы — факторы, которые нельзя изменить, и факторы, на которые можно влиять.
Есть некоторые факторы риска развития деменции, на которые человек не может повлиять:
- биологический пол: женщины страдают от деменции чаще, так как их продолжительность жизни обычно длиннее;
- возраст старше 65 лет;
- синдром Дауна, который включает в себя дополнительную 21-ю хромосому.

Один из главных факторов риска развития деменции – возраст старше 65 лет
Есть также факторы риска развития деменции, на которые можно влиять:
- травмы головного мозга;
- проблемы со сном: засыпание, бессонница, поверхностный сон;
- избыточный вес;
- курение;
- диабет;
- высокое давление крови;
- заболевания сердца и сосудов;
- недостаточный уровень образования и интеллектуальная активность на протяжении жизни;
- злоупотребление алкоголем;
- атеросклероз – скопление холестериновых бляшек в сосудах;
- неблагоприятная экология – воздействие выбросов газов связано с увеличенным риском развития деменции;
- недостаток витаминов D, B6, B12, фолиевой кислоты;
- препараты, способные негативно влиять на память, например, снотворные и транквилизаторы.
Признаки деменции
Вне зависимости от причины, вызвавшей деменцию, начальные симптомы заболевания в целом похожи.
Основные признаки деменции на старте:
- затруднения с формулированием мыслей: пациенты забывают слова, не могут вспомнить названия привычных предметов;
- плохая кратковременная память: быстрая забывчивость в отношении предыдущих событий; при альцгеймеровской деменции память утрачивается по закону Рибо: сначала недавние воспоминания исчезают, затем более ранние;
- беспокойство, повышенная тревожность: если человек утверждает, что его преследуют, это может быть признаком деменции;
- изменения характера без видимой причины;
- потеря ориентации во времени и пространстве: сложности с определением дня недели, маршрута до автобусной остановки или магазина;
- апатия;
- утрата интереса к хобби;
- растерянность: повторение одних и тех же вопросов, забывчивое внимание к ответам;
- нелогичность в разговорах: сложности с поддержанием беседы и фокусировкой на одной теме, постоянные переходы или забывчивость;
- «синдром Плюшкина»: необходимо обеспокоиться, если человек начинает собирать бесполезные вещи и хлам для “черного дня”.
Симптомы деменции при болезни Альцгеймера
Характерные признаки деменции, характерной для болезни Альцгеймера, включают нарушение речи и памяти, апатию, отсутствие интереса к близким и любимым занятиям.
Основные симптомы деменции при болезни Альцгеймера:
- нарушение памяти и мышления;
- потеря ориентации в пространстве и времени;
- речевые, зрительные и слуховые расстройства;
- проблемы с координацией движений;
- депрессия и апатия;
- повышенная агрессивность;
- вспыльчивость и конфликтность;
- редко проявляющаяся неряшливость;
- возможные галлюцинации;
- отсутствие критического мышления: пациенты не осознают свое состояние.
Симптомы сосудистой деменции
По сравнению с деменцией, которая развивается при болезни Альцгеймера, при сосудистой деменции пациенты сохраняют критическое мышление на всех этапах болезни. Они осознают, что с ними что-то не так, и могут попросить о помощи.
Основные признаки сосудистой деменции:
- эмоциональная нестабильность – чувствительность, беспокойство;
- ухудшение памяти;
- потеря ориентации в пространстве;
- депрессия;
- небрежность внешнего вида;
- замедленное мышление и речь;
- вялость;
- апатия;
- недостаток внимания;
- уменьшение самокритики по отношению к своему состоянию.
Отличительной чертой сосудистой деменции является “мерцание” симптомов. Признаки болезни могут то усиливаться, то ослабевать в зависимости от степени нарушения кровообращения в мозге в определенный момент времени.
Симптомы деменции при болезни Пика
Одним из характерных признаков деменции при лобно-височной деменции является нарушение личности. Пациент может полностью изменить свое обычное поведение. Однако он не способен объективно оценить ситуацию и понять, что ему требуется помощь.
Основные признаки деменции при лобно-височной деменции:
- постепенное нарушение речи;
- внезапные скачки от апатии к чрезмерной активности;
- несдержанность в поступках и высказываниях;
- неприличное сексуальное поведение;
- грубость, эгоизм;
- нарушение пищевого поведения (включая неадекватное увлечение сладостями);
- чрезмерное употребление алкоголя;
- неряшливость;
- нарушение речи;
- тремор рук и ног – паркинсонизм.
Признаки деменции при болезни Крейтцфельдта-Якоба
Один из характерных признаков заболевания – судорожные припадки, которые могут возникнуть в ответ на воздействие яркого света, громкого звука и неожиданное касание.
Основные симптомы деменции при заболевании Крейтцфельдта – Якоба:
- резкие колебания настроения;
- потеря интереса к близким;
- нарушение памяти, зрения (двоение в глазах, слепота), координации движений, речи;
- слабость мышц;
- неряшливость;
- хореоатетоз – сочетание быстрых и медленных судорожных движений.
Признаки деменции у ВИЧ-инфицированных
У пациентов с ВИЧ-деменцией нарушения мышления развиваются одновременно с двигательными – проявляется слабость мышц в сочетании с увеличением их тонуса, человек становится неуклюжим, его движения медленные и нескоординированные.
Основные проявления деменции, вызванной ВИЧ:
- потеря координации движений;
- нарушение памяти, как краткосрочной, так и долговременной;
- замедленное мышление;
- снижение способности концентрировать внимание;
- потеря ориентированности в пространстве;
- недостаток внимания;
- отсутствие интереса и апатия;
- сокращение критики к своему состоянию;
- нестабильные эмоции;
- депрессия;
- несоциальное поведение;
- дрожание рук и ног – тремор;
- речевые расстройства;
- изменение почерка.
Типы и этапы развития деменции
В зависимости от области поражения выделяются разные типы деменции.
Классификация деменции по пораженной области мозга:
- Корковая деменция: поражение коры головного мозга (например, болезнь Альцгеймера);
- Подкорковая деменция: затрагиваются структуры под корой (например, сосудистая деменция);
- Корково-подкорковая деменция: вовлечены как кора, так и подкорковые структуры (например, болезнь Пика – лобно-височная деменция);
- Подкорково-лобная деменция: поражение коры головного мозга и лобного отдела (например, ВИЧ-деменция);
- Мультифокальная деменция: очаги поражения присутствуют во всех областях нервной системы (например, болезнь Крейтцфельдта-Якоба).
В процессе развития деменции проходят четыре стадии: предеменция, легкие когнитивные расстройства (ЛКР), умеренные когнитивные расстройства (УКР), и сама деменция – приобретенное слабоумие.
Предеменция
На этапе предеменции человеку затрудняется запомнить список дел, ему приходится все записывать в блокноте или устанавливать напоминания в смартфоне.
Как правило, нарушения памяти на этой фазе имеют субъективный характер: окружающие не замечают признаков когнитивной дефицитности, а нейропсихологические измерения показывают нормальные показатели. Только сам индивид может почувствовать, что его работоспособность снизилась, усилилась бытовая забывчивость, память уже не та, что раньше.
Незначительные когнитивные расстройства (НКР)
На начальной стадии легких когнитивных расстройств (ЛКР) выявляются более выраженные симптомы, которые нельзя игнорировать. Многие пациенты обращаются к врачу с жалобами на нарушения памяти. Люди начинают забывать имена актеров, названия сложных предметов, путают похожие по звучанию слова, испытывают трудности с выполнением сложных умственных задач. Кроме того, у них снижается концентрация внимания, происходит изменение сферы интересов — например, человек с техническим образованием может начать интересоваться политикой, философией или педагогикой, так как ему кажется, что это более доступно с точки зрения когнитивных способностей и не требует специальных знаний.
Это связано с тем, что клетки мозга начинают функционировать все хуже, и не только в области памяти, но и в сферах, ответственных за критическое мышление, поведение и сложные навыки.
Однако повседневная активность при УКР не нарушается, пациенты могут продолжать работать и выполнять обычные обязанности.
Слабые когнитивные расстройства (СКР)
Заболевание прогрессирует. Окружающим становятся видны нарушения памяти.
Психологические тесты показывают снижение способности запоминания, анализа информации и категоризации. Становится сложно учиться, ориентироваться в незнакомой среде.
Часто человек забывает, где положил различные предметы. Возникают проблемы с устным счетом. Однако повседневная жизнь еще отчасти поддерживается.
У людей с УКР возникают трудности в работе, но они все еще продолжают трудиться, иногда переходя на более простые задачи в той же сфере, поскольку профессиональные навыки утрачиваются в последнюю очередь. При этом они могут сходить в магазин, приготовить еду, убраться. Однако это происходит нерегулярно и недостаточно качественно. Критика сохранилась.
Человек с УКР способен читать книги, смотреть телепередачи и понимать их смысл во время просмотра. Но если попросить его вспомнить содержание произведения или передачи позже, то он не сможет это сделать.

При умеренных когнитивных расстройствах пациент может перестать узнавать друзей и близких
Деменция
Последний этап когнитивного расстройства – это деменция, когда пациент полностью зависит от окружающих. Он больше не может нормально работать, общаться с людьми, водить машину, пользоваться общественным транспортом, делать покупки, планировать бюджет, заполнять документы, одеваться, готовить и есть, выполнять гигиенические процедуры и т.д.
Проблемы с речью становятся очень серьезными: человек забывает простейшие слова, постепенно теряет способность читать и писать.
Долговременная память утрачивается: человек забывает события своей жизни, перестает узнавать старых друзей. Может проявлять агрессию и раздражительность.
На поздних стадиях деменции пациенты часто теряют способность к общению и впадают в апатию, становясь равнодушными к окружающему миру.
Им могут потребоваться помощь при уходе за собой из-за недержания мочи и кала, нарушения глотательного рефлекса, постепенной потери двигательной активности. Оставлять их без присмотра опасно.
Без надлежащего медицинского ухода возможны осложнения, такие как застойная пневмония и пролежни, которые могут привести к летальному исходу.
Последствия деменции
Деменция не только влияет на когнитивные функции человека, но также вызывает серьезные осложнения. Пациенты с таким диагнозом испытывают трудности в общении, самообслуживании, одевании, передвижении и приеме лекарств. Часто у них возникают проблемы со сном, депрессия и резкие перепады настроения.

При тяжелой степени деменции люди становятся равнодушными, они могут практически не вести разговоров
При этом смертельный исход обычно происходит не из-за самой деменции, а из-за патологий, которые часто сопровождают ее — пролежней, пневмонии, кахексии (истощения), травм и несчастных случаев.
Диагностика деменции
Выявление деменции на ранней стадии может помочь замедлить разрушение мозга. Поэтому при первых признаках нарушения мыслительной деятельности необходимо обратиться к врачу — неврологу или психиатру.
На консультации специалист выслушает жалобы пациента и прояснит, насколько они соответствуют клинической картине болезни. Опасные признаки — постепенное нарушение памяти, равнодушное настроение, повышенная утомляемость при умственной работе, трудности с подбором слов, ухудшение слуха и зрения.
Нейропсихологическое тестирование
Пройдя нейропсихологический тест, можно оценить базовые способности мозга.
Тест проверяет следующие пять функций мозга:
- память;
- восприятие и распознавание (гнозис) – умение опознавать информацию, полученную через органы чувств;
- праксис – способность сохранять и использовать двигательные навыки;
- речь;
- интеллект.
Для проверки памяти пациенту могут дать список слов на запоминание или короткий отрывок текста.
Для проверки восприятия изучают, как пациент узнает обычные предметы. Например, ему показывают предмет (ручку, кружку, телефон) и спрашивают, что это такое и для чего используется.
Для проверки сохранения у пациента праксиса, часто просят продемонстрировать, как выполнять простые бытовые действия. Например: “Покажите, как правильно резать бумагу ножницами” или “Покажите, как расчесывать волосы”. Также могут применяться пробы Хэда: специалист показывает определенные движения руками (например, касается руками подбородка) и просит повторить их.
Речь пациента позволяет оценить его состояние – врач обращает внимание на то, как человек говорит: легко ли подбирает подходящие слова, хорошо ли помнит суть беседы. Для проверки письменной речи просят написать на листочке первую фразу, которая придет в голову.
Для измерения умственных способностей проводят эксперименты на абстрактное мышление, обобщения, категориальное мышление, пространственное воображение, способность делать выводы и т.д. Например, врач может спросить пациента, что объединяет помидор с огурцом или куртку с пальто, а также попросить перечислить как можно больше слов на определенную букву за одну минуту. Устную математическую способность проверяют с помощью теста обратного счета: пациенту предлагают вычесть 7 из 100, затем из полученного числа вычесть еще 7 и так далее.
Пример нейропсихологического теста:
- необходимо изобразить часы (круг и циферблат) и стрелки, указывающие на установленное врачом время;
- запомнить и воспроизвести слова с карточек или по слуху;
- повторить рисунок такой же геометрической фигуры, как в образце;
- скопировать предложение с образца;
- найти среди рядов одинаковых букв или цифр символ, отличающийся от остальных (например, на картинке с рядами девяток найти цифру 6).
Для комплексной оценки мыслительных функций разработаны специальные опросники различной сложности.
Магнитно-резонансная томография (МРТ)
При подозрении на деменцию врач может направить пациента на МРТ головного мозга. Это исследование позволяет выявить нарушения в строении и функционировании тканей мозга, исключить другие состояния, которые могут привести к деменции: новообразования, послеинсультные изменения, гидроцефалию.
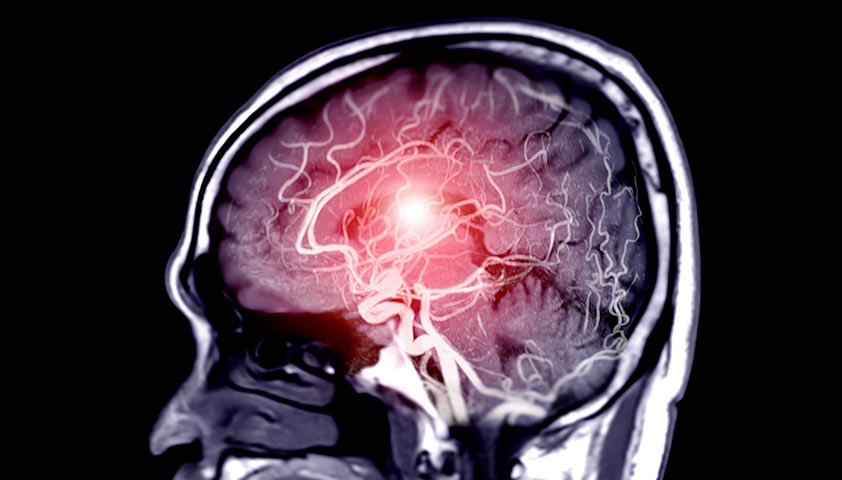
Исследование методом магнитно-резонансной томографии (МРТ) головного мозга является одним из основных способов диагностики деменции
Если при МРТ обнаружены косвенные признаки деменции (например, атрофия гиппокампа при болезни Альцгеймера), то необходимо повторить исследование примерно через год для сравнения результатов. Из-за уменьшения объема мозговой ткани из-за атрофии, различия на снимках могут быть заметны.
Исследование методом позитронно-эмиссионной томографии (ПЭТ)
ПЭТ позволяет провести комплексное исследование тканей организма. Перед процедурой пациенту вводят радиофармпрепарат внутривенно, перорально (в виде таблеток) или методом ингаляции (вдыханием мелкодисперсного аэрозоля). В организме препарат распадается, выделяя положительно заряженные позитроны.
При взаимодействии позитронов с электронами органов и тканей возникает специальное электромагнитное излучение, которое регистрируют специальные датчики.
С помощью метода Позитронно-эмиссионной томографии специалисты могут выявить скопления тау-белка в головном мозге, которые характерны для болезни Альцгеймера – одной из основных причин деменции. Для этого используется специальный амилоидный лиганд в составе радиофармпрепарата.
ПЭТ не рекомендуется пациентам с повышенным уровнем глюкозы в крови.
Лабораторная диагностика
Для оценки состояния здоровья пациента и выявления сопутствующих заболеваний, которые могут ухудшить течение деменции, врач может назначить анализы.
Комплексные исследования позволят оценить функционирование основных органов и систем и при необходимости подобрать эффективное лечение.
Для выявления деменции в пациенте могут быть проведены анализы на содержание амилоидного белка и тау-протеина в жидкости спинного мозга.
Для более точного определения проводится анализ на холинэстеразу. Этот фермент обнаруживается в амилоидных бляшках у пациентов с диагнозом “болезнь Альцгеймера”.
При подозрении на ВИЧ-деменцию врач назначает анализы, которые помогут исключить или подтвердить наличие вируса иммунодефицита человека у пациента.
Лечение деменции
Полное излечение деменции в настоящее время невозможно, однако существуют методы, позволяющие замедлить ее развитие и улучшить состояние пациента.
Медикаментозное лечение
При проблемах с памятью могут назначаться препараты с ноотропным, антиоксидантным, мембранопротективным действием, а также средства для улучшения мозгового кровотока и прочее. Их также могут применять при легком когнитивном и умеренном когнитивном расстройствах, однако вопрос о клинической пользе остается открытым.
Противодементные препараты используются для лечения когнитивного дефицита. Они улучшают передачу сигналов между нервными клетками, блокируют механизмы разрушения нервных клеток и замедляют прогрессирование заболевания. Обычно пациенты хорошо переносят лекарства, и побочные эффекты встречаются крайне редко.
Пациентам с диагностированным на ранней стадии болезни Альцгеймера могут назначить ингибиторы холинэстеразы (ИХЭ). Они улучшают передачу сигналов между нервными клетками, а также защищают от гибели клеток мозга. Обычно применяют ИХЭ длительным курсом — от 6 месяцев и дольше.
Мемантин – это основное лекарственное средство для борьбы с болезнью Альцгеймера. Этот препарат является NMDA-антагонистом, который препятствует уничтожению нервных клеток из-за процессов, запущенных при данном заболевании.
Действие мемантина заключается в замедлении темпов ухудшения памяти и других когнитивных функций, возможно увеличение работоспособности и снижение усталости. Также этот препарат способствует уменьшению вероятности развития депрессии и тревожных состояний у пациентов с деменцией.
Применение лекарств помогает облегчить состояние пациентов и замедлить развитие деменции
Если у пациента проявляются признаки апатии, депрессии или повышенной тревожности, врач может прописать антипсихотики, антидепрессанты, противосудорожные препараты.
Психотерапия
Существуют специализированные методики психотерапии, которые способствуют сохранению активности мозга у пациентов с деменцией наиболее продолжительное время. Чаще всего их применяют в сочетании с медикаментозными средствами.
Арт-терапия способствует стимуляции мозговой активности и выражению мыслей и эмоций через изобразительное искусство, а не через устную речь — для пациентов с нарушением речи это может быть очень сложно сделать.

Пожилым пациентам обычно нравится творить акварелью и восковыми мелками, лепить из глины или соленого теста, раскрашивать картинки по номерам
Лечение путем использования воспоминаний представляет собой процедуру, в ходе которой пациенты наслаждаются музыкой, пересматривают фотографии, вспоминают события, произошедшие в течение их жизни, и слушают аудиозаписи с голосами близких и друзей. Обычно при этом у людей снижается уровень тревоги, а поведение становится более уравновешенным.
Предупреждение деменции
Излечить деменцию невозможно. Однако каждому человеку по силам отсрочить ее развитие.
Основные правила предотвращения деменции:
- Регуляция артериального давления и, при необходимости, своевременное лечение гипертонии;
- Использование слуховых аппаратов при ухудшении слуха;
- Защита ушей от чрезмерной громкости звуков;
- Отказ от курения и употребления алкоголя;
- Предупреждение травм головы;
- Сокращение потребления алкоголя;
- Контроль над весом.
Прогноз развития деменции
Прогноз зависит от состояния здоровья пациента, стадии заболевания, а также от эффективности поддерживающей терапии и ухода за человеком.
Если в самом начале обнаружены когнитивные нарушения, то есть возможность замедлить развитие деменции. Это позволит пациенту оставаться активным и самостоятельным дольше. На последней стадии жизни часто укорачивают осложнения, такие как неподвижность и истощение. Обычно пациенты умирают не от самой деменции, а от сопутствующих заболеваний, таких как пневмония, инфекции, сепсис (инфекция крови), кахексия (крайнее истощение).
Источники
- Загребин В. Л., Антошкин О. Н., Федорова О. В., Саргсян С. А. Патогенетические механизмы болезни Альцгеймера // Вестник Волгоградского государственного медицинского университета, 2016. № 3(59). С. 7–12.
- Rozemuller A. Juvenile dementia and review of pathological findings of very early presenile Alzheimer’s disease // Alzheimers & Dementia, 2011. Vol. 7. Issue 4. doi:10.1016/j.jalz.2011.05.219
- Емелин А. Ю. Новые критерии диагностики болезни Альцгеймера // Неврология, нейропсихиатрия, психосоматика, 2011. № 3(4). С. 5–8.
- Maurer K., Volk S., Gerbaldo H. Auguste D and Alzheimer’s disease // The Lancet, 1997. Vol. 349(9064). P. 1546–1549. doi:10.1016/S0140-6736(96)10203-8
- Tatarnikova O. G., Orlov M. A., Bobkova N. V. Beta-Amyloid and Tau-Protein: Structure, Interaction, and Prion-Like Properties // Biochemistry Moscow, 2015. Vol. 80(13). P. 1800–1819. doi:10.1134/S000629791513012X
Реабилитация при деменции
В данном разделе будет рассмотрена важность реабилитации при деменции, которая направлена на улучшение качества жизни пациентов и помощь им в повседневной жизни. Реабилитация при деменции включает в себя различные методы и техники, которые способствуют сохранению и восстановлению когнитивных функций, а также поддержанию физического здоровья.
Основной целью реабилитации при деменции является улучшение самостоятельности и функциональной активности пациентов, а также снижение степени зависимости от посторонней помощи. Это важно не только для сохранения физического здоровья, но и для поддержания психологического благополучия пациентов, помогая им оставаться активными и социально вовлеченными.
В процессе реабилитации при деменции используются различные методики, включая физическую реабилитацию, занятия логопеда, психотерапию, а также работу с социальными работниками. Каждый пациент требует индивидуального подхода и комплексного воздействия для достижения наилучших результатов.
Паллиативное уход при деменции
В данном разделе мы рассмотрим важность паллиативного ухода при деменции, а также методы и принципы оказания помощи пациентам с этим состоянием. Паллиативный уход при деменции направлен на облегчение симптомов и обеспечение комфорта пациентам на всех стадиях заболевания.
| 1. Эмпатия и понимание | Основные принципы паллиативного ухода при деменции включают в себя эмпатию и понимание. Важно создать доверительные отношения с пациентом, проявляя сочувствие и поддержку. |
| 2. Обеспечение комфорта | При паллиативном уходе при деменции особое внимание уделяется обеспечению комфорта пациенту. Необходимо предоставить удобные условия, удовлетворить физиологические потребности и обеспечить безопасность. |
| 3. Сохранение достоинства | Важным аспектом паллиативного ухода при деменции является сохранение достоинства пациента. Сотрудники должны уважать личное пространство и чувства достоинства каждого человека. |
| 4. Поддержка близких | Не менее важным элементом паллиативного ухода при деменции является поддержка близких родственников и уход за ними. Родственники также нуждаются в психологической помощи и профессиональной поддержке в трудный период. |
Видео по теме:
Вопрос-ответ:
Что такое деменция?
Деменция — это приобретённое слабоумие, характеризующееся утратой когнитивных и практических навыков, и является одной из основных причин инвалидности людей пожилого возраста.
Как проявляется начальный этап деменции?
На начальном этапе деменции человек начинает терять способность абстрактно мыслить, ориентироваться в новых местах и запоминать информацию. Он становится замкнутым, подозрительным, иногда неопрятным, его поведение становится странным.
Какие функции теряются по мере прогрессирования болезни?
По мере прогрессирования болезни утрачиваются мыслительные функции и способность к самообслуживанию. Человек становится все более зависимым от посторонней помощи.
Каковы последствия деменции?
Со временем деменция приводит к полному распаду личности. Человек теряет свою индивидуальность, перестает узнавать близких и окружающих.
Как можно предотвратить развитие деменции?
Для предотвращения развития деменции важно вести здоровый образ жизни, употреблять питание, богатое антиоксидантами, поддерживать мозговую активность, занимаясь умственными упражнениями, и вести активный образ жизни.
Какие главные признаки деменции?
Главные признаки деменции включают в себя утрату когнитивных и практических навыков, замкнутость, подозрительность, странное поведение, потерю способности к абстрактному мышлению, ориентации и запоминанию информации, а также утрату способности к самообслуживанию.
Какие последствия может иметь деменция?
Деменция может привести к полному распаду личности, что означает полную утрату самостоятельности и возможность обслуживания себя. Это состояние становится одной из основных причин инвалидности у пожилых людей, а также оказывает серьезное воздействие на их близких и родственников, требующих ухода и поддержки.





