Шейка матки — нижняя часть женского органа длиной приблизительно 3–4 см. Основная задача шейки матки — соединять влагалище с полостью матки через цервикальный канал, наполненный слизью. У него два отверстия: одно ведет во влагалище, а другое — в полость матки.
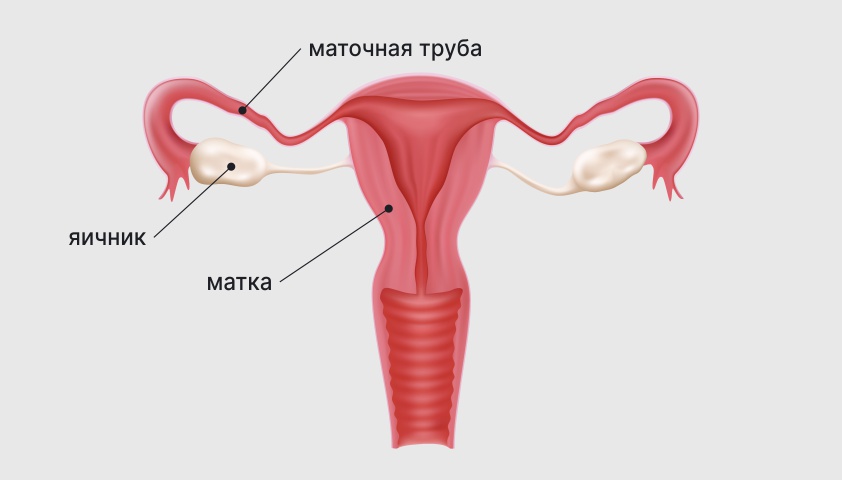
Строение женской репродуктивной системы
Во время менструации кровь и слизь свободно выходят через цервикальный канал. Во время овуляции он расширяется, чтобы пропустить сперматозоиды в матку. Во время беременности цервикальная слизь становится гуще, плотно закрывая вход в матку для дополнительной защиты плода. При начале родов слизистая пробка выбрасывается, шейка матки раскрывается, и ребенок покидает полость матки через расширенный цервикальный канал.
Наружная часть шейки матки, выступающая во влагалище, покрывается многослойным плоским эпителием — так называемой слизистой оболочкой, напоминающей мягкую кожу. Она устойчива к кислотной среде влагалища и в целом имеет более плотную структуру. Однако в окрестностях входа в цервикальный канал происходит смена типа эпителия — это граничная область, которую называют зоной трансформации.
Внутри цервикального канала шейку матки обкладывает другая оболочка — однослойный цилиндрический эпителий, который активно вырабатывает щелочную слизь. Он не предназначен для контакта с кислотной средой влагалища и его значительно проще повредить.
Чаще всего говорят об эрозии шейки матки, когда происходит перемещение эпителия из цервикального канала на влагалищную часть шейки матки. Однако современные специалисты считают термин “эрозия” устаревшим и не совсем точным. Вместо него они предпочитают использовать термины “псевдоэрозия” или “эктопия”.
“Эктопия шейки матки” – современный и точный термин, в то время как “эрозия” считается устаревшей.
Разница между эрозией, эктопией и эктропионом
Слово “эрозия” происходит от латинского erosio – “разъедание”. В медицине это означает повреждение нормальных тканей.
Эрозия шейки матки (истинная) – патологическое повреждение нормального эпителия шейки матки из-за химического или механического воздействия.
Нарушение целостности плоского эпителия шейки матки встречается нечасто. Чаще специалисты сталкиваются с перемещением эпителия. В данном случае современные руководства рекомендуют применять термин “псевдоэрозия” или “эктопия” вместо “эрозии”. Этот термин происходит от древнегреческого слова ektopos (“перемещенный”) и лучше отражает суть данного состояния.
Эктопия, или псевдоэрозия, шейки матки – это перемещение цилиндрического эпителия из цервикального канала наружу, на плоский эпителий шейки матки.
Эктропион – это осложненная форма эктопии шейки матки. Она характеризуется значительным смещением (или “выворачиванием”) внутреннего эпителия из цервикального канала. Зарубежные источники часто используют только термин “эктропион”, не разграничивая это состояние от эктопии.
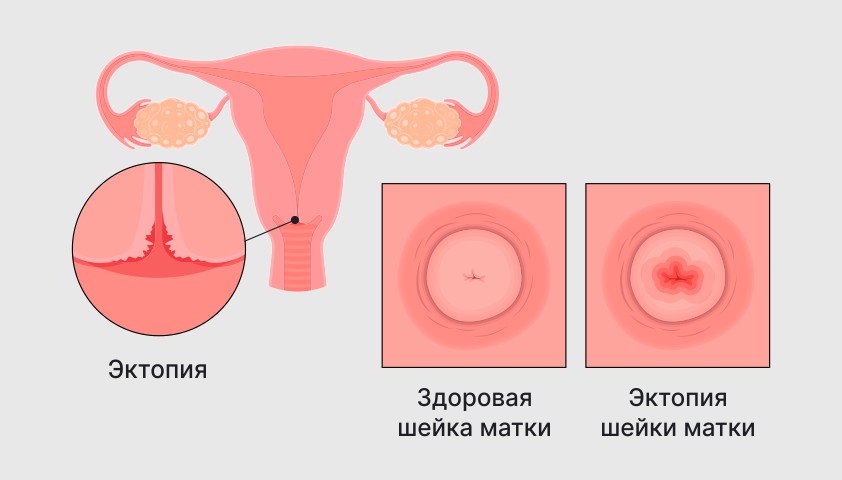
При осмотре эктопия шейки матки проявляется как покраснение в области цервикального канала
Степень распространенности эктопии шейки матки
Очень редко находят настоящую эрозию шейки матки — доля таких случаев составляет всего 5–10% от всех гинекологических нарушений.
Псевдоэрозия (эктопия) шейки матки в разных проявлениях встречается примерно у половины пациенток. Это довольно распространенное состояние.
Причины возникновения эрозии шейки матки
Настоящая эрозия шейки матки возникает из-за химических или механических повреждений. Повреждение слизистой оболочки может быть вызвано различными гинекологическими операциями, такими как выскабливания или аборты. Также неправильное использование контрацептивов и средств гигиены, а также различные инфекции могут привести к появлению настоящей эрозии.
Причины настоящей эрозии шейки матки:
- возникновение воспаления шейки матки и цервикального канала – может возникнуть в результате инфекции или гинекологических процедур;
- инфекции влагалища, например, гонорея;
- химические повреждения – после медицинских процедур или при самостоятельном лечении влагалища различными средствами;
- механические повреждения – после операций на шейке матки и цервикальном канале, грубого полового акта. Также использование редких методов женской контрацепции – шеечного капелька или влагалищной диафрагмы может привести к травмам.
Псевдоэрозия, или эктопия, считается нормальным состоянием у женщин в репродуктивном возрасте. Дело в том, что цилиндрический эпителий цервикального канала чувствителен к женским половым гормонам эстрогенам. Под их воздействием он может немного выходить за пределы канала.
Причины, способствующие возникновению эктопии:
- Время полового созревания у девочек, когда уровень половых гормонов увеличивается;
- Использование гормональных препаратов, таких как противозачаточные таблетки с эстрогенами;
- Беременность, когда концентрация эстрогенов повышается при вынашивании ребенка.
Также возможна врожденная эктопия. В норме во время развития плода женского пола цервикальный эпителий находится снаружи шейки матки. По мере формирования репродуктивной системы он уходит в цервикальный канал, а шейка покрывается плоским многослойным эпителием. Однако у некоторых девочек под влиянием материнских эстрогенов “остатки” цервикальной оболочки остаются на поверхности шейки матки.
Эктропион (конгенитальный) чаще всего возникает по тем же причинам, что и эктопия. Однако во взрослом возрасте эктропион может произойти только из-за серьезной травмы шейки матки или цервикального канала. Например, во время гинекологической операции, преждевременных или острых родов, когда шейка матки недостаточно раскрыта.
Виды эрозии шейки матки
Эрозия шейки матки, как упоминалось выше, разделяется на истинную и ложную – псевдоэрозию (эктопию). Кроме того, выделяют третью, осложненную форму эктопии – эктропион.
Эрозия шейки матки по форме:
- Повреждение плоского эпителия шейки матки характеризуется как истинная эрозия;
- Смещение цилиндрического эпителия из цервикального канала наружу и вытеснение нормального эпителия шейки матки называется псевдоэрозией или эктопией;
- Выворачивание цилиндрического эпителия из цервикального канала наружу описывается как эктропион.
Истинная эрозия наблюдается лишь как приобретенное заболевание. Эктопия и эктропион шейки матки могут быть как врожденными, так и полученными в процессе жизни.
Эктопия и врожденный эктропион не являются патологией.
Кроме того, все формы эрозии шейки матки (истинная, эктопия и эктропион) могут быть осложненными или неосложненными.
Признаки эрозии шейки матки
Истинная эрозия – это процесс, который может проявляться болями глубоко во влагалище, нетипичными выделениями с примесью крови и дискомфортом во время полового акта. Если к этому присоединится инфекция, могут возникнуть симптомы, такие как зуд, жжение и неприятный запах.
Иногда у женщин с истинной эрозией не наблюдается никаких симптомов патологии, она может протекать скрыто.
При осмотре пациентки с истинной эрозией врач может обнаружить изменения на шейке матки: вокруг цервикального канала слизистая оболочка становится красной и может кровоточить. При значительных поражениях истинная эрозия может сочетаться с воспалением шейки матки и цервикального канала.
Возможные признаки истинной эрозии:
- необычно большое количество слизистых выделений различного цвета: белого, молочного или зеленоватого;
- наличие крови в выделениях из влагалища, что придает им розоватый оттенок;
- чувство боли или дискомфорта в глубине влагалища;
- диспареуния – болезненность при половом акте;
- неприятные ощущения или боль при введении гигиенического тампона;
- иногда – боли внизу живота или в пояснице;
- зуд, жжение, неприятный запах и необычные выделения при наличии инфекции.
Эктопия шейки матки чаще всего не проявляется в большинстве случаев. Чаще всего эту проблему обнаруживает врач-гинеколог во время осмотра, что становится неожиданностью для женщины. При использовании йодного раствора Люголя эктопированный участок слизистой оболочки становится особенно заметным – он становится светлее и выделяется на фоне нормальных тканей шейки матки.
Возможные признаки эктопии шейки матки:
- Большие выделения из влагалища между месячными периодами могут быть связаны с увеличением площади эндометрия и производством цервикальной слизи;
- Дискомфорт во время полового акта при глубоком проникновении полового члена во влагалище;
- Незначительные кровянистые выделения после полового акта могут возникнуть из-за большего количества кровеносных сосудов в цилиндрическом эпителии, более подверженного травмам;
- Незначительное влагалищное кровотечение во время беременности;
- Боль внизу живота и пояснице (иногда).
Симптомы эктропиона могут различаться в зависимости от типа. Врожденный эктропион чаще всего не проявляется или симптомы похожи на эктопию. Приобретенный эктропион всегда проявляется после механической травмы цервикального канала, при этом его симптомы могут быть более заметными.
Возможные признаки эктропиона:
- избыточные слизистые выделения;
- дискомфорт во время полового акта;
- при присоединении воспаления или инфекции – боли, зуд, жжение, нетипичные выделения из влагалища, неприятный запах;
- дискомфорт внизу живота без явной причины;
- нестабильный менструальный цикл (иногда, при врожденной форме).
Осложнения эрозии шейки матки
Осложнения и их варианты развития зависят от типа эрозии шейки матки. Однако важно отметить, что ни одно из состояний не считается онкогенным или предраковым. Эрозия, эктопия и эктропион – это доброкачественные изменения.
Осложнения настоящей эрозии
Симптомы настоящей эрозии могут стать хуже из-за воспаления тканей влагалища (вагинита), шейки матки (кольпита) и цервикального канала (цервицита). Пациентку будут беспокоить боли во влагалище, сильный дискомфорт во время полового акта, необычные или обильные выделения.
Также настоящую эрозию могут усугубить различные инфекционные заболевания – это связано с повреждением природного эпителия, который защищает ткани шейки матки и цервикального канала от проникновения болезнетворных микроорганизмов.
Последствия эрозии шейки матки
Эктопия шейки матки также делает репродуктивную систему более уязвимой перед различными инфекциями. Это связано с тем, что нормальная кислая среда во влагалище нарушается.
В норме в влагалище женщины обитают молочнокислые бактерии и грибок. Они производят молочную кислоту, которая служит своеобразным барьером для различных чужеродных микроорганизмов.
Если патогенных или условно-патогенных бактерий и грибков немного, они не могут выжить в кислой среде влагалища. И, следовательно, не успевают достичь цервикального канала, проникнуть в полость матки и распространиться дальше – на слизистую оболочку матки, маточные трубы и яичники.
Однако слизистая оболочка цервикального канала – цилиндрический эпителий – производит щелочную слизь и в целом приспособлена к щелочной, а не к кислотной среде. Выпячивание цервикальной слизистой оболочки за границы цервикального канала делает вход в него щелочным – следовательно, буквально “распахивает дверь” многим патогенам, которые смогут достичь шейки матки.
Среди наиболее распространенных половых инфекций, которые часто сопровождают эрозию и эктопию, можно выделить, например, гонорею, трихомониаз и уреаплазмоз.
Воспаление при эктопии может возникнуть из-за повреждения цилиндрического эпителия на шейке матки или вследствие инфекции.
Осложнения эктропиона
Эктропион, более тяжелая форма эктопии, может вызывать те же осложнения, что и обычная эктопия, за исключением того, что при врожденной форме эктропиона у некоторых женщин может наблюдаться нестабильный менструальный цикл.
Также осложнения могут возникнуть при заживлении эктопии и эктропиона. Новообразования, такие как набряковые кисты, могут появиться на месте бывшего цервикального эпителия.
Появление таких кист обусловлено тем, что нарастающий плоский эпителий не обладает протоками для желез. Цилиндрический эпителий, окруженный плоским, продолжает вырабатывать слизь, но она не может выйти наружу и накапливается в маленьких кистах.
Эти опухоли считаются доброкачественными и не требуют специального лечения, однако при заражении они могут стать источником хронического воспаления шейки матки.
Диагностика эрозии шейки матки
Диагностику эрозии и эктопии шейки матки проводит врач – акушер-гинеколог.
Поскольку в большинстве случаев эрозия и эктопия протекают почти бессимптомно, у пациентки может не быть никаких жалоб на состояние здоровья.
Вначале доктор обязательно проведет «основной» сбор анамнеза. Он узнает о перенесенных гинекологических заболеваниях, операциях, беременностях, родах и абортах — хирургических, медикаментозных, самопроизвольных (выкидыши). Иногда врача также интересует индекс массы тела пациентки — для этого он может уточнить её рост и вес.
Данные о менструальных циклах могут дать врачу представление о вероятности патологии репродуктивной системы, поэтому перед посещением специалиста важно точно сформулировать ответы на три основных вопроса: регулярны ли менструальные циклы, сколько длится один цикл и какой день цикла идет на момент посещения.
Вопрос о сексуальной жизни и методах контрацепции позволяет врачу рассчитать риск половых инфекций или вероятность беременности пациентки.
Генетические заболевания в семье, онкологические заболевания и нарушения в гинекологии у близких родственников (матери, сестер) могут быть информативными для врача и помочь в сужении диагностического круга или стать причиной для более полного обследования.
Также важно помнить, что на состояние репродуктивной системы влияют различные медикаменты. Необходимо перечислить все препараты, которые женщина употребляет внутрь или использует местно (мази, растворы, гели и другие). Особенно важны антибиотики и гормональные препараты.
При наличии дополнительных жалоб, например, обильных выделений из влагалища, дискомфорта, боли или других нетипичных симптомов, также следует сообщить об этом врачу.
После сбора анамнеза врач предложит осмотреть влагалище и шейку матки в гинекологическом кресле. Перед походом к врачу можно очистить наружные половые органы, но не рекомендуется промывать влагалище (спринцевать) — эта процедура может «размыть» клиническую картину различных заболеваний и запутать специалиста.
При осмотре влагалища при помощи расширителя (гинекологического зеркала) врач может заметить изменения слизистой оболочки на поверхности шейки матки. Они могут выглядеть как различные степени покраснения (от еле заметных до ярких).

Гинекологические зеркала бывают пластиковые или металлические — из хирургической стали
Проблема заключается в том, что истинная эрозия и эктопия выглядят одинаково снаружи. Отличить их друг от друга визуально практически невозможно. Похожим образом выглядит и серьезное предраковое изменение — цервикальная интраэпителиальная неоплазия (ЦИН), чаще называемая дисплазией шейки матки.
Главная цель в диагностике истинной эрозии и эктопии — исключить дисплазию шейки матки и рак.
Для более детального изучения слизистых оболочек врач может провести кольпоскопию. Это исследование предполагает использование специального оборудования — кольпоскопа.
Кольпоскоп — прибор, напоминающий бинокль, часто с источником света. Увеличительные линзы или камера устройства увеличивают изображение шейки матки в несколько десятков раз. Это позволяет врачу детально изучить эпителий и выявить даже самые мелкие нарушения.

Исследование с помощью кольпоскопа
Если врачу требуется дополнительная информация или изменения не видны невооруженным глазом, то можно провести диагностическое окрашивание шейки матки йодом или уксусом. Это позволяет выявить аномалии в эпителии.
Перед процедурой окрашивания шейки матки йодом врач обязательно уточнит наличие у пациентки аллергии на йод.
Лабораторные анализы помогут провести дифференциальную диагностику, различить настоящую эрозию, эктопию и эктропию от предраковых и раковых изменений.
Для оценки общего состояния здоровья и обнаружения воспаления в организме врач может назначить общий анализ крови.
Для выявления возможных половых инфекций врач также возьмет мазок. Патогенные микроорганизмы могут оказать влияние на шейку матки и всю мочеполовую систему в целом.
Дополнительно специалист может взять образец для изучения микрофлоры влагалища. Ее изменение может свидетельствовать о различных заболеваниях репродуктивной системы.
Если врач подозревает эрозию или эктопию, он может назначить мазок с методом окрашивания биоматериала по Папаниколау (Pap-тест). Это микроскопическое исследование соскоба со шейки матки и из цервикального канала, которое позволяет выявить атипичные клетки и предраковые изменения.
Всем женщинам в возрасте от 21 до 65 лет раз в 3 года рекомендуется проведение цитологического исследования соскоба шейки матки и цервикального канала. Анализ можно делать и раньше, если девушка ведет половую жизнь в течение 3 лет.
Выявление атипичных клеток является основной задачей цитологии. Их наличие может свидетельствовать о злокачественных изменениях в эпителии шейки матки.
Цитологические исследования делятся на традиционные и жидкостные. Традиционная цитология считается менее точным методом. Врач берет соскоб и наносит его на стекло, применяя цитощетку для взятия материала, которую потом утилизирует. Однако такой способ не всегда позволяет проанализировать все собранные клетки. Средняя чувствительность таких исследований составляет примерно 60–70%.

Для проведения цитологического анализа врач использует специальный инструмент – цитощетку
Использование жидкостной цитологии считается наивысшим стандартом при диагностике предраковых изменений шейки матки. Она отличается тем, что после взятия образца биоматериала с цитощеткой он помещается в контейнер (виалу) со специальной жидкостью. Благодаря этому в образец попадает больше клеток, и чувствительность анализа повышается — при использовании современных технологий она достигает до 96%.
В дополнение к цитологии врач может взять образец биоматериала для анализа на вирус папилломы человека. Поскольку ВПЧ обладает высокой онкогенностью и является индикатором предрасположенности к раку шейки матки.
Удобным вариантом для пациента является сочетание жидкостной цитологии и анализа на ВПЧ в рамках одного исследования. Это позволяет провести оба анализа по одному образцу биоматериала, взятому с помощью соскоба.
Для женщин, достигших 30 лет, особенно важно проводить исследование на наличие ВПЧ. В случае отрицательного результата повторное обследование следует проводить каждые 5 лет. При выявлении вируса необходимо регулярно наблюдаться у врача, делать цитологию и анализ на ВПЧ ежегодно. Это поможет выявить злокачественные изменения и излечить их до появления рака.
Методы лечения эрозии шейки матки
Истинную эрозию, возникшую вследствие травмы шейки матки, обычно лечат местными препаратами, такими как вагинальные свечи и ранозаживляющие средства. В случае незначительной травмы истинная эрозия чаще всего проходит самостоятельно.
Если же повреждение плоского эпителия шейки матки вызвано воспалением или инфекцией, врач будет лечить основное заболевание. В таких случаях эрозия является следствием другой патологии и пройдет после успешного лечения основного заболевания.
Эктопия и врождённый эктропион не рассматриваются как патологии и не требуют лечения. Следует отметить, что это особенность структуры шейки матки и цервикального канала.
Но если проявления эктропиона влияют на жизнь пациентки, то может потребоваться отмена гормональных препаратов с эстрогеном, а также проведение различных методов прижигания шейки матки. Например, криодеструкция – процедура “отмораживания” лишнего цилиндрического эпителия. В случае неэффективности криодеструкции могут быть использованы электрический, лазерный, радиоволновой и другие методы, позволяющие удалить цервикальный эпителий с шейки матки. После выздоровления на месте эктопии или эктропиона возникает многослойный плоский эпителий – тот, который считается “идеальным”.
Приобретенный эктропион – это патология, вызванная травмами шейки матки и цервикального канала, и может потребовать лечения. Его можно устранить прижиганием, удалением с использованием радиоволновых, лазерных и электрических методов или эксцизией. В случае нарушения структуры шейки матки проводится хирургическое восстановление.
Прогноз о эрозии шейки матки
Легкие формы истинной эрозии часто поддаются успешному лечению или могут зажить самостоятельно. Однако, для избежания осложнений, важно пройти осмотр и получить рекомендации от врача.
Эктопия в большинстве случаев проходит бессимптомно, не вызывает дискомфорта и не требует лечения. Любые осложнения должны быть выявлены и лечиться индивидуально.
Эктропион, как и эктопия, может быть абсолютно бессимптомным. Учитывая, что это не считается патологией и не может привести к раку, отсутствие симптомов не требует лечения, если они не мешают женщине вести привычный образ жизни. В некоторых случаях эктропион может исчезнуть самостоятельно со временем.
Однако как эктопия, так и эктропион способствуют уменьшению защитных функций репродуктивной системы от различных инфекций. Поэтому женщинам с данным состоянием следует ежегодно проходить осмотр у врача и, по рекомендации специалиста, сдавать анализы на ВПЧ и вирус папилломы человека.
Если отсутствует ВПЧ, то эктопия и эктропион не являются причиной рака, не представляют угрозы для здоровья, не влияют на возможность зачатия и беременность.
Вирус папилломы человека
В любом случае эрозии, эктопии и эктропиона требуется консультация врача. При необходимости специалист назначит лечение. Прогноз при своевременной терапии осложнений благоприятный.
Меры по предотвращению эрозии шейки матки
Для профилактики настоящей эрозии шейки матки необходимо соблюдать меры предосторожности во время полового акта – избегать действий, причиняющих дискомфорт и боль в области половых органов и влагалища.
При использовании гигиенического тампона важно вставлять его строго в соответствии с инструкцией и своевременно извлекать из влагалища. Обычно тампоны рекомендуется менять каждые 4 часа. Некоторые эксперты советуют отдавать предпочтение прокладкам, считая их более безопасными.
Для предотвращения возникновения приобретенной эктопии и эктропиона необходимо придерживаться определенных мер предосторожности. Важно использовать барьерные методы контрацепции, избегать случайных половых контактов, и регулярно проходить осмотры у гинеколога и сдавать необходимые анализы, как минимум один раз в год.
Также стоит отметить, что прием гормональных контрацептивов должен быть назначен и контролироваться врачом. Благодаря профессиональному наблюдению врача, можно своевременно выявить эктопию при осмотре и, при необходимости, подобрать другие методы контрацепции.
Источники
- Гинекология: национальное руководство / под ред. Г.М. Савельевой, Г.Т. Сухих, И.Б. Манухина. ГЭОТАР-Медиа, 2013.
- Цервикальная интраэпителиальная неоплазия, эрозия и эктропион шейки матки : клинические рекомендации / Министерства здравоохранения РФ. 2020.
- Aggarwal P., Amor A. Ben. Cervical Ectropion / StatPearls. 2022.
- Chang A. ’Erosion’ of the uterine cervix; an anachronism // Aust N Z J Obstet Gynaecol. 1991. Vol. 31(4). P. 358–362. doi:10.1111/j.1479-828x.1991.tb02822.x
- Goldacre M. J., Loudon N., Watt B., et al. Epidemiology and clinical significance of cervical erosion in women attending a family planning clinic // Br Med J. 1978. Vol. 1(6115). P. 748–750. doi:10.1136/bmj.1.6115.748
Влияние эрозии на репродуктивное здоровье
- После лечения эрозии необходимо провести комплекс реабилитационных мероприятий для восстановления нормального функционирования шейки матки.
- Эффективность проведенного лечения напрямую влияет на возможность сохранения и улучшения репродуктивного здоровья женщины.
- Использование различных методов терапии позволяет не только излечить эрозию, но и предотвратить возможные осложнения, которые могут повлиять на способность к зачатию и вынашиванию ребенка.
Профессионально подобранные реабилитационные меры после лечения эрозии могут значительно снизить вероятность возникновения дальнейших проблем с репродуктивным здоровьем у женщины.
Реабилитационные меры после лечения эрозии
После проведения лечения эрозии шейки матки необходимо предпринять определенные действия для восстановления здоровья и укрепления организма.
Одним из ключевых моментов при реабилитации после лечения эрозии является соблюдение рекомендаций врача и прием лекарственных препаратов. Регулярное посещение специалиста позволит следить за состоянием здоровья и запланировать необходимые процедуры для восстановления.
Умеренная физическая активность также играет важную роль в процессе восстановления после лечения эрозии. Специальные упражнения помогут укрепить мышцы тела и улучшить общее самочувствие.
Питание и правильный режим дня имеют огромное значение для быстрого восстановления организма после лечения. Важно употреблять полезные и питательные продукты, обогащенные витаминами и минералами, а также следить за режимом питания и отдыха.
Нередко после лечения эрозии необходимо обратить внимание на психологическое состояние пациента. Поддержка близких и психотерапевтические методы могут помочь справиться с стрессом и беспокойством.
Важно помнить, что реабилитация после лечения эрозии шейки матки требует индивидуального подхода и комплексного воздействия на организм для полноценного восстановления функций и предотвращения рецидивов.
Эффективность различных методов лечения эрозии
В данном разделе будет рассмотрено влияние различных способов лечения эрозии на результативность и долгосрочные последствия. Будут проанализированы методы, применяемые в практике и представлены данные о их эффективности.
- Хирургические методы: оперативное вмешательство направлено на удаление пораженных тканей и восстановление здоровых участков. Эти методы позволяют достигнуть быстрых результатов и снизить риск рецидива.
- Лазерная терапия: использование лазерного излучения для удаления эрозированных участков шейки матки. Этот метод считается более мягким и менее инвазивным, что позволяет сократить период реабилитации и уменьшить болевые ощущения.
- Фармакологическая терапия: применение медикаментозных препаратов для устранения возбудителя заболевания и стимуляции регенерации тканей. Этот метод может быть эффективен в комбинации с другими способами лечения.
- Физиотерапия: использование физических процедур, таких как ультразвуковая терапия или гальванизация, для улучшения кровообращения и ускорения процессов заживления эрозии.
Комбинированный подход к лечению эрозии шейки матки, включающий в себя использование нескольких методов одновременно или последовательно, часто дает наилучшие результаты. Поэтому важно индивидуально подходить к выбору метода лечения, учитывая особенности заболевания и состояние организма пациента.
Комплексное лечение осложнений эрозии шейки матки
В данном разделе мы рассмотрим вопрос о сложном подходе к лечению осложнений, возникающих вследствие эрозии шейки матки. Эрозия шейки матки может привести к различным осложнениям, которые требуют комплексной терапии для достижения наилучших результатов.
Важно понимать, что осложнения эрозии шейки матки могут быть разнообразными и включать в себя различные проблемы со здоровьем. Для эффективного лечения таких осложнений необходимо применять не только одиночные методы, но и комплексное воздействие на организм.
Комплексное лечение осложнений эрозии шейки матки включает в себя широкий спектр медицинских мероприятий, направленных на устранение проблемы в ее корне. Оно включает в себя не только лечение симптомов, но и работу над причинами и профилактику рецидивов осложнений.
Использование комплексного подхода к лечению осложнений эрозии шейки матки позволяет добиться более стабильных и долгосрочных результатов, обеспечивая пациентке полное восстановление здоровья и предотвращение возможных осложнений в будущем.
Видео по теме:
Вопрос-ответ:
Зачем нужна шейка матки?
Шейка матки играет важную роль в процессе беременности, так как она соединяет влагалище и полость матки через цервикальный канал. Кроме того, она контролирует доступ сперматозоидов в матку и защищает ее от различных инфекций.
Каковы размеры шейки матки?
Шейка матки имеет длину в среднем 3–4 сантиметра и диаметр около 2–3 см. Ее форма напоминает цилиндр и она является нижней частью матки.
Какова структура цервикального канала?
Цервикальный канал заполнен слизью и имеет два выхода: наружный ведет во влагалище, а внутренний – в полость матки. Этот канал играет важную роль в защите матки от бактерий и инфекций.
Какие функции выполняет шейка матки?
Основная функция шейки матки заключается в обеспечении соединения между влагалищем и полостью матки. Кроме того, она участвует в процессе зачатия, контролируя доступ сперматозоидов в матку.