Нейроны в головном мозге взаимодействуют друг с другом через электрические импульсы, контролируемые двумя системами – возбуждающей и тормозящей. При нарушении баланса этих систем, как это происходит при эпилепсии, возбуждающая система начинает преобладать, что приводит к образованию мощных электрических разрядов в разных участках мозга. Эти сигналы передаются в нервные центры и мышцы тела, вызывая эпилептический приступ, характеризующийся судорогами, хаотичными движениями конечностей и потерей сознания.
Эпилептический приступ сравнивают с грозой в природе или коротким замыканием в электрической цепи.
Термин “эпилепсия” происходит от древнегреческого слова ἐπίληπτος – “схваченный, пойманный, застигнутый”.
Развитие заболевания может начаться в любом возрасте – как у взрослых, так и у детей. Некоторые формы эпилептических синдромов проявляются исключительно в детстве (они называются возрастными): в этом случае судороги начинаются с самого рождения, а к 18-19 годам происходит самопроизвольная ремиссия.
У части пациентов с эпилепсией (по различным данным, у 10-45% людей) припадки случаются только ночью. Это неофициально называется ночной эпилепсией. Судороги возникают во время глубокого сна, при внезапном пробуждении ночью, при раннем, особенно насильственном, пробуждении, а также их могут вызвать недостаток сна.
Согласно данным ВОЗ, каждый год диагностируется эпилепсия у 5 миллионов людей. В странах с высоким уровнем дохода ежегодно отмечается 49 новых случаев заболевания на 100 тысяч человек. В странах с низким и средним уровнем дохода этот показатель может достигать 139 случаев на 100 тысяч человек из-за низкого уровня медицинского обслуживания, распространенности инфекций, способных вызвать эпилепсию, вредных привычек и более высокого уровня травматизма.
В соответствии с Международной классификацией болезней 10-го пересмотра (МКБ-10), эпилепсию обозначают кодами в рубриках G40 (“Эпилепсия”) и G41 (“Эпилептический статус”).
Причины возникновения эпилепсии
Различные факторы могут провоцировать патологическую активность клеток головного мозга, которая приводит к развитию эпилепсии.
Генетика. Вероятность унаследовать заболевание от родителей варьируется от 3% до 10%. Ряд наследственных патологий, вызванных генетическими и хромосомными мутациями, могут проявляться эпилепсией: синдромы Дауна, Ангельмана, нейрофиброматоза, туберозного склероза.
Травмы и интоксикации в период беременности и родов. Гипоксия плода, воздействие алкоголя и наркотиков на организм матери, травмы при родах могут стать причиной развития заболевания.
Осложнения, возникающие в течение жизни из-за повреждений мозга. Эпилепсия может быть вызвана травмами головного мозга, инфекциями (менингит, ВИЧ, вирусный энцефалит), острыми или хроническими интоксикациями (от алкоголя, наркотиков, угарного газа, ртути; токсичное воздействие на организм при серьезных заболеваниях печени и почек), инсультом, а также опухолями головного мозга.
Признаки эпилепсии
Основным симптомом эпилепсии является приступ.
Прежде это состояние называли “падучей болезнью” из-за того, что во время приступа человек падает на землю.
Многие ассоциируют эпилепсию с человеком, который испытывает судороги и выделяет пену изо рта. Однако существуют формы эпилептических приступов, проявляющиеся менее ярко, что иногда затрудняет их распознавание как признаков этого заболевания. Поэтому важно обращать внимание на непричинные эмоции, беспричинные боли в голове и теле, а также нарушения памяти и сознания.
Следующие признаки могут указывать на наступление эпилептического приступа:
- головная боль;
- расфокусированный взгляд и потеря внимания;
- нарушение восприятия собственной личности, схожее с приступом;
- навязчивые мысли и действия, эйфория;
- непричинная тревога, раздражительность, нервозность;
- судороги;
- потеря сознания;
- галлюцинации.

Древние записи о припадках с эпилепсией были сделаны задолго до нашей эры. Изображение: Коллекция Уэллкам, CC BY 4.0
Типы эпилептических припадков
Припадки классифицируются на две основные категории – фокальные и генерализованные.
Эпизод фокусировки возникает из-за нарушения в конкретном фрагменте мозга и часто начинается с определённых повторяющихся ощущений, которые называются аурой: тревожностью, изменением вкусов и запахов, головокружением, повышением температуры тела, дежавю . Ошибка мозга, который путает кратковременную память с долгосрочной. В итоге текущий момент воспринимается как воспоминание и появляется чувство, будто человек уже ранее видел такое.
Возникают приступы с сохранением сознания и с периодом беспамятства. При этом люди с эпилепсией могут испытывать непредвзятую ярость, страх или беспокойство, сталкиваться с визуальными или слуховыми галлюцинациями, слышать звон в ушах, ощущать необычный вкус во рту или жжение и зуд по всему телу. Во время припадка они могут неосознанно махать руками и ногами, поворачивать или бросать голову, бессвязно произносить слова.
Генерализованный припадок возникает, когда в процессе затрагиваются оба полушария мозга, поэтому появляются самые разнообразные симптомы. В отличие от фокального, у генерализованного припадка нет предыдущей ауры, он наступает внезапно.
Генерализованные припадки делятся на следующие виды:
- Абсансы – разновидность эпилептических припадков без судорог. Бывают типичные и сложные. При типичном абсансе человек замирает, каменеет, его взгляд становится неподвижным, на внешние раздражители он не реагирует. При сложном абсансе могут происходить закатывания глаз, возникают автоматические движения языком, губами, конечностями. Через несколько секунд сознание возвращается, он не помнит о припадке. Такие припадки могут повторяться десятки и даже сотни раз в сутки, чаще характерны для детей и подростков, у взрослых они возникают реже;
- Миоклонические припадки – непроизвольные сокращения мышц или всего тела, которые, как правило, длится несколько секунд;
- Атонические припадки – припадки, при которых мышцы тела на короткое время резко расслабляются. Человек может упасть и получить травму;
- Клонические припадки – быстрые и нерегулярные мышечные сокращения. Человек может отвести руки назад, быстро моргать, бросать голову, делать непроизвольные жевательные движения;
- Тонические припадки – резкие и длительные (до минуты) сокращения мышц. Как результат все тело выгибается дугой назад, застывая в этом положении;
- Тонико-клонические припадки – припадки, сопровождающиеся чередованием двух фаз. Во время тонической фазы припадка тело человека судорожно вытягивается, при этом он может закричать, челюсть сжимается, дыхание замедляется, он теряет сознание. Во время судорожной фазы припадка у него дергаются конечности, язык, иногда изо рта идет пена, происходит непроизвольное мочеиспускание и дефекация. Такой припадок может продолжаться несколько минут.
Иногда припадки начинаются без видимой причины, но иногда их появление может быть спровоцировано ярким мигающим светом, громкой музыкой с усиленным ритмом, резкими звуками, горячей или холодной водой, высокой температурой, умственным напряжением, определенными движениями.

Симптомы эпилепсии могут включать в себя головные боли, кратковременное беспамятство, путаные мысли и потерю концентрации внимания.
Классификация форм эпилепсии
Эпилепсия может быть идиопатической (врожденной), симптоматической (приобретенной) или криптогенной (с неустановленной причиной). В случае врожденной эпилепсии у человека отсутствуют органические поражения мозга или патологии, вызывающие болезнь, и имеется наследственная предрасположенность. При приобретенной форме приступы возникают из-за органических повреждений головного мозга – опухолей, пороков развития, травм, инсультов, алкогольной или наркотической зависимости. Криптогенная эпилепсия, при которой даже тщательное обследование не способно выявить причину, является одной из самых сложных патологий ЦНС.
Болезнь классифицируется по причине возникновения и по характеру приступов.
По типу приступов:
- фокальная эпилепсия;
- генерализованная;
- комбинированная (объединяет признаки генерализованной и фокальной);
- неуточненная.
Причины возникновения:
- Эпилепсия, вызванная генетическими факторами, наследственными заболеваниями;
- Заболевание, связанное со структурными нарушениями мозга после травмы, инсульта, опухоли;
- Метаболическая эпилепсия: неправильная работа мозга вызвана некоторыми заболеваниями, возникающими из-за нарушения обмена веществ. Причинами болезни могут быть нарушение обмена аминокислот, уремия (накопление в организме азотистых соединений и токсинов, которые в норме выводятся почками), порфирия (генетическое заболевание крови, при котором нарушается синтез гемоглобина, в организме накапливаются порфирины и разрушают нервную систему);
- Инфекционная эпилепсия, которая является результатом таких заболеваний, как менингит, СПИД, вирусный энцефалит;
- Иммунные эпилепсии, причиной которых становятся аутоиммунные заболевания. При таких патологиях иммунная система борется со своими собственными здоровыми клетками, воспринимая их как угрозу;
- С неизвестной причиной.
Существует несколько уровней классификации эпилепсий:
- Определение типа припадка (генерализованный, фокальный или с неизвестным началом).
- Определение вида эпилепсии (фокальная, генерализованная, смешанная или с неизвестным началом).
- Установление эпилептического синдрома (состояние, возникающее при поражении или заболевании мозга).
- Выявление причины расстройства.
Диагностика эпилепсии
Судороги с потерей сознания не всегда указывают на эпилепсию: согласно данным Всемирной организации здравоохранения, 10% людей хотя бы раз в своей жизни сталкиваются с приступом судорог по разным причинам. Вызвать его может, например, повышенная температура. Диагноз “эпилепсия” ставится, если у человека было как минимум два приступа, между которыми прошло менее 24 часов. Лечение этого состояния осуществляется врачом-неврологом или эпилептологом.
Медицинский осмотр
Если пациент посещает врача с человеком, который был свидетелем приступа, это будет наилучшим вариантом. Это позволит собрать более точные и полные данные о случившемся. Также рекомендуется сделать видеозапись приступа на смартфон и показать ее специалисту.
Во время приема врач может задать следующие вопросы:
- Как давно следует зафиксировать начало приступов?
- В какие моменты они возникают и с какой частотой?
- Сколько времени длится каждый приступ и какие его симптомы?
- Есть ли случаи эпилепсии среди близких родственников?
- Какие другие заболевания страдал пациент?
- Какие медикаменты он принимает в настоящее время и удается ли подавить приступы во время лечения?
- Были ли травмы или заболевания в истории заболевания, которые могли стать причиной эпилепсии?
Диагностические методы исследования
Одна из главных методик обнаружения эпилепсии – это проведение электроэнцефалографии (ЭЭГ). Специальный аппарат, предназначенный для выполнения ЭЭГ, записывает электрические импульсы, формирующиеся в мозге. Эти импульсы передаются от электродов, установленных на голове пациента, к компьютеру и отображаются на экране в виде волн – энцефалограммы. Эта процедура помогает специалисту выявить признаки эпилептической активности в мозге и определить, в каких участках его находятся патологические очаги, даже в те моменты, когда у человека нет приступа.
Сначала пациенту предлагается пройти 30-минутную стандартную процедуру ЭЭГ. При недостаточной информативности этой процедуры невролог может назначить ночной мониторинг. Этот мониторинг проводится в стационаре, во время которого врач следит за спящим пациентом и контролирует работу датчиков. ЭЭГ является безопасным методом исследования как для взрослых, так и для детей, и почти не имеет противопоказаний.
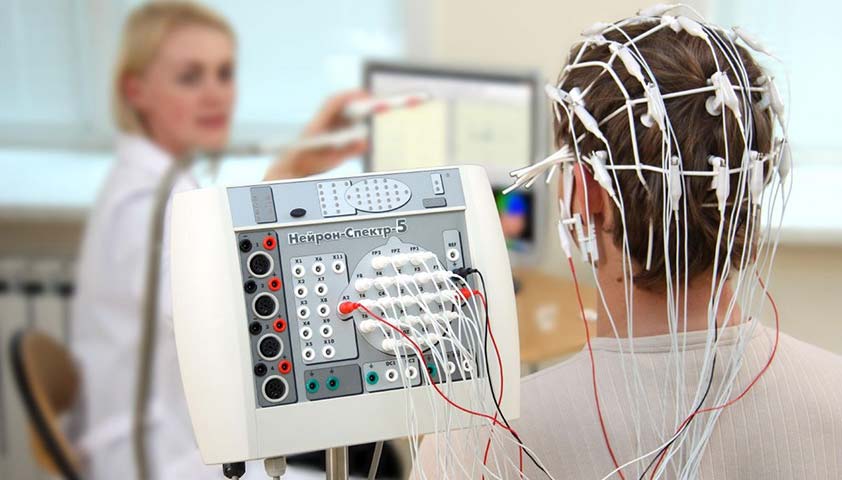
Исследование энцефалограммы является безопасным и не имеет практических противопоказаний. Фото: Baburov, CC BY 4.0
Для уточнения диагноза врачи назначают компьютерную томографию или магнитно-резонансную томографию головного мозга. Эти методы позволяют выявить опухоли, последствия инсульта и травмы, аневризмы и другие заболевания, которые могут быть причиной эпилепсии. Также в рамках обследования проводят реоэнцефалографию и ангиографию сосудов головного мозга. С их помощью можно выявить нарушения кровоснабжения головного мозга.
Лабораторные исследования
Отсутствуют специфические лабораторные маркеры для диагностики эпилепсии. Тем не менее, врач может назначить дополнительные исследования для оценки общего состояния здоровья и исключения других заболеваний, которые могут быть причиной аномальной активности нейронов в мозге.
Конвульсивный приступ может возникнуть вследствие острого отравления психотропными веществами или абстинентного синдрома при злоупотреблении алкоголем.
При подозрении на инфекционную природу эпилепсии врач может назначить дополнительные анализы.
Если у пациента имеются признаки клещевого энцефалита или болезни Лайма, либо если в прошлом он переносил данные инфекции, рекомендуется провести целевые обследования.
Последствия и осложнения эпилепсии
По данным медицинской статистики, люди, страдающие от эпилепсии, скончиваются в молодом возрасте в 2-7 раз чаще, чем в среднем по населению. Это происходит из-за осложнений болезни, повышенной травматичности и суицидов. Без соответствующего лечения приступы «падучей болезни» становятся более частыми.
Эпилепсия может привести к следующим осложнениям:
- депрессии, тревожным расстройствам и расстройствам личности;
- гипоксии и отеку мозга, возникающему в результате повреждения нервных волокон во время приступов;
- аспирационной пневмонии, вызванной попаданием слюны, крови и рвотных масс в дыхательные пути во время приступа.
Кроме того, людей с этим заболеванием может подстерегать синдром внезапной смерти при эпилепсии (СВСЭП) — смерть без явной причины. В большей степени подвержены ему молодые пациенты, у мужчин он проявляется чаще, чем у женщин.
Эпилептический статус
Эпилептический статус – это длительный приступ или серия припадков, которые длится более 30 минут. Эта патология затрагивает 15-20 человек на 100 тысяч. После приступов организм не возвращается к нормальному состоянию. Во время судорог нарушается дыхание и кровообращение, что может привести к кислородному голоданию и отёку мозга. Повышенное напряжение мышц вызывает повышение температуры тела и ацидоз – патологическое изменение кислотно-щелочного баланса крови. Человеку с эпилептическим статусом требуется госпитализация, так как это состояние прямо угрожает его жизни!
Вредные последствия после припадков эпилепсии
Во время судорог человек теряет управление над своим телом и может получить травмы при падении, такие как ушибы, переломы, черепно-мозговые повреждения. Пациенты с эпилепсией более подвержены ожогам и утоплению – судорога может привести к смерти не только во время купания в море, но и в собственной ванне. Кроме того, согласно исследованиям, пациенты с эпилепсией в 3-5 раз чаще сталкиваются с суицидом.
Группы инвалидности при эпилепсии
Часто люди с эпилепсией – как дети, так и взрослые – ведут обычную жизнь, хотя с некоторыми ограничениями: учатся, работают, создают семьи, отдыхают.
Однако при определенных формах эпилепсии присваивается статус инвалида. Это происходит в следующих случаях:
- регулярное возникновение эпилептических припадков;
- проявление изменений в поведении, нарушений в психике, снижения когнитивных способностей;
- совокупность эпилепсии с нарушением зрения и слуха или двигательными расстройствами.
Для получения статуса инвалида необходимо пройти медико-социальную экспертизу.
Группы инвалидности, которые присваиваются по результатам экспертизы:
- 3-я группа инвалидности назначается, если генерализованные приступы случаются 2–3 раза в месяц, фокальные без потери сознания — 3–4 раза в день, эпилептический статус возникает 1 раз в 4–6 месяцев. У человека умеренно снижаются внимание и память, уменьшается работоспособность и продуктивность;
- 2-я группа инвалидности назначается, если генерализованные припадки происходят 4 и более раз в месяц, фокальные без потери сознания — 5 и более раз в день, эпилептический статус возникает 1 раз в 2–3 месяца. При этом у пациента значительно ухудшаются показатели внимания (концентрация, устойчивость, переключение), умеренно снижается память;
- 1-я группа инвалидности назначается при резком снижении памяти и внимания, утрате прежних навыков и знаний, невозможности оценить своё состояние и обслуживать себя, неадекватных реакциях и поведении, апатии, галлюцинациях. Частота припадков в данном случае не играет решающей роли.
Группы назначаются лицам, достигшим возраста 18 лет, в то время как детям присваивается статус «ребёнок-инвалид».
Эпилепсия: методы лечения
Многие формы эпилепсии успешно поддаются лечению — у пациента количество приступов снижается или они полностью прекращаются, что приводит к продолжительной ремиссии заболевания. Медики называют это состояние излечения эпилепсии. Такого результата можно достигнуть, если у человека в течение более 10 лет не было приступов и он не принимал противоэпилептические препараты более 5 лет. В случае епилептического синдрома, связанного с возрастом, ремиссия может наступить по мере взросления.
Фармакологическое лечение
Препараты от эпилепсии (ПЭП) могут помочь в 60-70% случаев достичь стойкой ремиссии или существенно уменьшить частоту припадков. На данный момент в России зарегистрировано более 20 таких препаратов. Врач подбирает препарат и дозировку индивидуально для каждого пациента. Желательно начать с приема только одного ПЭП: монотерапия более безопасна и дает хороший результат. Однако при длительном использовании одного препарата может возникнуть привыкание и лечебный эффект будет снижен, в этом случае препарат заменяют или комбинируют с другими ПЭП.
Лечение проводится по следующей схеме:
- Подбор препаратов и доз. Начинают с одного препарата и небольших доз, постепенно находя оптимальную (может занять 1-6 месяцев).
- Регулярное лечение (3-5 лет).
- Постепенное снижение доз препаратов, если припадков долгое время нет и показатели ЭЭГ нормализуются (до 5 лет).
Лечащий врач принимает все решения об использовании, изменении дозировки или отмене препаратов. Самостоятельная отмена препаратов или уменьшение дозы категорически запрещены, так как это может спровоцировать приступ эпилепсии.
Пациентам с диагнозом эпилепсии рекомендуется проводить лекарственный мониторинг для индивидуальной коррекции лечения. Этот процесс необходим для определения оптимальной дозы, выявления возможной токсичности препарата из-за высокой концентрации в организме, при беременности, смене возрастной категории, а также в случае наличия эпилептических приступов при соблюдении всех рекомендаций врача.
Хирургическое лечение
От 20 до 30 процентов случаев поддаются неэффективной лекарственной терапии. Этот вид болезни называется фармакорезистентным, то есть не реагирующим на медикаменты. Для таких пациентов рекомендуется пройти обследование в эпилептологическом центре или специализированном нейрохирургическом центре, где специалисты могут принять решение о проведении операции на мозге. Хирурги могут удалить участок мозга или опухоль, вызывающие приступы. Однако эту процедуру можно провести только в случае обнаружения конкретного участка с нарушением электрической активности.

Эффективность операции зависит от возраста: чем младше пациент, тем успешнее проходит лечение
Операция не проводится в случае:
- Местоположение, отвечающее за приступы, не определено;
- У данного пациента имеются тяжелые расстройства психики;
- Обнаружены прогрессирующие сопутствующие заболевания: острая или тяжелая хроническая почечная недостаточность, неуправляемый сахарный диабет, декомпенсированная сердечная и дыхательная недостаточность и другие.
Иные способы лечения
Если пациент страдает от эпилепсии, но не реагирует на медикаменты и не может пройти стандартную операцию, то может быть рекомендована VNS-терапия (электростимуляция блуждающего нерва) или DBS-терапия (стимуляция ядер таламуса – части головного мозга, отвечающей за передачу информации от органов чувств).
В процессе VNS-терапии в шее пациента встраивается маленький генератор, который посылает электрические импульсы в блуждающий нерв, после чего они направляются в области мозга, отвечающие за приступы. При DBS-терапии электроды вводятся в головной мозг. Электростимуляция помогает стимулировать тормозные нейромедиаторы, что уменьшает или полностью устраняет аномально повышенную активность нейронов.
Питание при эпилепсии
Есть мнение, что неправильное питание может быть причиной приступов, поэтому врачи могут рекомендовать кетогенную диету и её вариации пациентам, особенно тем, у кого эпилепсия не поддается лечению классическими методами. При таком рационе увеличивается доля жиров и уменьшается количество белков и углеводов. Жиры при расщеплении превращаются в кетоны, которые являются источником энергии для мозга и способствуют снижению приступов. Такую диету рекомендуется дополнять витаминами и минералами. Хотя этот метод лучше всего помогает детям, но иногда его рекомендуют и взрослым.
Первая помощь при эпилептическом приступе
Каждый может стать свидетелем эпилептических судорог. Для неподготовленного человека это может быть страшным зрелищем. И очень важно знать простые правила, чтобы оказать помощь во время приступа, а не усугубить ситуацию.
Как поступить, если у человека возник эпилептический приступ:
- поддержать человека, чтобы он не потерял равновесие;
- положить на горизонтальную поверхность, освободить дыхательные пути от стесняющей одежды – например, развязать галстук, расстегнуть воротник рубашки;
- возможно, переместить человека в дренажное положение: повернуть голову и туловище на бок. Если судороги не позволяют это сделать, повернуть голову на бок. Это поможет избежать задыхания рвотными массами, слюной, пеной или кровью;
- удалить из зоны доступа твердые, острые и другие опасные предметы, которые могут причинить травму пострадавшему;
- если пострадавший – незнакомец, а также если у человека нет подтвержденного диагноза “эпилепсия”, лучше немедленно вызвать скорую помощь. Сообщить диспетчеру адрес, пол, возраст пациента (примерно) и наблюдаемые симптомы. Некоторые опасные заболевания, подобные эпилепсии, могут на первый взгляд казаться эпилептическим приступом. Если у пострадавшего диагностирована “эпилепсия” и приступ длится более 5 минут, следует вызвать скорую помощь;
- запомнить время начала и окончания приступа.
Какие поступки следует избегать во всех обстоятельствах:
- Используйте специальные инструменты для разжатия челюсти, чтобы избежать травм и ушибов;
- Не пытайтесь поливать пострадавшего водой или обрызгивать его. Это может ухудшить ситуацию и спровоцировать новые осложнения;
- Не назначайте лекарства без консультации специалиста. Неправильное использование медикаментов может быть опасно для здоровья;
- Помогайте пострадавшему придти в себя, проводите искусственное дыхание и фиксируйте его тело. При этом следите за головой, чтобы избежать травмы. Подложите что-то мягкое под затылок;
- Не оставляйте пострадавшего без присмотра. Это может быть опасно и затруднить последующую медицинскую помощь.
Техника безопасности при эпилепсии
Для большинства пациентов с эпилепсией возможно ведение активного образа жизни, особенно если удалось добиться ремиссии с помощью лекарств или операции. Тем не менее, им нужно соблюдать определенные меры безопасности, чтобы избежать травмирования себя или окружающих во время приступа.
Людям с эпилепсией не рекомендуется:
- управление автомобилем или другими видами транспорта;
- нахождение без страховки на большой высоте, у края платформ на станциях метро и железной дороге, около открытого огня, рядом с водоемами и движущимися механизмами;
- принятие ванны без надзора и нахождение в водоемах из-за опасности утонуть во время приступа;
- употребление алкоголя и энергетических напитков;
- служба в армии, участие в военных действиях, обращение с оружием, работа в экстренных службах (МЧС, пожарная часть, полиция, скорая помощь), а также работа в тюрьме и в службе охраны;
- использование электрических приборов рядом с водой.
Какие действия нужно избегать при приступах эпилепсии:
- занятия спортом, не связанные с повышенным травматизмом (плавание, йога, бег, велосипед, танцы);
- питание с умеренным употреблением чая и кофе;
- отказ от употребления алкоголя и наркотических веществ;
- меры предосторожности при солнечных ваннах;
- плавное изменение температуры и освещенности помещения;
- полноценный сон, психический и физический отдых.
Что может помочь пациентам с эпилепсией:
- Следуйте рекомендациям врача и принимайте лекарства по назначению;
- Придерживайтесь сбалансированной диеты;
- Объясните о своем заболевании и методах первой помощи при приступах своим коллегам, учителям в школе, друзьям и родственникам. Рекомендуется носить медицинское украшение с информацией об эпилепсии;
- Обеспечьте безопасные условия в доме: избегайте острых углов в мебели, используйте ковры на полу;
- Ограничьте время работы за компьютером или просмотра телевизора, делая перерыв каждые 30 минут на 10–15 минут. Расположите монитор на расстоянии вытянутой руки от глаз и обеспечьте дополнительный источник света;
- Регулярно занимайтесь умеренной физической активностью.
Меры по профилактике эпилепсии
Согласно данным Всемирной организации здравоохранения, до 25% случаев развития эпилепсии могут быть предотвращены.
Рекомендации для профилактики эпилепсии:
- понижение уровня травматизма: избегание опасных видов спорта, уменьшение риска ДТП;
- своевременное выявление и лечение инфекций;
- отказ от любых видов интоксикации, включая курение, употребление алкоголя и наркотиков;
- полноценный отдых, предотвращение переутомления и стрессов;
- обращение к врачам во время беременности и родов для снижения риска травмирования ребенка;
- прохождение комплексной реабилитации после инсультов, черепно-мозговых травм, операций на мозге;
- вакцинация от инфекций, которые могут привести к развитию эпилепсии в остаточном периоде (например, от клещевого энцефалита).
Эпилепсия и беременность
Возможно наступление беременности при наличии эпилепсии, но при этом необходимо учитывать повышенный риск врожденных дефектов плода при приеме противоэпилептических препаратов. Существует вероятность наследования эпилепсии. Перед началом беременности необходимо подобрать оптимальное лечение для будущей матери и добиться стойкой ремиссии. Беременность является противопоказанной в случае, если эпилепсия не поддается медикаментозному лечению или у матери есть диагностированные сопутствующие психические расстройства.
Источники
- Эпилепсия и эпилептический статус у взрослых и детей: клинические рекомендации / Всероссийское общество неврологов, Ассоциация нейрохирургов России, Ассоциация специалистов по клинической нейрофизиологии, Общероссийская общественная организация «Союз реабилитологов России», Российская противоэпилептическая лига. 2022.
- Парфенова Е.В., Ридер Ф.К., Герсамия А.Г. Социокультурные аспекты и различные виды стигматизации при эпилепсии // Неврология, нейропсихиатрия, психосоматика. 2018. №10(1S). С. 89–95.
- Белоусова Е.Д., Заваденко Н.Н., Холин А.А., Шарков А.А. Новые международные классификации эпилепсий и эпилептических приступов Международной лиги по борьбе с эпилепсией (2017) // Журнал неврологии и психиатрии им. С.С. Корсакова. 2017. №117(7). С. 99–106.
- Колягин В.В. Эпилепсия. Иркутск, 2013.
Психосоциальные аспекты эпилепсии
У людей, страдающих от эпилепсии, часто наблюдается страх, недоверие к себе и окружающим, а также социальная изоляция. Эти факторы оказывают негативное влияние на качество жизни пациентов и могут привести к развитию депрессии и других психических расстройств.
В связи с этим важно не только эффективно лечить эпилепсию, но и обеспечивать поддержку пациентам на психологическом и социальном уровнях. Новые методики лечения эпилепсии должны учитывать не только физиологические аспекты болезни, но и ее влияние на психическое состояние человека.
Работа с пациентами, страдающими от эпилепсии, должна включать в себя не только медикаментозное лечение, но и психологическую поддержку, помощь в преодолении страхов и снятии социальной изоляции. Такой комплексный подход позволит пациентам эффективно справляться с негативными последствиями заболевания и улучшить их качество жизни.
Новые подходы в области лечения эпилепсии
С каждым годом медицинская наука привносит в область лечения эпилепсии новые методики и технологии, которые помогают пациентам более эффективно контролировать и уменьшать приступы заболевания. Развитие современной медицины не стоит на месте, и ученые постоянно работают над созданием инновационных методов борьбы с этим серьезным неврологическим расстройством.
При обсуждении новых методик лечения эпилепсии важно отметить, что они направлены на повышение качества жизни пациентов и улучшение их общего благополучия. Они учитывают индивидуальные особенности каждого случая и предлагают целенаправленный подход к терапии, учитывая сопутствующие заболевания и факторы, которые могут влиять на эффективность лечения.
Современные методики лечения эпилепсии включают в себя использование инновационных препаратов, нейромодуляцию, хирургические вмешательства и другие продвинутые методы лечения, которые позволяют добиться стабильного контроля над приступами и улучшить качество жизни пациентов.
Эпилепсия и сопутствующие заболевания
При рассмотрении эпилепсии важно учитывать также наличие сопутствующих заболеваний. Интересно изучить, какие взаимосвязи могут быть между этими состояниями и как они влияют на само течение болезни.
| Заболевание | Взаимосвязь с эпилепсией |
|---|---|
| Депрессия | Депрессия часто сопровождает эпилепсию, что может усугубить как физическое, так и эмоциональное состояние пациента. |
| Сахарный диабет | У пациентов с эпилепсией часто наблюдаются нарушения глюкоземии, что требует особого внимания при выборе лечения. |
| Аутизм | Взаимосвязь между аутизмом и эпилепсией давно изучается, и важно провести индивидуализированное лечение с учётом обоих диагнозов. |
Понимание взаимодействия между эпилепсией и сопутствующими заболеваниями играет ключевую роль в успешной терапии и реабилитации пациентов. Комплексный подход к лечению, учитывающий все аспекты здоровья, поможет улучшить качество жизни людей, страдающих от эпилепсии.
Реабилитация пациентов с эпилепсией
| Восстановление психоэмоционального состояния | Онлайн консультации психологов и психиатров для пациентов и их близких |
| Физиотерапевтические процедуры | Индивидуальные занятия специалистами для улучшения физического состояния |
| Проведение реабилитационных мероприятий | Оказание помощи в восстановлении навыков и умений, которые могли пострадать из-за заболевания |
Важно помнить, что реабилитация пациентов с эпилепсией требует комплексного подхода и индивидуального плана, учитывающего особенности каждого случая. Регулярные консультации специалистов и наблюдение за динамикой состояния помогают достичь наилучших результатов.
Видео по теме:
Вопрос-ответ:
Чем вызвано нарушение баланса между возбуждающей и тормозящей системами в клетках головного мозга при эпилепсии?
Нарушение баланса между возбуждающей и тормозящей системами в клетках головного мозга при эпилепсии вызвано дисбалансом в химическом составе нейронов или повреждением их оболочек.
Как проявляется эпилептический приступ, вызванный неправильной активностью клеток головного мозга?
Эпилептический приступ, вызванный неправильной активностью клеток головного мозга, проявляется судорогами, беспорядочными движениями конечностей и потерей сознания.
Каким образом возбуждающая и тормозящая системы контролируют активность клеток головного мозга?
Возбуждающая система стимулирует клетки к передаче электрических импульсов, в то время как тормозящая система затрудняет или прекращает этот процесс.
Какие последствия может иметь доминирование возбуждающей системы над тормозящей в контексте эпилепсии?
Доминирование возбуждающей системы над тормозящей в контексте эпилепсии может привести к созданию мощных электрических разрядов в нейронных группах, вызывая эпилептический приступ.
Могут ли электрические импульсы клеток головного мозга излечить эпилепсию?
Электрические импульсы клеток головного мозга не излечат эпилепсию, но их контроль и регулирование с помощью специализированных методов и лекарственных препаратов могут помочь управлять этим заболеванием.
Как происходит взаимодействие между клетками головного мозга?
Клетки головного мозга, или нейроны, взаимодействуют друг с другом с помощью электрических импульсов. Их активность контролируют две системы — возбуждающая и тормозящая. При этом, при нарушении баланса между ними, например, при эпилепсии, возбуждающая система начинает доминировать, что может привести к эпилептическому приступу.
Как проявляются симптомы эпилептического приступа?
Симптомы эпилептического приступа обычно включают в себя судороги, беспорядочные движения конечностей, потерю сознания. Группы нейронов в разных участках мозга создают мощные электрические разряды, которые посылают сигналы в нервные центры и мышцы тела, вызывая такие проявления.