Эритема – это необычное покраснение кожи, вызванное увеличенным кровотоком к капиллярам. Если нажать пальцами на пораженный участок кожи, то покраснение исчезает, но затем – после снятия давления – возвращается.
Эритемы, вызванные внешними раздражителями, обычно быстро проходят и не требуют лечения. Так, краснота лица, шеи или ушей при сильном волнении – это не болезнь, а лишь яркое проявление эмоций. А покраснение кожи на спине после массажа или сеанса загара – совершенно нормальная реакция.
Однако эритема, вызванная аллергической реакцией или инфекционным процессом, не исчезает сама по себе. В таких случаях необходим осмотр специалиста, проведение диагностики и принятие решения о дальнейшей тактике лечения.
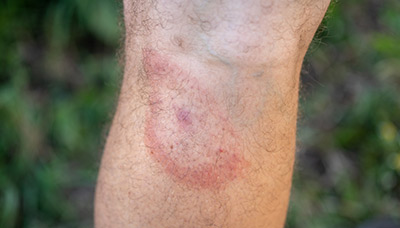
Краснота на коже, вызванная значительным стрессом (например, на экзамене или собеседовании), обычно исчезает через несколько минут и не требует специального лечения
Обычные физиологические причины появления красноты:
- стресс, нервное напряжение, испуг;
- интенсивные физические упражнения;
- перегрев организма;
- действие сильного ветра или холода на кожу;
- массаж;
- прием лекарств;
- применение согревающих мазей и гелей.
Виды красноты
В зависимости от типа пораженных сосудов все случаи красноты можно разделить на две основные категории – активные и пассивные.
При активной эритеме, которая развивается на фоне острой воспалительной реакции, сосуды расширяются и наполняются кровью. При этом сохраняется нормальное кровообращение. Кожа в области таких эритем обычно горячая на ощупь, ярко-красная, отечная. Эритематозные пятна круглые, при объединении напоминают гирлянду.
При пассивной эритеме кровь в сосудах застаивается. Такие эритемы распространяются диффузно – у пораженных участков нет четких границ и форм. Кожа синюшная, покрыта сетчатым или древовидным узором.
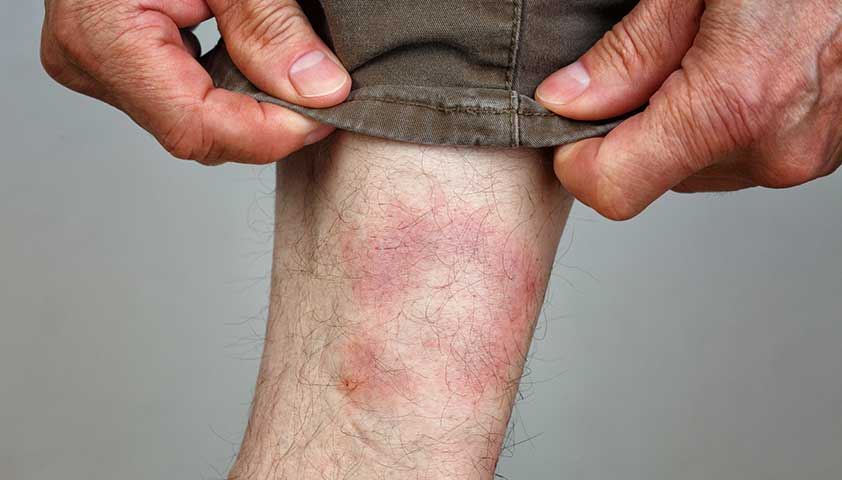
Пример пассивной эритемы
По своей природе эритема может быть инфекционной и неинфекционной.
Основные виды неинфекционной эритемы
Неинфекционные красные пятна, как следует из названия, не связаны с заболеваниями, вызванными вирусами, бактериями, микробами. Они представляют собой физиологическую реакцию организма на внешние или внутренние раздражители.
Эмоциональная реакция возникает на фоне стресса и других сильных чувств. Обычно красные пятна появляются на лице, шее и груди. Цвет пятен обычно пурпурный или ярко-красный.
Солнечная реакция – это реакция сосудов на воздействие ультрафиолетовых лучей. Мгновенная реакция возникает непосредственно после нахождения на солнце и проходит примерно через 30 минут после прекращения действия солнечных лучей на кожу. Поздняя солнечная реакция развивается через 2-6 часов после облучения ультрафиолетом, достигает пика через 10-24 часа и постепенно исчезает в течение нескольких дней.
Эритема от тепла возникает в результате длительного или регулярного воздействия тепла или инфракрасного излучения (например, при проведении определенных физиотерапевтических процедур). Она появляется в области, на которую направлено тепло, имеет вид сетчатой или пигментированной сыпи.
Эритема от тепла проявляется как сыпь со сетчатым узором на коже
Эритема от холода возникает из-за воздействия на кожу низких температур. Она проявляется отечностью, зудом и сине-красной сыпью.
Рентгеновская эритема возникает после многократного или продолжительного облучения рентгеновскими лучами. Снаружи выглядит как ярко-красные пятна.
Отравление аллергенами возникает при контакте с аллергеном, таким как некачественная парфюмерия, растения, пищевые продукты или лекарственные препараты. На коже появляются красные отёчные пятна и узелки белого или желтого цвета. Иногда возникает лихорадка и увеличиваются лимфатические узлы.

Нажмите, чтобы посмотреть.
Отравление аллергенами – это реакция кожи на аллерген. Фото: Mohammad2018
Аллергия у новорожденных может появиться у младенцев в первые 1-2 дня жизни. Проявляется красными пятнами на груди, животе, лице, плечах и бедрах. Обычно это состояние самопроходящее и редко возвращается.
Эритродермия — это состояние, при котором кожа становится красной и шелушится из-за употребления определенных препаратов, кожных заболеваний или злокачественных процессов в организме. Кожа становится красной, отекает, появляются пузырьки и узелки. Пораженные участки кожи сливаются между собой, пузырьки лопаются, образуя язвы, которые затем покрываются корками.
Эритродермия может возникнуть после применения определенных лекарственных препаратов
Врожденная эритема ладоней и подошв (болезнь Лейна) — это расширение капилляров, которое проявляется яркими малиновыми пятнами с однородной или сетчатой окраской и четкими границами. Это наследственное заболевание, которое сопровождает человека на протяжении всей его жизни.
Эритема симптоматическая часто возникает на фоне воспаления суставов, известного как полиартрит. Появляется в виде пятен неправильной формы, выступающих над кожей.
Эритема пальмарная, также известная как “печеночные ладони”, часто встречается у пациентов с хроническими воспалительными заболеваниями (полиартрит, подострый бактериальный эндокардит), у людей с гиперэстрогенемией (повышенным уровнем эстрогенов в крови) и у беременных женщин. Выглядит как малиновые пятна на ладонях и кончиках пальцев.
Эритема кольцевидная представляет собой высыпания в виде бледно-розовых колец, которые обычно появляются на теле, руках и ногах. Размер кругов может варьироваться от нескольких миллиметров до 5-10 сантиметров в диаметре.
Основные типы инфекционной эритемы
Развитие инфекционной эритемы связано с увеличенным кровотоком в поверхностных капиллярах во время воспаления. Суть такой реакции заключается в том, чтобы нейтрализовать патогенные микроорганизмы и токсины, которые они выделяют.
Эритема Розенберга — это заболевание, которое чаще всего встречается у детей, подростков и молодых людей в возрасте до 25 лет.
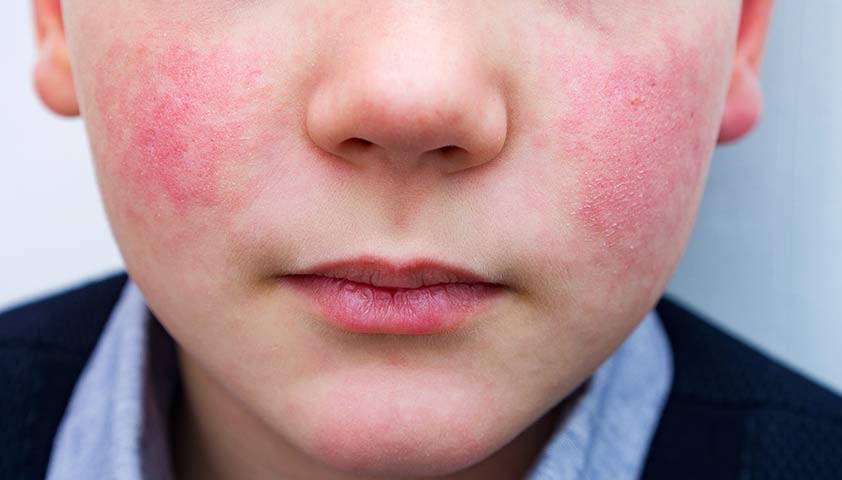
Инфекционную эритему Розенберга также называют синдромом “нашлепанных щек”.
Эритема Розенберга обычно начинается с озноба, лихорадки, головной боли и болей в суставах. Примерно через 4-5 дней после появления первых симптомов болезни на теле появляются высыпания, которые выглядят как красные круглые пятна.
Пятна на коже быстро увеличиваются и сливаются, образуя большие отёчные зоны, которые дерматологи называют эритематозными полями. Через несколько дней пятна начинают светлеть и исчезают, а на их месте может появиться шелушение кожи.
Опыт показывает, что продолжительность инфекционной эритемы обычно составляет 1–2 недели. Ещё одно название инфекционной эритемы — “пятая болезнь” — получено из-за того, что данное заболевание входит в список из шести классических детских инфекций, сопровождающихся сыпью.
Список шести заболеваний, сопровождающихся сыпью на теле ребёнка:
- корь,
- скарлатина,
- краснуха,
- инфекционный мононуклеоз,
- инфекционная эритема,
- детская розеола.
Чаще всего инициатором инфекционной краснухи является вирус парвовируса B19. Передача происходит через воздушно-капельный путь.
Краснуха обычно проявляется спустя несколько дней после заражения – сначала на обеих щеках, затем сыпь распространяется на руки, туловище, бёдра и ягодицы. Высыпания выглядят как розовые пятна, которые объединяются в сеточку или “кружево”.
При инфекционной краснухе Розенберга у человека может возрасти температура. Иногда болят суставы, нарушается сон.
Узловатая краснуха (“красные шишки”) – это воспаление подкожной жировой клетчатки, преимущественно встречающееся у пациентов в возрасте 20-30 лет.
Механизм развития и причины возникновения узловатой эритемы пока не до конца исследованы. Согласно одной теории, это могут быть инфекционные заболевания, вызванные бета-гемолитическим стрептококком группы A, туберкулезной палочкой, хламидиями, вирусами гепатита B и C, герпес-вирусами, грибами, простейшими, вирусом иммунодефицита человека. Также среди причин, вызывающих узловатую эритему, можно выделить венерическую лимфогранулему, орнитоз, корь, болезнь кошачьих царапин.
Кроме того, узловатая эритема может возникнуть на фоне некоторых хронических заболеваний.
Патологии, повышающие риск развития узловатой эритемы:
- саркоидоз – воспалительное заболевание, при котором в органах и тканях формируются грануломы – плотные узелки различных размеров;
- неспецифический язвенный колит – воспаление кишечника;
- регионарный илеит – воспаление подвздошной кишки;
- болезнь Ходжкина – злокачественное заболевание, разрушающее иммунную систему человека;
- лимфосаркома – злокачественная опухоль, поражающая лимфоузлы, а затем другие ткани и органы;
- лейкоз – злокачественное заболевание костного мозга;
- ревматоидный артрит – системное воспалительное заболевание соединительной ткани;
- болезнь Бехчета – воспаление сосудов;
- хронический гепатит – воспаление печени;
- анкилозирующий спондилит – хроническое воспаление позвоночника;
- грануломатозный мастит – воспаление молочной железы;
- артерит Такаясу – хроническое воспаление стенок крупных артерий;
- болезнь Фогта – Коянаги – Харада – редкое тяжелое аутоиммунное заболевание;
- грануломатоз Вегенера – аутоиммунное воспаление стенок сосудов;
- АФС-синдром – аутоиммунное заболевание, при котором в сосудах неконтролируемо образуются тромбы;
- системная красная волчанка – аутоиммунное заболевание соединительной ткани;
- злокачественные новообразования.
Основным признаком узловатой эритемы являются болезненные узлы ярко-красного цвета, которые чаще появляются на коже передней поверхности голеней, в районе коленных и голеностопных суставов.
Первыми симптомами заболевания являются повышение температуры тела до 38–39 °C, общая слабость, головная боль и ломота в суставах.
Узлы обычно исчезают без следа в течение 2–3 недель, постепенно меняя свой цвет на синюшный, зеленоватый, желтый (появляется “цветение синяка”). Изъязвлений у узлов не возникает. Рецидивов не наблюдается.
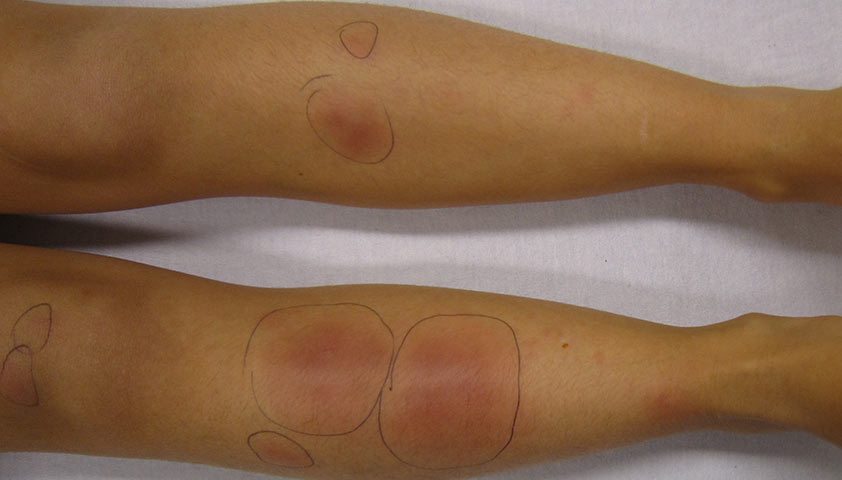
Диаметр узлов варьируется от 5 мм до 5 см. Окружающие ткани отечны, поэтому границы узлов определить бывает непросто. Фото: James Heilman, MD
Экссудативная многоформная эритема – это острая аллергическая патология, при которой на коже и слизистых оболочках появляются пятна, иногда – пузыри.
Существует два вида многоформной эритемы. Первый – это истинная, или инфекционно-аллергическая форма, которая встречается в 80% случаев и представляет собой аллергическую реакцию на хронический очаг инфекции в организме. Второй же вид – токсико-аллергическая многоформная эритема – может развиться после применения определенных лекарственных препаратов (амидопирина, барбитуратов, сульфаниламидов, тетрациклинов).
Точные причины экссудативной многоформной эритемы до сих пор не установлены. Чаще всего данное заболевание ассоциируют с герпес-вирусами, вирусом Эпштейна – Барр, цитомегаловирусом, а также возбудителями вирусных гепатитов, микобактериями, микоплазмами, стрептококком, грибами, паразитами.
Симптомы начала заболевания являются острыми: у человека повышается температура, ощущается боль в мышцах и суставах, болит голова. Через приблизительно 1-2 дня на коже появляются высыпания – отёчные зудящие бугорки ярко-розового цвета с чёткими границами. Бугорки быстро увеличиваются в размерах, а в их центральной части образуются кольца. Внутри таких колец могут образоваться пузыри с мутным или кровянистым содержимым.
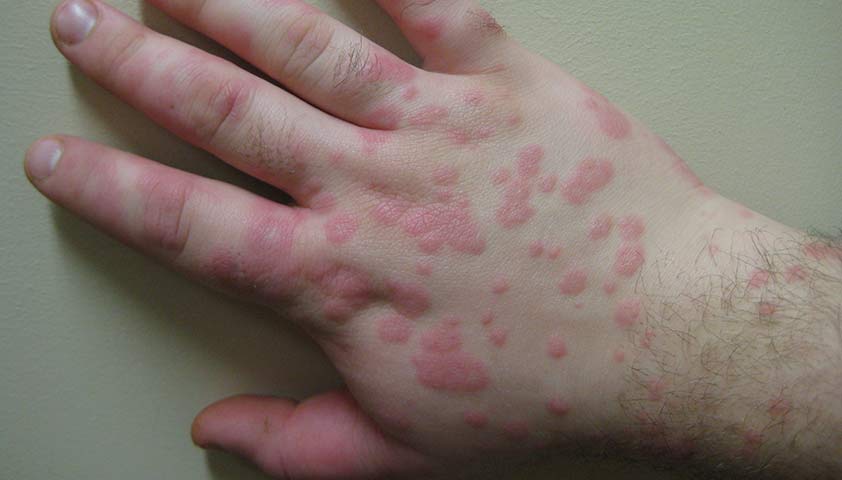
Высыпания при многоформной эритеме обычно сохраняются несколько недель, а затем исчезают, не оставляя следов. Фото: James Heilman, MD
Реакция синдрома Стивенса — Джонсона — это острая тяжелая аллергическая реакция, вызванная употреблением определенных лекарственных препаратов и характеризующаяся широким разрушением кожи и слизистых оболочек.
Эта состояние развивается очень быстро: у человека повышается температура до 40 °С. Он чувствует боль в голове и в горле, начинается кашель. Возможно появление рвоты и диареи.
Через несколько часов после первых признаков на слизистой оболочке рта появляются большие пузыри, которые, разорвавшись, превращаются в язвы, покрытые корками из сгустившейся крови и бело-серыми или желтоватыми пленками. Пациенту трудно есть и пить, состояние серьезное.
На коже образуются багровые пятна, которые могут достигать 3–5 см в диаметре.
Реакция синдрома Стивенса — Джонсона требует обязательной госпитализации.
Болезнь Фереоля — Бенье — это состояние кожи, которое часто проявляется во время простуды или других вирусных инфекций, отравления медикаментами и переохлаждения.
В самом начале заболевания температура тела пациента повышается. Человек чувствует слабость, он беспокоится о головной боли. Через 2–3 дня после появления первых признаков на коже появляется высыпание — красные пятна, которые обычно сливаются между собой. Несколько дней спустя высыпание начинает исчезать, а кожа становится сильно шелушиться. На ладонях и подошвах кожа сходит почти полностью, как будто снимается перчатка или чулок.
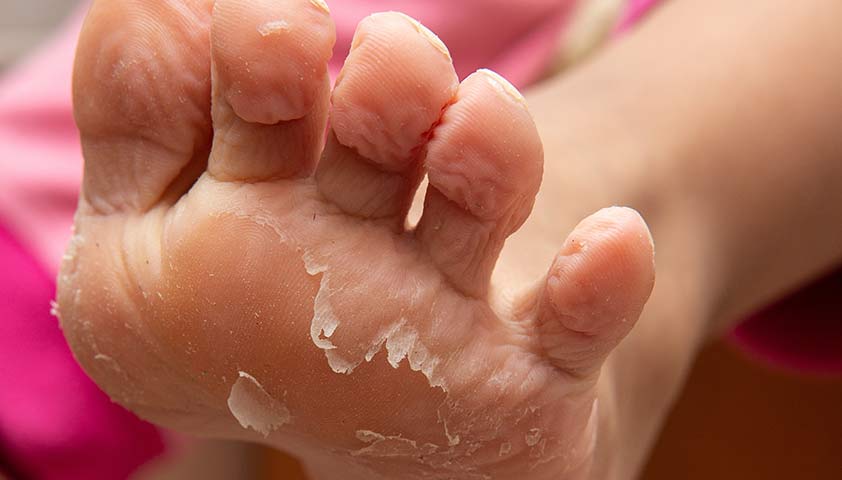
При болезни Фереоля — Бенье кожа на подошвах почти полностью отслаивается
Эритема Липшютца (хроническая мигрирующая эритема Афцелиуса — Липшютца) — первый признак боррелиоза, острого заболевания, передающегося иксодовым клещом.
Эритема появляется на месте укуса клеща и постоянно увеличивается, меняя границы (отсюда название “мигрирующая”).
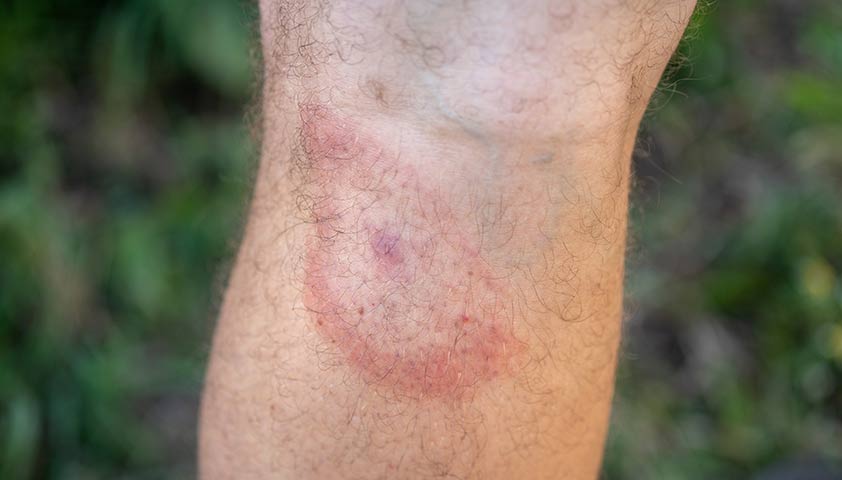
Эритема выглядит как красное кольцо на коже вокруг укуса клеща.
Сыпь в форме круга или овала может появиться через 7-14 дней после укуса клеща, иногда возникает и через месяц.
Обычно центр мигрирующей эритемы выделяется ярким цветом и имеет чётко обозначенные грани, а красная или бордовая сыпь постепенно распространяется от него в виде кольца. Между центром и кольцом кожа выглядит светлой. Обычно сыпь не вызывает дискомфорта, хотя некоторые пациенты могут испытывать зуд или жар.
На загорелой коже мигрирующая эритема может напоминать гематому (синяк). Через несколько недель после появления первого очага эритемы сыпь может распространиться на другие участки тела, где клещ не кусал.
Диагностика эритемы
Диагностикой и лечением эритемы занимаются врачи-дерматологи, дерматовенерологи, инфекционисты или аллергологи. Направить пациента к этим специалистам может врач-терапевт или педиатр.
На консультации специалист опрашивает пациента и выясняет, когда на коже появились покраснения, сыпь или пузырьки. Для уточнения диагноза он может назначить лабораторные исследования.
Исследование общего анализа крови позволяет оценить состояние здоровья человека. При наличии эритемы, обычно наблюдается увеличение СОЭ и снижение уровня лейкоцитов.
Для определения степени тяжести воспалительного процесса можно провести анализ на C-реактивный белок.
Если есть подозрение на инфекцию стрептококками, врач может назначить целевые исследования.
Для подтверждения или исключения стрептококковой инфекции также может быть назначен анализ на антистрептолизин-О (АСЛО). Увеличение этого показателя может свидетельствовать о заражении стрептококками – возбудителями ангины, тонзиллита, фарингита и других инфекций, которые могут привести к развитию узловатой эритемы.
Поиск туберкулеза – одной из причин узловатой эритемы, поможет целевой анализ.
Кроме того, чтобы определить причины эритемы, врач может направить пациента на посевы и скобки.
Методы лечения эритемы
Чаще всего неинфекционная эритема самостоятельно исчезает при устранении провоцирующего фактора. Для ускорения выздоровления врач может назначить симптоматическое лечение, которое поможет быстрее снять отёк, зуд и другие неприятные проявления эритемы.
Инфекционные виды эритемы лечатся антибиотиками и противовирусными препаратами. Также применяются кортикостероиды, сосудосуживающие препараты, дезагреганты. Для местного лечения используют повязки с противовоспалительными мазями.
При тяжелом протекании болезни проводят инфузионную терапию, вводя физраствор внутривенно.
Прогноз для заболевания
В большинстве случаев прогноз для эритемы благоприятный, за исключением тяжелых форм болезни.
После излечения от эритемы не остается следов. Иногда на пораженных участках сохраняется изменение цвета кожи – пигментация.
При этом эритемы часто возвращаются. Для предотвращения возможных рецидивов важно своевременно обратиться к врачу-дерматологу и начать лечение, а также соблюдать простые меры профилактики.
Советы по профилактике эритемы:
- поддерживать иммунитет,
- правильно питаться,
- соблюдать правила личной гигиены,
- избегать переохлаждения и перегревания,
- не злоупотреблять алкоголем,
- по возможности избегать стрессовых ситуаций,
- регулярно проходить профилактические осмотры и сдавать анализы.
Источники
- Акимов В.Г. Дифференциальная диагностика дерматозов, проявляющихся эритемой // Клиническая дерматология и венерология. 2016. №1. С. 96–103.
- Белов Б.С., Егорова О.Н., Карпова Ю.А., Балабанова Р.М. Узловатая эритема: современные аспекты // Научно-практическая ревматология. 2010. №48(4). С. 66–72.
Факторы, способствующие развитию эритемы
Эритема может возникнуть под воздействием различных факторов, вызывающих расширение кровеносных сосудов в коже и увеличение притока крови к поверхности кожи. Эти факторы могут быть как внешними, так и внутренними по своему происхождению. Подробно рассмотрим основные из них:
- Аллергические реакции. Повышенная чувствительность к некоторым аллергенам может вызвать появление эритемы на коже.
- Травмы и давление. Механическое воздействие на кожу, например, от удара или сильного трения, может вызвать красноту и воспаление.
- Излучение. Воздействие ультрафиолетовых лучей, радиации или других видов излучения может быть причиной появления эритемы.
- Инфекции. Некоторые инфекции, такие как кожные заболевания или вирусные инфекции, могут вызвать воспаление и появление эритемы.
- Стресс и психоэмоциональные факторы. Психическое напряжение, стресс и негативные эмоции могут способствовать развитию различных кожных проблем, включая эритему.
Симптомы эритемы
Одним из основных симптомов эритемы является появление красного или розового оттенка на коже. Это происходит из-за повышенного кровотока в сосудах кожи, что вызывает ее покраснение. Кроме того, возможно ощущение покалывания, зуда или жжения в области поражения.
Другими симптомами эритемы могут быть отечность или набухание кожи, повышенная температура в пораженной области и усиление болевых ощущений при прикосновении или трении об одежду.
Важно отметить, что симптомы эритемы могут проявляться как на отдельных участках кожи, так и на больших участках тела. При наблюдении первых признаков заболевания рекомендуется обратиться к квалифицированному специалисту для проведения диагностики и определения необходимого лечения.
Профилактика эритемы - Избегайте длительного пребывания на солнце и используйте солнцезащитные средства с высоким SPF.
- Соблюдайте гигиену кожи, избегайте использования агрессивных средств для ухода за кожей.
- Избегайте контакта с аллергенами, если у вас есть склонность к аллергическим реакциям.
- При посещении сауны или бани следите за температурой и продолжительностью процедур, чтобы избежать перегрева кожи.
- Питайтесь правильно, учитывая потенциальные аллергены в пище, и ведите здоровый образ жизни.
Эффективность различных методов лечения эритемы
- Избегайте длительного пребывания на солнце и используйте солнцезащитные средства с высоким SPF.
- Соблюдайте гигиену кожи, избегайте использования агрессивных средств для ухода за кожей.
- Избегайте контакта с аллергенами, если у вас есть склонность к аллергическим реакциям.
- При посещении сауны или бани следите за температурой и продолжительностью процедур, чтобы избежать перегрева кожи.
- Питайтесь правильно, учитывая потенциальные аллергены в пище, и ведите здоровый образ жизни.
Эффективность различных методов лечения эритемы
| Метод лечения | Описание | Эффективность |
|---|---|---|
| Использование противовоспалительных кремов и мазей | Препараты снижают воспаление и уменьшают покраснение кожи | Высокая |
| Применение антигистаминных препаратов | Помогают уменьшить зуд и жжение, улучшают общее состояние кожи | Средняя |
| Физиотерапевтические процедуры | Улучшают кровообращение, снимают воспаление, способствуют быстрому восстановлению кожи | Высокая |
| Избегание аллергенов и раздражителей | Позволяет предотвратить возникновение новых случаев эритемы | Средняя |
Видео по теме:
Вопрос-ответ:
Чем вызвано аномальное покраснение кожи?
Эритема вызвана усиленным притоком крови к капиллярам.
Почему если надавить на поражённый участок кожи, покраснение исчезает?
Надавливание на поражённый участок кожи временно останавливает приток крови к капиллярам, что приводит к исчезновению покраснения.
Может ли эритема быть признаком какого-то заболевания?
Да, эритема может быть признаком различных заболеваний, в том числе аллергических реакций, инфекций или других патологических процессов в организме.
Как можно лечить эритему?
Лечение эритемы зависит от причины ее возникновения. В некоторых случаях может потребоваться лечение основного заболевания, вызвавшего покраснение кожи. Также могут применяться местные средства в виде кремов или мазей для снятия воспаления и уменьшения покраснения.