При развитии геморрагического васкулита иммунная система начинает нападать на мелкие сосуды организма – капилляры, венулы и артериолы. Это приводит к их уязвимости, образованию микротромбов в их просвете и нарушению кровообращения.
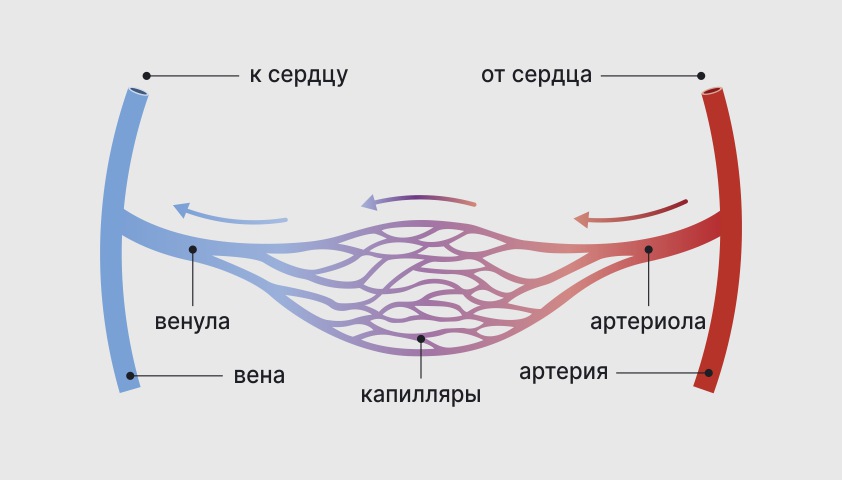
Артериолы – это мелкие сосуды, отходящие от артерий и ведущие к капиллярам. Венулы – небольшие сосуды, отводящие кровь из капилляров в вену
Одним из характерных признаков геморрагического васкулита являются мелкие кровоизлияния в коже, слизистых оболочках и внутренних органах.

При болезни Геноха на коже (чаще всего на ногах и ягодицах) наблюдаются небольшие красные пятна — множественные мелкоточечные кровоизлияния
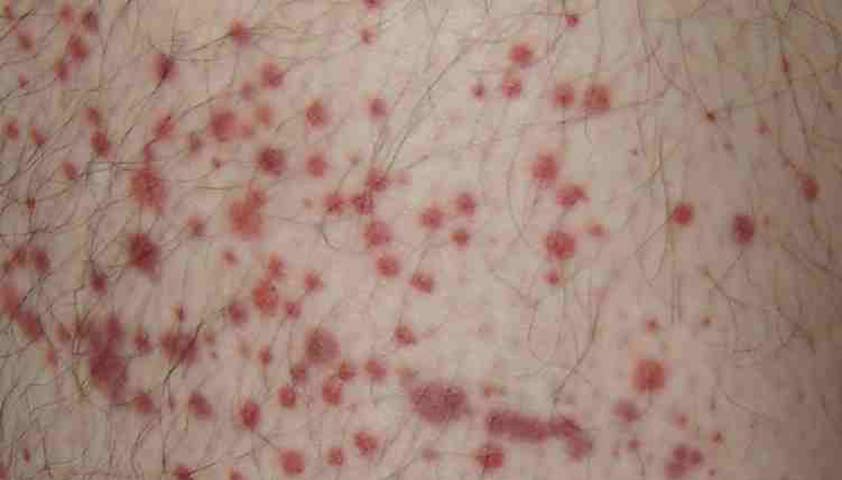
При болезни Геноха на коже (чаще всего на ногах и ягодицах) проявляются небольшие красные пятна — множественные мелкоточечные кровоизлияния. Автор: Hektor, CC BY-SA 3.0


У детей в возрасте от 4 до 8 лет геморрагический васкулит встречается чаще: в этой возрастной группе заболевание обнаруживается в 23-25 случаях на 100 тыс. человек. Среди взрослых заболеваемость намного ниже (13-14 случаев на 1 млн человек). Однако у взрослых болезнь Шёнлейна-Геноха обычно протекает гораздо тяжелее: в 50-80% случаев затрагиваются почечные сосуды, у 10-12% пациентов может развиться терминальная почечная недостаточность Терминальная почечная недостаточностьЖизнеугрожающее состояние, при котором почки прекращают функционировать. (у детей такие осложнения случаются всего лишь в 1% случаев).
Механизм развития геморрагического васкулита
Существует информация о том, что при воздействии неблагоприятных внешних условий (инфекции вирусами и бактериями, аллергические реакции) иммунная система активизируется и начинает производить защитные антитела класса А (IgA) и G (IgG) с целью уничтожения патогена.
В норме подобные антитела после некоторого времени разрушаются и выводятся из организма. Однако при геморрагическом васкулите иммуноглобулины формируют иммунные комплексы, которые скапливаются главным образом в стенке сосудов микроциркуляторного русла, что вызывает воспаление, а впоследствии – закупорку тромбами, некроз (омертвение) и разрыв.
Благодаря нарушению проницаемости сосудов, эритроциты выходят за пределы сосудов и попадают в окружающие ткани, что вызывает характерные клинические проявления. Система свёртывания крови становится более активной, что приводит к увеличению вязкости крови. Ишемия тканей и органов развивается, и при отсутствии лечения может привести к их некрозу – отмиранию.
Факторы, способствующие развитию геморрагического васкулита
Причины геморрагического васкулита пока не полностью изучены, но известны провоцирующие факторы, которые могут вызвать заболевание.
Основные факторы риска для развития геморрагического васкулита:
- Остроконтактные микробные и вирусные инфекции, включая туберкулез, гепатиты Б и С, инфекционный мононуклеоз;
- Паразитарные инфекции: токсокароз, амебиаз;
- Применение determiner_advanced лекарственных препаратов: антибиотики, ингибиторы ангиотензинпревращающего фермента, антагонисты рецепторов ангиотензина II, алкалоиды хинного дерева, витамин A, стрептокиназа, НПВС, хлорпромазин;
- Сахарный диабет, заболевания печени, аутоиммунные поражения суставов, воспалительные заболевания кишечника;
- Вакцинация от тифа, паратифа, кори, краснухи у лиц с генетическим антигеном HLA-DRB1*01;
- Пищевая аллергия;
- Травмы и переохлаждение;
- Долгое пребывание на солнце;
- Некоторые онкологические заболевания.
Геморрагический васкулит обычно возникает спустя 2–4 недели после заражения вирусом или бактерией и проявляется в 60-80% случаев.
Какие бывают типы геморрагического васкулита
Пока не существует общепринятой классификации болезни Шёнлейна–Геноха, но на практике выделяют несколько видов заболевания в зависимости от основного поражения, тяжести и стадии заболевания.
Основные клинические формы геморрагического васкулита:
- кожная – поражение только кожных сосудов;
- смешанная – с участием внутренних органов и суставов;
- почечная – с особенным воздействием на почки;
- суставная;
- абдоминальная.
Разновидности геморрагического васкулита по характеру течения:
- Караетарь острый— клинические признаки появляются стремительно, риск летального исхода от осложнений (кровотечения или тромбоза) возможен уже через несколько дней;
- Случай острый — заболевание развивается быстро, однако в большинстве случаев пациент выздоравливает или болезнь превращается в хроническую форму;
- Подострый вариант — прогрессирование заболевания занимает несколько месяцев или даже лет, с периодами обострений, сменяющимися ремиссиями;
- Хронический характер — болезнь протекает годами, с возможной продолжительной ремиссией в течение нескольких лет.
Градации тяжести геморрагического васкулита:
- легкой степени: у человека в целом хорошее самочувствие, кожные высыпания незначительны, температура тела нормальная или слегка повышенная, нет признаков поражения других органов и систем;
- средней степени: выраженный кожный синдром, повышение температуры тела выше 38 градусов Цельсия, головная боль, слабость, боли в животе, мышцах и суставах, отеки;
- тяжелой степени: обширные кожные высыпания, высокая температура тела, участки некроза тканей, сильные боли в животе, кишечные кровотечения, отеки, повышенное артериальное давление, признаки поражения центральной нервной системы.
В Международной классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра (МКБ-10) геморрагическому васкулиту присвоен код D69.0 – “Аллергическая пурпура”.
Признаки геморрагического васкулита
Одним из характерных признаков геморрагического васкулита, который проявляется у всех больных, является высыпание на коже, имеющее петехиальный или мелкопятнистый характер. Чаще всего оно появляется на ногах и ягодицах, но примерно в 30% случаев высыпания также наблюдаются на туловище и руках.
Заболевание начинается с появления слегка выступающих над поверхностью кожи эритематозных пятен, папул или уртикарных высыпаний, которые быстро прогрессируют в пурпуру (мелкопятнистые капиллярные кровоизлияния в кожу).
Диаметр высыпаний составляет от нескольких миллиметров до 2 сантиметров. Очаги появляются группами, и по мере продвижения болезни (в течение 1-2 недель) становятся синюшно-багровыми, затем бледнеют и через несколько дней приобретают желтовато-коричневый оттенок, после чего полностью исчезают с развитием гиперпигментации. Иногда высыпания могут сопровождаться зудом.
В тяжелых ситуациях происходит заболачивание пятен, на них появляются области некроза.
Второй по популярности симптом – отёк и болезненность в суставах – наблюдается у 70% людей. В основном болезнь влияет на крупные суставы – коленный, голеностопный, реже – лучезапястный и локтевой.
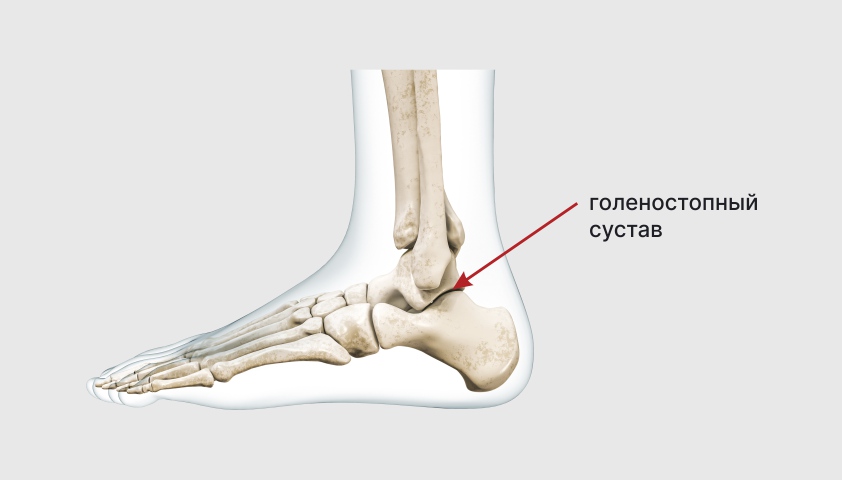
Голеностопный сустав
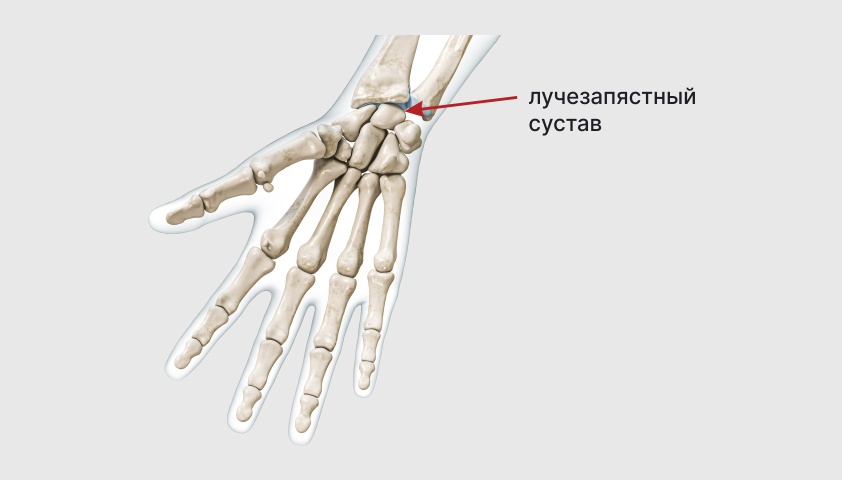
Лучезапястный сустав


У 50–60% пациентов с геморрагическим васкулитом также сталкиваются с болезненностью в области живота. Интенсивные приступы боли часто повторяются многократно в течение дня, затем, спустя несколько дней, проходят. Некоторые случаи также сопровождаются тошнотой и рвотой с примесями крови, нарушениями стула, меленой (темными, смольными каловыми массами), повышением температуры до 37–38 °C.
При внезапных болях в области живота, кровавой рвоте и мелене следует немедленно вызывать бригаду скорой помощи.
У 30–50% пациентов также появляется боль в области поясницы, отечность лица утром, а также голеней и лодыжек вечером. Моча может приобрести розоватый или красноватый оттенок из-за наличия крови. Все эти признаки свидетельствуют о поражении почек патологическим процессом.
Осложнения геморрагического васкулита
Чаще всего заболевание проходит незаметно. У некоторых пациентов, однако, возникают осложнения – появляется сыпь на коже, которая может прогрессировать до образования некротических участков.
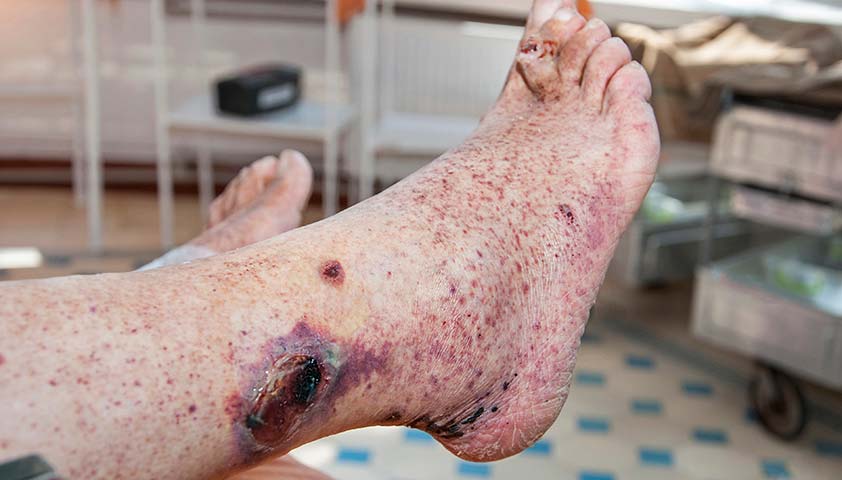
Нажмите, чтобы увидеть.
Некроз мягких тканей – одно из осложнений геморрагического васкулита – болезни Шёнлейна-Геноха
Другие возможные осложнения геморрагического васкулита:
- блокировка кишечника;
- воспаление поджелудочной железы — панкреатит;
- прокол (прободение) язвы желудка и кишечника;
- воспаление брюшины — перитонит;
- анемия от кровоизлияния — малокровие, вызванное острым или хроническим кровопотерей;
- тромбозы и инфаркты внутренних органов;
- подострый злокачественный гломерулонефрит — воспаление почечных клубочков.
К редким осложнениям болезни Шёнлейна — Геноха относятся легочные кровотечения, кровоизлияния в головной и спинной мозг.
К какому врачу обращаться при симптомах геморрагического васкулита
Диагностика и лечение геморрагического васкулита у взрослых проводится ревматологом и дерматовенерологом, а у детей — педиатром, детским ревматологом и дерматологом.
На приеме врач расспрашивает у пациента, когда появилась сыпь. Он интересуется, болел ли человек простудой или заразной болезнью, принимал ли антибиотики или жаропонижающие препараты, какие жалобы, помимо сыпи, еще присутствуют.
Затем специалист проводит осмотр – оценивает характер и местоположение высыпаний, осматривает суставы.
Для уточнения диагноза ревматолог может назначить пациенту лабораторные анализы.
Лабораторная диагностика
Общий анализ крови – основное исследование, которое позволяет оценить состояние здоровья пациента. При геморрагическом васкулите общий анализ крови может показать повышенный уровень лейкоцитов (включая эозинофилы), анемию, а также высокую СОЭ.
Проведение точных анализов на С-реактивный белок (СРБ) и иммуноглобулины (Ig) также способствует исключению или подтверждению заболевания Шёнлейна — Геноха. В случае верного диагноза оба эти показателя окажутся выше нормы.
У детей, страдающих от геморрагического васкулита, также может быть значительно повышен уровень антистрептолизина-O (АСЛО) — такое состояние указывает на недавно перенесенную стрептококковую инфекцию.
Коагулограмма — исследование свертывающей системы крови — поможет отличить геморрагический васкулит от других заболеваний крови. При болезни Шёнлейна — Геноха будет повышен уровень фибриногена, D-димера, а также укорочено АЧТВ.
При подозрении на геморрагический васкулит врач может назначить пациенту общий анализ мочи (ОАМ) и анализ кала на скрытую кровь. В моче будут обнаружены эритроциты (гематурия), повышенное содержание белка (протеинурия), а при почечной форме — цилиндры (цилиндрурия).
Инструментальная диагностика
Для проверки состояния органов-мишеней, которые чаще всего поражает болезнь, используют УЗИ почек и брюшной полости, гастроскопию (эндоскопическое обследование желудка), бронхоскопию.
Лечение геморрагического васкулита
В остром периоде болезни врач рекомендует пациенту соблюдать постельный режим и как можно меньше двигаться. Через 5–7 дней, после исчезновения сыпи на коже, режим может стать менее строгим.
Также важно исключить из рациона любые продукты, которые могут вызвать аллергию.
В случае поражения органов ЖКТ, следует придерживаться диеты №1: можно готовить блюда путем варки, запекания или парения, без добавления соли и острых специй. Питаться рекомендуется часто, 5–6 раз в день, избегая очень холодных и очень горячих продуктов.
Пациентам с пораженными почками следует придерживаться диеты №7. Ее особенность состоит в минимальном содержании белков (например, мяса, яиц, творога) и соли.
Независимо от формы болезни, пациентам с геморрагическим васкулитом назначают антиагреганты — лекарственные средства, улучшающие микроциркуляцию крови и предотвращающие образование тромбов.
При умеренно-тяжелом и тяжелом течении заболевания Шёнлейна-Геноха, врачи также рекомендуют принимать антикоагулянты – препараты, которые уменьшают свертываемость крови и предотвращают излишнее образование тромбов.
При продолжительном волнующем течении заболевания, некрозе на коже и сильной, невыносимой боли в животе, могут быть показаны глюкокортикоиды – противовоспалительные и противоаллергические препараты. При серьезных повреждениях почек также могут назначаться цитостатики.
Прогноз для геморрагического васкулита
В большинстве случаев прогноз для геморрагического васкулита благоприятный – более 90% пациентов выздоравливают в течение 2 лет после начала болезни. Однако около 40% людей сталкиваются с рецидивами заболевания.
Молниеносная форма заболевания может привести к смерти пациента в течение нескольких дней.
Профилактика геморрагического васкулита
Профилактика геморрагического васкулита не имеет специфических мер. Чтобы уменьшить вероятность заболевания, рекомендуется следовать следующим правилам:
- своевременно лечить бактериальные, вирусные, паразитарные инфекции;
- избегать контакта с аллергенами (если аллергия уже выявлена);
- принимать лекарства только по рекомендации врача;
- избегать переохлаждения;
- после перенесенной болезни Шёнлейна — Геноха регулярно наблюдаться у врача-ревматолога в течение двух лет.
Источники
Этиология геморрагического васкулита
| Причины | Описание |
|---|---|
| Инфекции | Инфекции, вызванные различными патогенами, могут стать провоцирующим фактором для возникновения геморрагического васкулита. К таким инфекциям относятся вирусы, бактерии, грибы. |
| Аллергены | Реакция на аллергены, такие как пищевые продукты, лекарства, пыльца, может вызвать воспаление сосудов и развитие геморрагического васкулита. |
| Генетическая предрасположенность | Наследственность также играет важную роль в возникновении этого заболевания. Дети, у которых есть родственники с геморрагическим васкулитом, имеют повышенный риск заболевания. |
Таким образом, этиология геморрагического васкулита у детей представляет собой сложное взаимодействие между наследственными факторами, воздействием инфекций и аллергических реакций на окружающую среду. Понимание этих причин является ключевым для разработки эффективных методов диагностики и лечения данного заболевания.
Диагностика геморрагического васкулита у детей
При диагностике геморрагического васкулита у детей врачи обращают внимание на широкий спектр симптомов, таких как высыпания на коже, боли в суставах, животные боли и другие проявления заболевания. Кроме того, проводятся лабораторные и инструментальные исследования для уточнения диагноза и определения степени тяжести состояния ребенка.
Современные методы диагностики геморрагического васкулита у детей включают в себя исследование биохимических показателей крови, анализ мочи, УЗИ-исследования и биопсию пораженных тканей. Важно также учитывать историю заболевания ребенка и наличие сопутствующих заболеваний для правильной постановки диагноза и назначения адекватного лечения.
Современные методы терапии геморрагического васкулита
В данном разделе мы рассмотрим актуальные подходы к лечению геморрагического васкулита, характеризующегося воспалением и повреждением кровеносных сосудов. Важно отметить, что эффективное лечение этого заболевания играет решающую роль в предотвращении серьезных осложнений и снижении риска рецидивов.
Кортикостероиды являются основным средством в лечении геморрагического васкулита, так как способствуют снижению воспаления и подавлению иммунной реакции. Этот класс препаратов эффективно уменьшает симптомы заболевания и помогает предотвратить ухудшение состояния пациента.
Иммунодепрессанты также часто применяются в лечении геморрагического васкулита с целью подавления иммунной системы и уменьшения воспалительной реакции. Эти препараты могут быть назначены как монотерапия или в комбинации с кортикостероидами в случаях тяжелого течения заболевания.
Дополнительно к основным методам лечения, врачи могут применять плазмаферез – процедуру, направленную на очищение крови от антител и других веществ, способствующих развитию воспаления. Этот метод может быть эффективным в случаях, когда стандартные лекарственные препараты не приносят должного эффекта.
Реабилитация после геморрагического васкулита
| Ключевые аспекты реабилитации: | Описание: |
|---|---|
| Физическая реабилитация | Включает в себя комплекс упражнений, физиотерапию и массаж для восстановления мышечного тонуса и гибкости. Это помогает вернуть ребенка к обычной жизни и активным занятиям. |
| Психологическая поддержка | Дети, перенесшие геморрагический васкулит, могут испытывать стресс, тревогу и депрессию. Психологическая помощь и поддержка специалистов необходимы для психоэмоционального восстановления. |
| Питание и режим дня | Специалисты разрабатывают индивидуальные рекомендации по питанию и режиму дня для укрепления иммунитета и восстановления организма. |
| Контроль состояния здоровья | Регулярные визиты к врачу помогут отслеживать динамику восстановления и предотвращать возможное рецидивирование заболевания. |
Видео по теме:
Вопрос-ответ:
Чем вызван геморрагический васкулит?
Геморрагический васкулит вызван аномальной реакцией иммунной системы, которая начинает атаковать мелкие сосуды собственного организма — капилляры, венулы и артериолы.
Какие изменения происходят в сосудах при геморрагическом васкулите?
При геморрагическом васкулите сосуды становятся хрупкими, в их просвете появляются микротромбы, и циркуляция крови нарушается.
Какие симптомы можно наблюдать у пациентов с геморрагическим васкулитом?
У пациентов с геморрагическим васкулитом могут наблюдаться ссади на коже, суставные боли, кровотечения из носа и десен, а также синяки.
Каковы возможные методы лечения геморрагического васкулита?
Лечение геморрагического васкулита включает применение глюкокортикостероидов, иммуносупрессивных препаратов, а также противовоспалительных средств для снижения воспаления и улучшения состояния сосудов.
Каков прогноз для пациентов с геморрагическим васкулитом?
Прогноз для пациентов с геморрагическим васкулитом зависит от тяжести заболевания и своевременности начала лечения. При своевременном и правильном лечении большинство пациентов могут достичь ремиссии и жить полноценной жизнью.
Чем обусловлено возникновение геморрагического васкулита?
Геморрагический васкулит обусловлен атакой иммунной системы на мелкие сосуды организма, что делает их хрупкими и приводит к образованию микротромбов.
Какие сосуды организма подвержены атаке иммунной системы при геморрагическом васкулите?
При геморрагическом васкулите иммунная система атакует капилляры, венулы и артериолы, делая их хрупкими и препятствуя нормальной циркуляции крови.