Любой, кто хоть раз испытывал порез или травму, видел, как кровь через определённое время начинает загустевать и перестаёт вытекать из раны — образуется корка. Этот процесс называется свёртыванием крови, или коагуляцией.
Процесс коагуляции начинается с тромбоцитов — кровяных пластинок, которые производятся в костном мозге. Основная функция тромбоцитов — проверка стенок сосудов и обнаружение потенциальных повреждений. Для этого тромбоциты имеют рецепторы, которые реагируют на коллаген — белок, который образует основу стенок сосудов. При повреждении сосудистой стенки коллаген становится доступным для тромбоцитов.
Прикоснувшись к коллагену, рецепторы тромбоцитов начинают его захватывать. В итоге тромбоцит присоединяется к месту повреждения, активируя специальные вещества, находящиеся внутри него, – так называемые факторы свертывания крови. Первый из них – фактор фон Виллебранда. Это гликопротеин, который помогает другим тромбоцитам удерживаться за коллагеном, освободившимся из стенки поврежденного сосуда. Благодаря фактору фон Виллебранда тромбоциты слипаются и образуют «пробку» на стенке сосуда – тромб, который не дает крови вытекать из русла.
Также плазменные факторы свертывания крови принимают участие в этом процессе – как следует из их названия, они находятся в плазме крови. Один из них, фибриноген, под воздействием специального фермента тромбина превращается в фибрин.
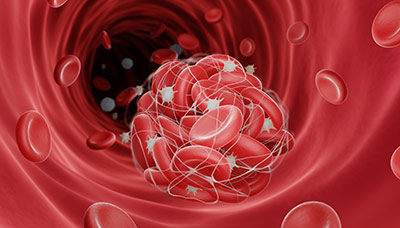
Тромб — это сгусток крови, образованный из тромбоцитов и эритроцитов, соединенных фибриновой сетью
Фибрин по своей структуре напоминает длинные волокна. Они сплетаются в сеть, проникают в тромб и надежно стягивают его, чтобы он не растворился.
При восстановлении сосуда нити фибрина растворяются и утекают с кровотоком. Тромб, который они удерживали, разрушается, и просвет сосуда нормализуется.
Факторы, влияющие на свертывание
Ответственность за свертываемость крови несут биологически активные вещества — факторы свертывания крови. Часть из них содержится в тромбоцитах, другая часть находится в плазме крови.
Тромбоцитарные компоненты. Реальное количество пока остается неизвестным. В учебниках по медицине обычно упоминают около 11–12 тромбоцитарных компонентов, которые участвуют в различных процессах: помогают тромбоцитам склеиваться и образовывать тромб, участвуют в создании нитей фибрина и препятствуют их преждевременному разрушению до заживления стенки сосуда.
Плазменные компоненты. Всего их 13:
- компонент I (фибриноген) участвует в формировании фибрина, нити которого сворачивают тромб;
- компонент II (протромбин) является предшественником тромбина – ключевого элемента образования кровяного сгустка;
- компонент III (тканевой тромбопластин) взаимодействует с плазменными компонентами, активируя систему свертывания крови;
- компонент IV (ионы кальция) ускоряет свертывание крови;
- компонент V (проакцелерин) – неактивный участник образования тромба;
- компонент VI (акселерин) – активная форма компонента V;
- компонент VII (проконвертин) активирует компоненты свертывания IX и X с помощью витамина K;
- компонент VIII (антигемофильный глобулин A) активирует компонент IX;
- компонент IX (антигемофильный глобулин В, компонент Кристмаса) способствует образованию кровяного сгустка;
- компонент X (компонент Стюарта – Прауэра) участвует в формировании кровяного сгустка;
- компонент XI (плазменный предшественник тромбопластина) помогает тромбоцитам склеиваться между собой;
- компонент XII (компонент Хагемана) активирует компонент XI;
- компонент XIII (фибриназа) отвечает за образование плотного кровяного сгустка.
Отсутствие одного или нескольких факторов может привести к возникновению коагулопатии – патологии, характеризующейся нарушением свертываемости крови.
Коагулопатия – нарушение свертываемости крови
Коагулопатия – это нарушение функционирования свертывающей системы крови, сопровождающееся частыми кровотечениями или, наоборот, неконтролируемым тромбообразованием.
Факторы, способствующие развитию коагулопатии:
- Генетическая предрасположенность означает наличие врожденного дефицита факторов свертывания крови;
- Гипокальциемия представляет собой пониженную концентрацию кальция в плазме крови;
- Недостаток витамина К;
- Гемодилюция – увеличенное содержание воды в крови, возникающее при острых кровопотерях или хирургических вмешательствах;
- Острый лейкоз – опухолевое поражение кроветворной системы;
- Бактериальные и вирусные инфекции, включая COVID-19;
- Неправильная дозировка лекарств, способных ускорить или замедлить процесс свертывания крови.
Гиперкоагуляция
Под гиперкоагуляцией понимается состояние, при котором кровь сгущается слишком быстро, что приводит к неконтролируемому образованию тромбов в кровеносных сосудах.
Основные признаки гиперкоагуляции:
- бесплодность;
- история тромбозов с соответствующими признаками;
- сосудистые звездочки, уплотнения (консистенции) на ногах;
- отечность конечностей;
- одышка (при тромбозах ветвей легочной артерии).
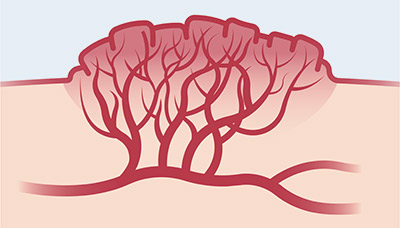
Один из признаков гиперкоагуляции – появление сосудистых звездочек
Иногда гиперкоагуляция не проявляется симптомами. В таких случаях ее можно выявить только с помощью лабораторных анализов.
Гипокоагуляция
Гипокоагуляция – это патология, при которой кровь свертывается слишком медленно или не свертывается вообще.
Основные симптомы гипокоагуляции:
- Появление непонятных синяков на коже;
- Избыточные менструации;
- Частые носовые кровотечения;
- Кровоточивость десен;
- Мелкие красные, пурпурные и фиолетовые пятна на коже;
- Кровь в кале;
- Признаки хронической анемии: головокружение, общая слабость.
Если возникают признаки, указывающие на нарушения в гипер- или гипокоагуляции, необходимо обратиться к врачу – терапевту или гематологу. Чтобы выявить причины нарушений системы свертывания крови, врач направит пациента на коагулограмму.
Коагулограмма – исследование системы свертывания крови
Коагулограмма, или гемостазиограмма, включает множество параметров. В каждой конкретной ситуации не все из них необходимы, поэтому врач решает, какие именно показатели следует определить у пациента.
Коагулограмму можно разделить на три группы, соответствующие этапам свертывания крови.
Индикаторы первого этапа свертывания крови
Первый этап свертывания крови – это сужение поврежденных сосудов для остановки кровотечения. Нарушения на этом этапе помогут выявить следующие показатели.
Показатели патологий первого этапа свертывания крови
Кроме этого, для эффективности свертывания крови на первом этапе отвечают факторы, такие как VIII, IX, X, XI, XII. Если есть подозрения на патологии, связанные с этими факторами, врач может порекомендовать включить эти показатели в состав коагулограммы.
Показатели второго этапа свертывания крови
Второй этап – формирование “пробки” из тромбоцитов на месте повреждения сосуда. Оценить нарушения свертываемости крови на этом этапе помогут следующие показатели:
Показатели патологий свертывания крови второго этапа
26–46 лет – 69,0–143,0
Старше 46 лет – 67,0–149,0
При изучении второго этапа конгломерации может быть проведена оценка эффективности функционирования факторов II, V и VII.
Индикаторы третьего этапа свертывания крови
Третий этап – это сращивание эластичной фибриновой сети, которая сжимает и укрепляет тромб.
Показатели патологий третьего этапа свертывания крови
Норма для детей старше 1 месяца и взрослых – 1,8–4,0 г/л
Норма для беременных:
срок 1–12 недель – 1,8–4,0 г/л
срок 12–23 недель – 2,0–4,8 г/л
срок от 23 недель – 2,0–5,6 г/л
Норма для женщин – до 7,95 мг/дл
Норма для беременных:
срок до 5 недель – 3,5–12,0
срок 6–11 недель – 3,5–15,0
срок 12–21 неделя – 6,11–17,0
срок свыше 22 недель – 7,91–21,0
В составе коагулограммы также могут быть показатели, отражающие функционирование антитромботической системы, которая также известна как фибринолитическая.
Характеристики фибринолитической системы
Фибринолитическая система отвечает за растворение тромба и восстановление проходимости сосуда. Если в системе возникают нарушения, то тромб остается внутри сосуда, нарушая кровообращение, и может расщепляться (разлагаться на отдельные фрагменты), увеличивая риск тромбоэмболии.
Основные показатели функционирования фибринолитической системы
Норма для беременных:
срок 0–12 недель — до 230 нг/мл
срок 13–21 недель — до 323 нг/мл
срок 22–28 недель — до 468 нг/мл
срок 29–34 недель — до 528 нг/мл
срок 35–42 недель — до 641 нг/мл
Норма для женщин — 54,7–123,7%
Исследования, включенные в базовую коагулограмму
Обычно базовая коагулограмма включает в себя стандартный набор показателей. Их отклонение от нормы может послужить причиной для проведения дополнительных исследований.
Активированное частичное тромбопластиновое время (АЧТВ)
Активированное частичное тромбопластиновое время (АЧТВ) – это время, за которое образуется тромб в крови при добавлении реагентов.
Потенциальные причины увеличения АЧТВ:
- Аутентичный текст говорит о гемофилии типа А и В, что представляет собой нарушение сгустительной способности крови;
- Лейкоз – это злокачественное заболевание, затрагивающее кровь;
- Патологии печени и почек также описываются;
- Мальабсорбция – это состояние, при котором питательные вещества плохо усваиваются тонким кишечником.
А также, увеличение АЧТВ может быть обнаружено при приеме антикоагулянтов и фибринолитиков – лекарств, разрушающих уже образовавшиеся тромбы и препятствующих их образованию.
Возможные причины снижения АЧТВ:
- Онкологические заболевания;
- Острая кровопотеря;
- Беременность.
Международное нормализованное отношение (МНО)
Индекс международной нормализации (ИМН) — это показатель, который позволяет контролировать эффективность лечения антикоагулянтами непосредственного действия (лекарства витамина К). ИМН является производным показателем протромбинового времени (ПТВ) — времени в секундах, за которое образуется тромб.
Также вместе с ИМН определяют другой производный показатель: протромбиновый индекс (ПТИ) — отношение между временем свёртывания контрольной плазмы («здоровой») и образца пациента. Измеряется в процентах. В комплексе с другими исследованиями помогает оценить риски кровотечений и тромбозов.
Повышенные значения ИМН свидетельствуют о склонности к увеличенной кровоточивости.
Потенциальные причины увеличения ИМН:
- проблемы с печенью и желчными протоками;
- заболевания сердечно-сосудистой системы;
- приём антикоагулянтов — антагонистов витамина К.
Если уровень МНО снижен, то у пациента возрастает риск образования тромбов.
Потенциальные причины снижения МНО:
- тяжелые травмы и ожоги;
- склонность к тромбозам и тромбоэмболиям;
- полицитемия – избыточное производство эритроцитов костным мозгом;
- третий триместр беременности.
Время свертывания крови
Время свертывания крови указывает, за какой период происходит образование фибрина – волокнистой основы тромба. Обычно этот тест проводится у женщин с патологией беременности, а также при приеме антикоагулянтов.
Возможные причины и состояния, которые сопровождаются увеличением времени свертывания крови:
- Гипофибриногенемия – это уменьшение уровня фибриногена или его полное отсутствие;
- Развитая стадия ДВС-синдрома – это образование большого количества микротромбов в сосудах, которые мешают нормальному кровообращению;
- Аутоиммунные заболевания;
- Хронические заболевания печени;
- Гипербилирубинемия – это увеличенное содержание билирубина в крови;
- Уремия – это острый или хронический синдром автоинтоксикации, который может развиться из-за почечной недостаточности.
Возможные причины и состояния, сопровождающиеся сокращением тромбинового времени:
- Применение антикоагулянтов прямого действия;
- Гиперфибриногенемия – повышенное содержание фибриногена в крови;
- Начальная фаза ДВС-синдрома.
Фибриноген
Фибриноген — это растворимый белок плазмы, который образуется в печени и активно участвует в процессе свертывания крови, образуя нерастворимый фибрин.
Потенциальные причины и состояния, которые могут привести к увеличению уровня фибриногена:
- ожоги;
- травмы тканей;
- послеоперационный период;
- острые инфекции;
- эклампсия — тяжелое осложнение беременности, характеризующееся судорогами и критически высоким артериальным давлением;
- патологии почек, печени;
- инфаркт миокарда;
- аутоиммунные заболевания.
Потенциальные причины и состояния, для которых характерно снижение уровня фибриногена:
- некоторые наследственные заболевания;
- сепсис— системное бактериальное заражение («инфекция крови»);
- поражения печени;
- недостаточное количество красных клеток в крови;
- гемофилия А и В типа;
- онкологические заболевания крови.
Также сниженный уровень фибриногена часто наблюдается при осложнениях после переливания крови.
Исследования, включенные в расширенную коагулограмму
Помимо основных показателей, в расширенную коагулограмму входят исследования, которые позволяют подробнее изучить процесс свертывания крови и выявить возможные проблемы.
Плазминоген
Плазминоген— это белок, входящий в состав фибринолитической системы. Он превращается в плазмин под воздействием ферментов и участвует в разрушении тромбов.
Причины и состояния, при которых повышается уровень плазминогена:
- острые инфекции, травмы;
- инфаркт миокарда;
- хирургические вмешательства;
- беременность.
Возможные причины и состояния, сопровождающиеся снижением активности плазминогена:
- заболевания печени;
- развёрнутая стадия ДВС-синдрома;
- длительный приём препаратов-тромболитиков, растворяющих тромбы.
Антитромбин III
Антитромбин III — белок, который контролирует свертывание крови и поддерживает баланс между свертывающей и противосвертывающей системами. Избыток этого белка увеличивает риск кровотечений, а его недостаток повышает вероятность избыточного образования тромбов.
Состояния, сопровождающие дефицит антитромбина III:
- глубокая венозная тромбоз;
- тромбоэмболия легочной артерии (ТЭЛА);
- синдром диссеминированного внутрисосудистого свертывания (ДВС);
- патологии печени и сердечно-сосудистой системы;
- воспалительные заболевания кишечника;
- генетический дефицит антитромбина III;
- послеоперационный период;
- продолжительное применение гепарина;
- использование больших доз оральных контрацептивов;
- третий триместр беременности.
Состояния, при которых повышается уровень антитромбина III:
- холестаз – нарушение образования, выделения и оттока желчи;
- острый вирусный гепатит;
- панкреатит – воспаление поджелудочной железы;
- после трансплантации почки;
- длительное употребление непрямых антикоагулянтов;
- дефицит витамина К;
- менструация.
D-димер
D-димеры – это белковые структуры, один из главных показателей образования тромбов.
Патологические состояния, при которых уровень D-димеров повышается:
- ДВС-синдром,
- глубоковенный тромбоз,
- легочная эмболия,
- ишемический инсульт,
- инфаркт миокарда,
- инфекционные заболевания,
- поражения сердца, печени и почек,
- некоторые виды онкологических заболеваний,
- заражение COVID-19 и постковидный синдром.
Также уровень D-димеров может быть повышен у людей старше 60 лет, у пациентов после операции, среди курильщиков и у беременных женщин.
Показания для проведения анализа свертываемости крови
Пациентов, которые готовятся к хирургическому вмешательству, обязательно направляют на коагулограмму. Она необходима для оценки способности крови сворачиваться правильно, чтобы избежать излишнего кровотечения во время операции и после нее, а также для предотвращения тромбозов. Кроме того, беременным женщинам также назначается коагулограмма как обязательное исследование. Это важно для проверки процесса беременности и назначения своевременного лечения, чтобы избежать проблем с кровеносным обеспечением плаценты, тромбозов и значительного кровотечения во время родов.
Другие случаи, когда необходимо провести коагулограмму:
- Проведение обследования у пациентов с частыми проявлениями носовых кровотечений, кровоточивостью десен, наличием крови в кале, кровоизлияниями под кожу;
- Исследование женщин, сталкивающихся с продолжительными и обильными менструациями;
- Диагностика пациентов с предыдущими случаями тромбозов или подозрением на наличие артериального или венозного тромбоза;
- Выявленная наследственная предрасположенность к нарушениям функционирования системы свертывания крови или подозрение на нее;
- Патологии печени;
- Применение лекарств, влияющих на активность системы свертывания крови;
- Оценка эффективности терапии коагулопатий.
К какому специалисту обращаться по результатам коагулограммы
Для узнания результатов коагулограммы требуется явиться на консультацию к терапевту, кардиологу, гемостазиологу (специалисту по выявлению и лечению нарушений свертываемости и антисвертывающей системы крови) или гематологу (врачу, специализирующемуся на диагностике и лечении заболеваний крови и органов кроветворения: костного мозга, селезенки, лимфатических узлов).
Рекомендации к подготовке к исследованию
Взятие крови выполняется утром, натощак. Лучшее время – с 8 до 11 часов утра. За сутки перед анализом следует воздержаться от употребления алкоголя и интенсивных физических нагрузок. За 8 часов до проведения теста можно легко пообедать нежирной пищей.
За 1–2 часа до анализа желательно воздержаться от курения, избегать стрессов и физической нагрузки (бег, быстрое поднятие по лестнице). За 15 минут до взятия крови полезно немного посидеть в лаборатории, отдохнуть, успокоиться.
Факторы, влияющие на результат анализа
Использование определенных продуктов (в основном жирной пищи), алкоголя, никотина и некоторых лекарств (таких как оральные контрацептивы, гепарин, непрямые антикоагулянты) может повлиять на результат исследования. Перед прохождением исследования необходима консультация с лечащим врачом.
Противопоказания
Абсолютных противопоказаний к проведению коагулограммы нет.
Не рекомендуется сдавать кровь сразу после физиотерапевтических процедур, инструментального обследования, рентгенологического или ультразвукового исследования, массажа.
Наилучшее время для прохождения анализа крови до начала приема лекарственных препаратов или через 10-14 дней после их отмены.
Сроки готовности результата
Обычно результат коагулограммы готов через 1 день после взятия биоматериала.
Коагулограмма при беременности
Во время беременности происходят изменения в работе свёртывающей системы крови: организм женщины перестраивается под воздействием гормонов, формируется новое кровообращение между плацентой и маткой, готовится к потере крови во время родов. Этот процесс естественный, но требует внимания врачей. Поэтому будущие мамы сдают коагулограмму дважды: при первом посещении и перед родами.
Некоторым категориям беременных женщин рекомендуется чаще сдавать коагулограмму по назначению врача. Специалист определяет частоту проведения анализа и может рекомендовать как полное исследование, так и определение отдельных показателей коагулограммы.
Поводы для учащенного проведения коагулограммы во время беременности:
- недостаток группы крови в резус-конфликтной беременности;
- беременность с несколькими плодами;
- проблемы с плацентой;
- несколько преждевременных выкидышей;
- присутствие расширения вен;
- история тромбозов в прошлом;
- расстройства работы печени;
- аномалии в сердечно-сосудистой системе;
- повышенное давление крови;
- гестоз, подтвержденный поздний токсикоз;
- проблемы с свёртыванием крови.
Если результаты коагулограммы отклоняются от стандартов, это не повод для беспокойства, а сигнал для проведения дополнительных обследований.
Для выяснения причин отклонения коагулограммы от нормы и предотвращения осложнений во время беременности врач может назначить женщине дополнительные анализы – биохимическое исследование крови, общий анализ мочи. Также могут потребоваться консультации кардиолога, терапевта, гематолога.
Также можно назначить дополнительные обследования для исключения или подтверждения наследственных патологий гемостаза.
Анализ свертываемости крови при COVID-19
Научно доказано, что новая вирусная инфекция COVID-19 вызывает нарушения свертываемости крови. Вирусные частицы повреждают стенки кровеносных сосудов, что организм интерпретирует как потенциальную угрозу кровотечения, и начинает процесс образования сгустков крови.
У пациентов с COVID-19 и после выздоровления от инфекции риск тромбообразования значительно увеличивается, что может привести к серьезным осложнениям, таким как инфаркт, инсульт, эмболия легочной артерии. Если до заражения COVID-19 у пациентов уже были хронические сердечно-сосудистые заболевания, то риск развития осложнений становится еще выше.
Своевременное обнаружение нарушений системы свертывания крови после прохождения COVID-19 и начало лечения помогает коагулограмма.
Дополнительные методы исследования
В зависимости от результатов коагулограммы врач может направить пациента на дополнительные обследования, чтобы выяснить причины патологии.
Исследование времени свертывания – это основной тест, который позволяет понять, функционирует ли система свертывания крови нормально.
Тромбоэластограмма предоставляет информацию о скорости образования кровяного сгустка – тромба, его размере, упругости и времени растворения. Анализ помогает выявить причины кровотечений или наоборот, склонность к тромбообразованию.
При подозрении на АФС (антифосфолипидный синдром) — аутоиммунное заболевание, характеризующееся образованием тромбов в сосудах, проводятся исследования на наличие антител к бета-2-гликопротеину и кардиолипину, а также тест на волчаночный антикоагулянт.
Кроме того, пациентам обычно назначают общий анализ крови и мочи, а также биохимическое исследование крови, позволяющее получить подробное представление о состоянии здоровья.
Для выявления тромбозов могут провести УЗИ артерий и вен или ангиографию — рентгенологическое исследование сосудов. При кровотечениях назначают УЗИ органов брюшной полости, гастроскопию, колоноскопию, бронхоскопию.
Протеин С является одним из белков, регулирующих свертывание крови. Определение уровня протеина C в крови применяется при диагностике тромбозов глубоких вен и тромбоэмболии легочной артерии.
Парус-тест разработан для выявления нарушений в механизмах свёртывания крови, которые регулируются протеином С и приводят к образованию тромбов в сосудах.
Исследования агрегации тромбоцитов предоставляют важные данные об активности этих кровяных клеток и их способности образовывать тромбы для остановки кровотечений.
Комплексные генетические тесты позволяют оценить работу системы свёртывания крови и выявить наследственный риск сердечно-сосудистых заболеваний.
Источники
- Исследование системы крови в клинической практике, под ред. Г.И. Козинца и В.А. Макарова. М., 1997.
- Hemostasis and Thrombosis. Basic Principles and Clinical Practice, Fourth Edition. Robert W. Colman, Jack Hirsh, Victor J. Marder, Alexander W. Clowes, и James N. George, ред. Philadelphia, PA: Lippincott Williams & Wilkins, 2001,
- Пантелеев М.А., Васильев С.А., Синауридзе Е.И., Воробьёв А.И., Атауллаханов Ф.И. Практическая коагулология, под ред. А.И. Воробьёва. М., 2011. ISBN 978-5-98811-165-8.
Диагностика наследственных нарушений свертывания крови
В данной части статьи мы обсудим важность диагностики наследственных нарушений свертывания крови. Эти нарушения могут быть унаследованы от родителей и могут привести к серьезным последствиям для здоровья пациента. Вовремя проведенная диагностика позволяет выявить проблему и принять необходимые меры для предотвращения осложнений.
Для диагностики наследственных нарушений свертывания крови часто используются различные методы лабораторной диагностики. Это могут быть генетические тесты, анализы функции тромбоцитов, определение активности факторов свертывания и другие исследования. Полученные данные помогают специалисту выявить наличие и характер нарушений, что необходимо для выбора подходящего лечения.
Помимо лабораторных исследований, для диагностики наследственных нарушений свертывания крови может потребоваться исследование молекулярной структуры генов, ответственных за свертывание крови. Это позволяет выявить конкретные генетические дефекты, которые могут быть переданы от одного поколения к другому.
Обнаружение наследственных нарушений свертывания крови позволяет специалистам разработать индивидуальную стратегию лечения для каждого пациента. Основной целью лечения является предотвращение возможных осложнений, таких как тромбозы, кровотечения и другие нежелательные последствия нарушений свертывания крови.
Диагностика наследственных нарушений свертывания крови
Важно уметь определять генетические изменения, которые могут привести к нарушениям процесса свертывания крови. Для этого необходимо провести специальные диагностические процедуры и исследования.
| Метод диагностики | Описание |
|---|---|
| Генетический анализ | Позволяет выявить конкретные гены, ответственные за наследственные коагулопатии. Это позволяет определить риск развития заболеваний и выбрать эффективное лечение. |
| Анализ фенотипа | Позволяет выявить наличие или отсутствие определенных белков и факторов свертывания крови, что может указывать на возможное наличие генетических нарушений. |
| Иммуногематологические тесты | Позволяют определить антигены и антитела, которые могут быть связаны с наследственными нарушениями свертывания крови. |
Использование современных методов диагностики наследственных нарушений свертывания крови позволяет своевременно выявить потенциальные проблемы и принять необходимые меры для предотвращения развития серьезных заболеваний. Комплексный подход к диагностике позволяет получить точные данные для оценки состояния здоровья пациента и определения наиболее эффективного плана лечения.
Роль коагулограммы в онкологии
Когда речь заходит об онкологии, многие люди сразу же ассоциируют эту болезнь с опухолями и химиотерапией. Однако, неточно думать, что рак ограничивается только этими аспектами. Важную роль в онкологии играют также показатели, связанные со свертыванием крови, которые отражаются в коагулограмме.
Коагулограмма представляет собой набор показателей, которые отражают работу системы свертывания крови. У пациентов с онкологическими заболеваниями часто наблюдаются изменения в этой системе, что может быть связано как с самим раком, так и с его лечением. Поэтому изучение коагулограммы играет важную роль в диагностике и мониторинге пациентов с онкологическими заболеваниями.
Нарушения в коагуляционной системе могут привести к развитию тромбоэмболических осложнений у пациентов с раком. Поэтому важно регулярно контролировать показатели коагулограммы у онкологических пациентов, чтобы своевременно выявить и предотвратить возможные осложнения.
Коагуляционные нарушения у детей
Симптомы коагуляционных нарушений у детей могут быть разнообразны: от повышенной склонности к синякам и кровотечениям до учащенных случаев носовых кровотечений и кровохаркания. Диагностика подобных проблем требует комплексного подхода, включая анализ коагулограммы и обследование истории болезни и наследственности.
Лечение коагуляционных нарушений у детей должно проводиться под строгим наблюдением врачей и включать как фармакологическую терапию, так и рекомендации по изменению образа жизни. В некоторых случаях может потребоваться хирургическое вмешательство для восстановления нормальной работы системы свертывания крови.
Важно помнить, что раннее выявление и компетентное лечение коагуляционных нарушений у детей способствует улучшению прогноза и качества жизни маленьких пациентов. Необходимо обращаться за медицинской помощью при первых признаках возможных проблем со свертываемостью крови у детей, чтобы обеспечить им своевременное и эффективное лечение.
Видео по теме:
Вопрос-ответ:
Почему кровь начинает сворачиваться после травмы или царапины?
Свёртывание крови начинается в ответ на повреждение сосудов, чтобы предотвратить потерю крови и обеспечить заживление раны. Когда тромбоциты и факторы свёртывания крови приходят в контакт с поврежденным сосудом, происходит цепочка реакций, приводящая к образованию сгустка — тромба.
Что происходит на молекулярном уровне в процессе свёртывания крови?
В процессе свёртывания крови происходит активация факторов свёртывания, образование тромбина, превращение фибриногена в фибрин, который образует сгусток крови.
Какие факторы могут повлиять на процесс свертывания крови?
Различные факторы, такие как наличие нарушений свертываемости крови (гемофилия, тромбоцитопения), прием антикоагулянтов, нарушения функции печени или тромбоцитов, могут повлиять на процесс свертывания крови.
Почему тромбозы и тромбоэмболии могут быть опасными для здоровья?
Тромбозы и тромбоэмболии могут быть опасными, так как образовавшийся сгусток может перекрыть сосуд и привести к нарушению кровоснабжения, что может привести к инфаркту, инсульту или другим серьезным осложнениям.
Можно ли как-то ускорить процесс свертывания крови при ранении?
Да, можно ускорить процесс свертывания крови при ранении, применяя прямое давление на рану, накладывая повязку, используя гемостатические препараты или бандажи. Однако необходимо помнить, что в некоторых случаях быстрое свертывание крови может быть недостаточным, и потребуется медицинская помощь.