Воспаление части височной кости, расположенной за ушной раковиной, называется мастоидитом. Этот участок кости имеет форму сосцевидного отростка.
Сосцевидный отросток содержит большие воздушные полости, которые участвуют в резонансе и рассеивании звуков, воспринимаемых человеком.
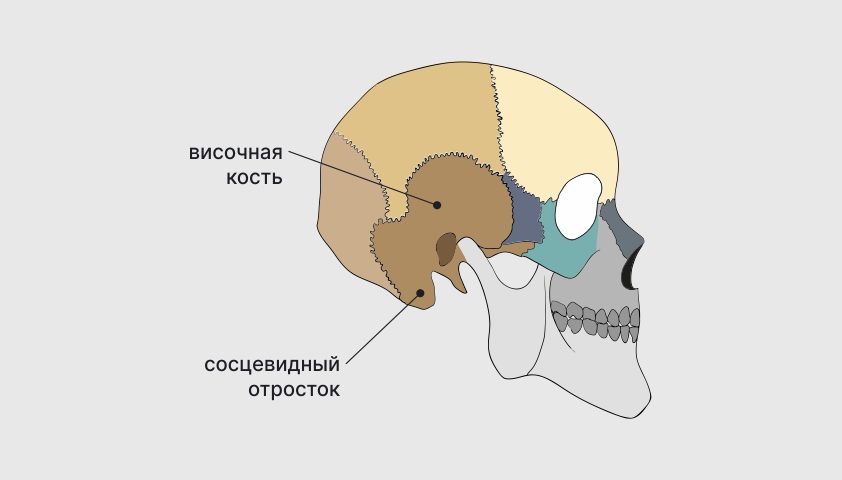
Сосцевидный отросток находится внизу височной кости, за ушной раковиной.
Ячейки сосцевидного отростка покрыты слизистой оболочкой и соединены с барабанной полостью среднего уха, поэтому инфекция при отите, воспалении слизистой оболочки слуховых проходов, может распространиться на кость. Мастоидит чаще возникает у детей от 1 до 7 лет (особенно у детей до 2 лет), поскольку они склонны к ушным инфекциям и часто страдают отитом.
Ранее мастоидит был распространенной причиной смерти детей. Перед появлением антибиотиков около 25% случаев среднего отита заканчивались развитием мастоидита с тяжелыми внутричерепными осложнениями. Сегодня благодаря антибиотикам, эффективному лечению ушных инфекций и современной хирургии мастоидит стал редким и в большинстве случаев успешно лечится.
У взрослых это заболевание встречается реже из-за уже сформированных и развитых костей черепа и более низкой предрасположенности к ушным инфекциям, чем у маленьких детей.
Разновидности мастоидита
Как и большинство воспалительных заболеваний, мастоидит может проявляться острым или хроническим типом. Первый характеризуется яркими симптомами воспаления, а второй – менее выраженными признаками, которые могут сохраняться длительное время. Временами возможны улучшения, однако затем состояние снова ухудшается.
Также мастоидит бывает первичным или вторичным. При первичном мастоидите возможны случаи связанные с непосредственной травмой сосцевидного отростка или прямым попаданием инфекции в кость. Также к первичному мастоидиту могут привести специфические инфекции (например, туберкулез) или синдром Лемьера – образование гнойных очагов в области головы и шеи с последующим распространением инфекции через кровь в другие органы.
Вторичный мастоидит – это последствие воспаления среднего уха (среднего отита).
Существует два основных этапа протекания мастоидита:
- Воспалительный этап продолжается в течение первых 10 дней с момента начала заболевания. Вследствие воспаления слизистой оболочки ячеек сосцевидного отростка они закрываются, нарушается их сообщение со средним ухом. В таком изолированном пространстве инфекция активно развивается, образуется гной;
- Пролиферативно-деструктивный этап начинается на 7-10-й день (у детей чаще раньше). Инфекционный процесс приводит к разрушению костных перегородок между ячейками сосцевидного отростка и образованию крупных полостей с гноем.
По причине возникновения мастоидита можно выделить три типа:
- примитивный — возникает в результате длительного прогрессирующего воспаления в мастоидной ячейке;
- имплантационный — развивается после операций на среднем ухе или мастоиде при проникновении инфекции;
- неврогенный — возникает из-за поражения соматических нервов, проходящих в области среднего уха.
Также существуют специфические виды, которые характеризуются особыми проявлениями и причинами развития:
- Орлеанский мастоидит проявляется гнойным процессом на шее с внешней стороны мышцы, что приводит к образованию абсцесса;
- Бецольдов мастоидит характеризуется распространением гноя на боковой поверхности шеи под мышцами с образованием абсцесса;
- Муре мастоидит сопровождается распространением гноя по шее в направлении позвоночника или грудной полости;
- Петрозит характеризуется распространением гноя во височную кость;
- Чителлиев мастоидит проявляется распространением гноя назад в сторону затылка;
- Зигоматицит характеризуется проникновением гноя в скуловой отросток височной кости.
Причины развития мастоидита
Начальный мастоидит возникает из-за повреждения сосцевидного отростка, например, при его переломе от удара. Поврежденные костные стены образуют множество мельчайших осколков. Возникает воспаление. Кровотечение в клетки сосцевидного отростка создает благоприятные условия для развития бактериальной инфекции, которая продолжает разрушать костные осколки и выжившие клетки.
Причиной наиболее распространенного вида мастоидита – вторичного – становится инфекция, которая вызывает средний отит. При длительном протекании отита отток гноя может нарушиться. Тогда возбудитель заболевания проникает в клетки сосцевидного отростка и провоцирует вторичный очаг воспаления.
Источником инфекции могут быть различные стрептококки, включая гемолитический, стафилококки и другие виды бактерий, которые способны вызвать гнойный отит. Некоторые из них, такие как пневмококк, отличаются особым склонением к поражению и разрушению костной ткани сосцевидного отростка.
Тем не менее, не во всех случаях гнойный отит переходит в мастоидит. Помимо инфекции, на развитие заболевания влияют и другие предрасполагающие факторы. У детей особенно значимы анатомические особенности и недостаточная иммунная защита.
Сосцевидный отросток полностью формируется только к 3-м годам жизни ребенка. У детей аудиальные проходы также еще не окончательно сформированы – они шире и прямее, чем у взрослых, что способствует легкому проникновению микробов на внутренние оболочки уха и их колонизации.
Следует также помнить, что иммунная система у детей находится в процессе формирования и не так хорошо защищает их от инфекций, из-за чего они более подвержены различным заболеваниям, таким как кишечные, респираторные и ушные инфекции.
Все эти аспекты делают детей наиболее уязвимыми для развития мастоидита. Однако у взрослых также может встречаться это заболевание. Наличие определенной структуры сосцевидного отростка может свидетельствовать о предрасположенности к нему.
У пневматического типа сосцевидного отростка он пористый, с большим количество ячеек, разделенных тонкой костной перегородкой. Инфекция может быстро распространяться в такой структуре, а при присоединении гнойного процесса ячейки разрушаются, образуя крупную гнойную полость.
Диплоитическое строение сосцевидного отростка, в свою очередь, характеризуется меньшим количеством полостей, что замедляет процесс распространения инфекции.
Наиболее безопасным вариантом структуры сосцевидного отростка является склерозированный. В нем практически нет клеток, а имеющиеся очень маленькие. Мастоидит в таком случае проявляется плавно и локализуется преимущественно в антруме – одной крупной ячейке, которая присутствует в сосцевидных отростках всех типов.
Признаки мастоидита
Поскольку мастоидит чаще всего возникает у маленьких детей в возрасте 1-2 лет, они не могут четко рассказать о симптомах и источнике неприятных ощущений. Родители таких детей отмечают, что ребенок становится капризным, раздражительным, апатичным. Также он может прикасаться к уху, не давая прикоснуться к нему, или не клонить голову в сторону, где наблюдается воспаление.
У лиц пожилого возраста и взрослых возникают пульсация и сильная боль в ухе, которая распространяется на виски, глаза, челюсть, зубы или затылок. Также возникает боль при прикосновении к ушной раковине и области за ней, шумы и нарушения слуха, головная боль и общее недомогание. Из-за воспаления температура тела поднимается до 38–39°C.
Мастоидит, как правило, развивается на фоне длительного гнойного среднего отита (3–4 недели), поэтому боль в ухе и недомогание могут быть недооценены.
Одним из ярких признаков мастоидита, который можно заметить во время осмотра головы, является появление покраснения, отека и воспаления кожи за больным ухом, разглаживание заушной складки и немногое оттопыривание ушной раковины в сторону.

Главные признаки мастоидита — покраснение за ухом, выпячивание ушной раковины и гноеродные выделения из слухового прохода
Мастоидит может развиваться медленно — в этом случае явные симптомы будут отсутствовать. Сделать точный диагноз сможет лишь врач после тщательного осмотра.
Главные признаки мастоидита:
- боль в ухе;
- боль в заушной области, отёк и покраснение кожи;
- изменение ушной раковины — она выпячивается в сторону;
- повышение температуры до 38–39 °С;
- ухудшение слуха, появление шумов;
- общая интоксикация: слабость, головная боль.
Последствия мастоидита
Поскольку выступающий отросток — это часть височной кости черепа, его воспаление и разрушение могут привести к тяжелым осложнениям. Например, абсцессу верхней челюсти или остеомиелиту (нагноению) височной кости. Кроме того, инфекция может распространиться во внутреннее ухо и вызвать его воспаление (лабиринтит). В некоторых случаях возможна частичная или полная потеря слуха.
Также осложнением может стать неврит (воспаление) лицевого нерва, который отвечает за мимику.
Если гной прорывается в полость черепа, вероятно развитие менингита или менингоэнцефалита — воспаления мозга и его оболочек. Эти заболевания очень опасны из-за тяжелого течения: они влияют на центральную нервную систему, проявляются нарушениями сознания, судорогами, параличом и могут привести к смерти.
При возникновении инфекции на кость черепа возможно развитие воспаления глазницы и глазного яблока — накопление гноя может вызвать сильную боль, нарушение зрения или даже потерю глаза.
В некоторых ситуациях, особенно при нарушениях иммунной системы, мастоидит может привести к сепсису — заражению крови, при котором возбудитель инфекции распространяется по всему организму.
Какому специалисту обратиться при подозрении на мастоидит
Диагностику мастоидита проводит врач-отоларинголог (ЛОР).
В первую очередь, специалист узнает о симптомах заболевания — о боли, ее местонахождении, наличии гнойных выделений из ушного прохода. Если у пациента ранее наблюдались признаки среднего отита (боль внутри уха, нарушения слуха, повышение температуры, слабость), врач поинтересуется их временем возникновения.
Далее специалист проведет осмотр ушной раковины и слухового прохода с применением специального прибора – отоскопа. Этот инструмент позволит проанализировать состояние внутренних оболочек уха и барабанной перепонки.
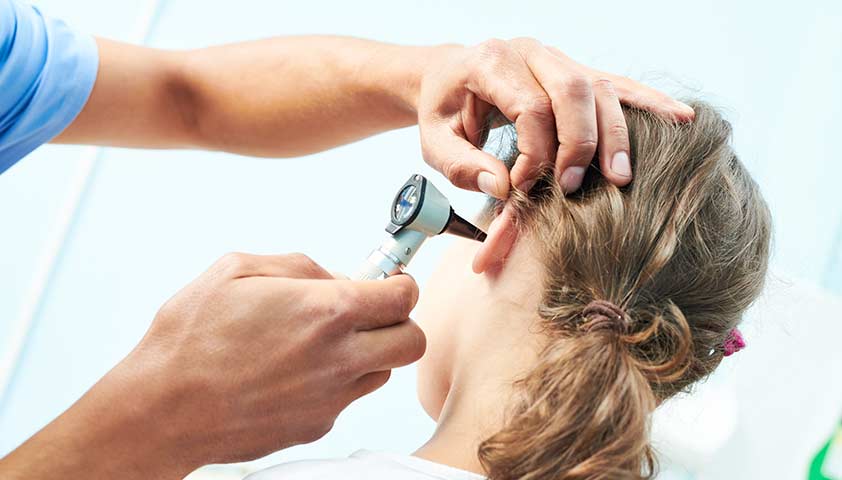
С помощью отоскопии врач имеет возможность оценить состояние наружного слухового прохода и осмотреть барабанную перепонку
При проведении отоскопии специалист может выявить значительное количество желтоватого или зеленоватого гноя, а также может обнаружить воспаление или перфорацию (разрыв) барабанной перепонки, нависание задне-верхней стенки слухового прохода.
При выявлении мастоидита, проверяя слух, обнаруживается нарушение слуха с отмеченным воспалением (тугоухость). При осмотре специалист также оценивает положение ушной раковины (она оттопыривается при мастоидите) и состояние заушной области. Там, в зависимости от стадии заболевания, возможен отек и покраснение.
Для определения степени распространения воспаления и исключения его перехода в область внутреннего уха врач может рекомендовать проверку вестибулярной функции. Нарушение координации движений, головокружения и потеря равновесия могут указывать на развитие лабиринтита.
Проведение лабораторных исследований
Для выявления общего состояния и подтверждения воспалительного процесса врач может назначить общий анализ мочи и клинический анализ крови с маркерами воспаления – скоростью оседания эритроцитов (СОЭ) и С-реактивным белком (СРБ). Наиболее часто при мастоидите анализ показывает повышение количества лейкоцитов, увеличенные значения СОЭ и СРБ.
Также проводится анализ гнойного отделяемого из ушей на микрофлору.
Инструментальная диагностика
Для визуальной оценки состояния сосцевидного отростка и его ячеек врач назначает рентгенологическое исследование, а также компьютерную томографию височных костей для исключения их нагноения (остеомиелита). При подозрении на внутричерепные осложнения также назначается магнитно-резонансная томография.
Лечение
Лечение мастоидита может быть проведено двумя способами: консервативным и хирургическим. Оба метода требуют госпитализации и постоянного наблюдения в стационаре из-за возможности быстрого ухудшения состояния больного.
Консервативная терапия применяется только на первой (экссудативной) стадии заболевания. Она включает в себя введение антибиотиков внутривенно и их местное применение в виде капель. Для облегчения боли и снижения температуры применяются нестероидные противовоспалительные препараты, а в случае тяжелого течения – глюкокортикостероиды.
Основная цель консервативного лечения заключается в остановке распространения воспалительного процесса, смягчении симптомов, уничтожении возбудителя заболевания и предотвращении образования крупного гнойного очага.
Дополнительным методом лечения является парацентез – это процедура разрезания барабанной перепонки с последующей установкой дренажа для оттока гнойных выделений из среднего уха.
Если консервативные методы и парацентез не принесли результатов, либо мастоидит перешел на вторую, пролиферативную стадию, что означает начало гнойного разрушения костных перегородок между ячейками в сосцевидном отростке, тогда предписывается полноценное хирургическое лечение.
В таких случаях выполняется мастоидотомия – операция по санации, в ходе которой осуществляется удаление гноя из полостей сосцевидного отростка и поврежденных инфекцией участков кости. Операция проводится под общим наркозом. В определенных случаях, например, при высоком риске рецидива воспаления, послеоперационная рана не зашивается – она остается открытой, чтобы гной мог свободно выходить из полости.
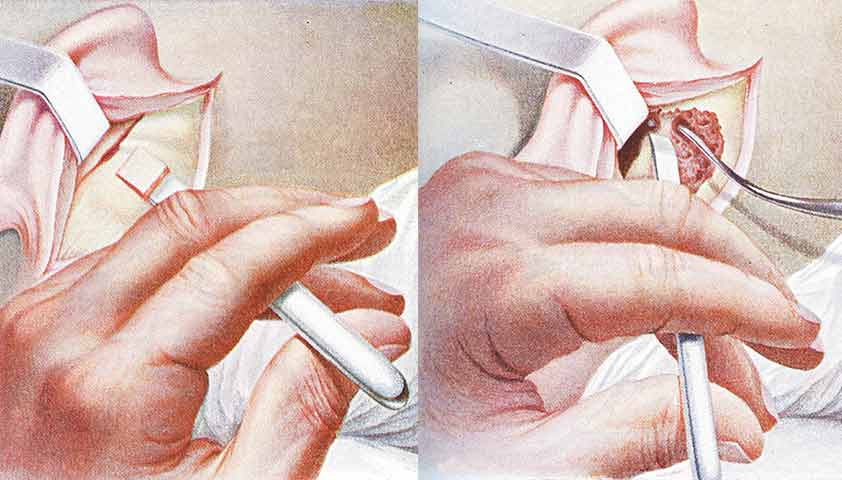
Нажмите для просмотра.
Процедура мастоидотомии заключается в удалении гнойного содержимого из ячеек сосцевидного отростка
Послеоперационный уход за пациентами требует регулярных перевязок с применением обезболивающих средств и промыванием раны. Швы наносятся только после полного прекращения гнойных выделений и начала естественного заживления глубоких тканей.
Предупреждение мастоидита и прогноз
Основной способ предотвращения мастоидита — своевременное лечение ушных инфекций и отита. Поэтому при первых признаках (боль в ухе, общее недомогание) важно как можно скорее обратиться к врачу.
Педиатр назначит специальные капли для ушей, которые помогут уничтожить возбудителя инфекции и снять воспаление, а при необходимости проведет санацию уха или малоинвазивную операцию на барабанной перепонке для лучшего оттока гноя из среднего уха.
При воспалении уха врач назначает специальные капли. Если не применять их, воспаление может перерасти в мастоидит
Лечить отит самостоятельно не рекомендуется: манипуляции, не согласованные с врачом, например прогревание уха, могут ускорить развитие болезни.
Также прививки от пневмококковой инфекции могут помочь избежать развития отита и мастоидита. Важно проводить вакцинацию детям согласно Национальному календарю, одевать их по погоде и рассказывать о правилах личной гигиены.
Для очистки ушей как детям, так и взрослым лучше использовать только стерильные ватные палочки. При этом необходимо помнить, что не стоит вводить палочку глубоко в слуховой проход — достаточно очистить лишь внешнее отверстие и саму ушную раковину. При необходимости более глубокой чистки уха следует обратиться к врачу.
Прогноз развития мастоидита зависит от начального состояния пациента, стадии заболевания, возбудителя инфекции, времени обращения за медицинской помощью и наличия осложнений. Точный прогноз может дать только специалист после диагностики и лечения.
Источники
- Мастоидит: клинические рекомендации / Минздрав РФ. 2016.
- Полякова С. Д., Некрасова Е. А., Батенева Н. Н. Комплексный подход к диагностике и лечению острых мастоидитов // Российская оториноларингология. 2012. №3(58). С. 96–99.
- Полунин М. М., Иваненко А. М., Поляков А. А. Некоторые особенности клинического течения мастоидита у детей // Вестник оториноларингологии. 2014. №6. С. 17–19.
- Егорова О. А., Тихонов В. Г., Каманин Е. И., Тарасов А. А. Острый средний отит, осложненный мастоидитом, у ребенка после перенесенной новой коронавирусной инфекции: клинический случай // Лечащий врач. 2021. №10. С. 7–10.
- Laulajainen-Hongisto A., Jero J., Markkola A., Saat R., Aarnisalo A. A. Тяжелые острый гайморит и острый мастоидит у взрослых // J Int Adv Otol. 2016. Том 12(3). С. 224–230. doi: 10.5152/iao.2016.2620
Факторы риска для возникновения мастоидита
Одним из главных факторов риска для возникновения мастоидита является отит – воспаление среднего уха. Непролеченный или неправильно леченный отит может привести к распространению инфекции на клетчатку снизу и заглоточную ямку. Это может вызвать воспаление мастоида – твердой костной образации среднего уха. Также некоторые анатомические особенности, такие как недоразвитие мастоида или его анатомические врожденные дефекты, могут повысить риск развития мастоидита.
Также иммунодефицитные состояния, включая хронические заболевания и прием иммунодепрессантов, могут ослабить защитные функции организма и увеличить вероятность воспалительной реакции в мастоидном процессе. Нарушения дренажа мастоида, вызванные рецидивирующими инфекциями среднего уха, также являются факторами риска для развития мастоидита.
Хирургическое лечение мастоидита
После тщательного диагноза и определения степени развития мастоидита, врачи могут принять решение о необходимости хирургического вмешательства. Хирургическое лечение может быть предпринято в случаях, когда консервативные методы не приносят должного эффекта или когда имеется высокий риск осложнений.
Операция проводится с целью дренирования и очистки воспаленной области, удаления гнойного содержимого и восстановления нормальной функциональности ушного проуха. В ходе операции может потребоваться удаление части или всего мастоидного процесса.
Послеоперационный период играет важную роль в процессе восстановления здоровья после мастоидита. Пациенту могут назначить антибиотики для профилактики инфекционных осложнений, а также пройти курс физиотерапии для восстановления ушного проуха.
Реабилитация после хирургического лечения мастоидита необходима для восстановления слуха и предотвращения рецидивов заболевания. Важно строго соблюдать рекомендации врачей и проводить все назначенные процедуры для быстрого выздоровления.
Реабилитация после мастоидита
После успешного лечения мастоидита важно не забывать о реабилитации, которая поможет организму быстрее восстановиться и вернуть полноценное здоровье. Реабилитация после этого заболевания направлена на укрепление иммунитета, восстановление слуха и предотвращение рецидивов.
Для успешной реабилитации рекомендуется следовать рекомендациям врача, в том числе в отношении приема препаратов, диеты и физической активности. Важно также проходить регулярные обследования и следить за состоянием здоровья у специалистов.
- После мастоидита особенно важно уделять внимание укреплению иммунитета. Здоровое питание, физические упражнения и прием витаминов помогут организму быстрее восстановить силы.
- Для восстановления слуха могут потребоваться специальные упражнения или аппараты слухопротезирования. Важно следовать рекомендациям врача.
- Предотвращение рецидивов мастоидита – одна из важных задач в период реабилитации. Пациентам рекомендуется избегать переохлаждения, соблюдать гигиену ушей и при первых признаках обращаться к врачу.
Современные методы диагностики и лечения мастоидита
В данном разделе мы рассмотрим современные подходы к определению и лечению воспаления мастоидной клетки, также известного как мастоидит. Эти методы позволяют точно диагностировать и эффективно лечить данное заболевание, помогая пациентам быстрее вернуться к здоровью.
Диагностика мастоидита
Для точной диагностики мастоидита врачи обычно используют различные методы обследования. Одним из основных методов является компьютерная томография, которая позволяет получить подробное изображение мастоидной клетки и обнаружить воспалительные процессы. Кроме того, врач может провести аудиометрию для оценки слуховой функции пациента и определения степени поражения уха.
Лечение мастоидита
Современные методы лечения мастоидита включают применение антибиотиков, противовоспалительных препаратов и других лекарственных средств для устранения воспаления и боли. В некоторых случаях может потребоваться хирургическое вмешательство для удаления гнойного содержимого из мастоидной клетки и восстановления нормальной дренажной функции.
Результаты и прогноз
С соблюдением современных методов диагностики и лечения мастоидита большинство пациентов успешно восстанавливаются и возвращаются к полноценной жизни. Однако важно помнить, что неверное лечение или отсрочка лечения могут привести к серьезным осложнениям, поэтому в случае подозрения на мастоидит важно обратиться к специалисту для надлежащего обследования и лечения.
Видео по теме:
Вопрос-ответ:
Чем вызывается мастоидит?
Мастоидит обычно вызывается инфекцией, которая может распространиться на сосцевидный отросток через среднее ухо, горло или сосуды. Также инфекция может возникнуть из-за травмы или хирургических вмешательств.
Каковы симптомы мастоидита?
Симптомы мастоидита могут включать в себя боль за ухом, отечность и покраснение кожи, повышение температуры тела, выделения из уха, головную боль, слабость и др. В случае обнаружения подобных симптомов, необходимо обратиться к врачу.
Каково лечение мастоидита?
Лечение мастоидита может включать прием антибиотиков для борьбы с инфекцией, обезболивающие препараты, применение компрессов и физиотерапию. В некоторых случаях может потребоваться хирургическое вмешательство для удаления гнойного налета из мастоидного процесса.
Каковы возможные осложнения мастоидита?
Несвоевременное или неправильное лечение мастоидита может привести к различным осложнениям, таким как абсцессы, повреждение слухового нерва, перитонит, менингит и др. Поэтому важно своевременно обращаться за медицинской помощью.






