Мастопатия – это заболевание, при котором в тканях молочной железы происходят доброкачественные изменения. Из-за патологических процессов ткани неравномерно разрастаются, что приводит к образованию узлов, уплотнений или кист.
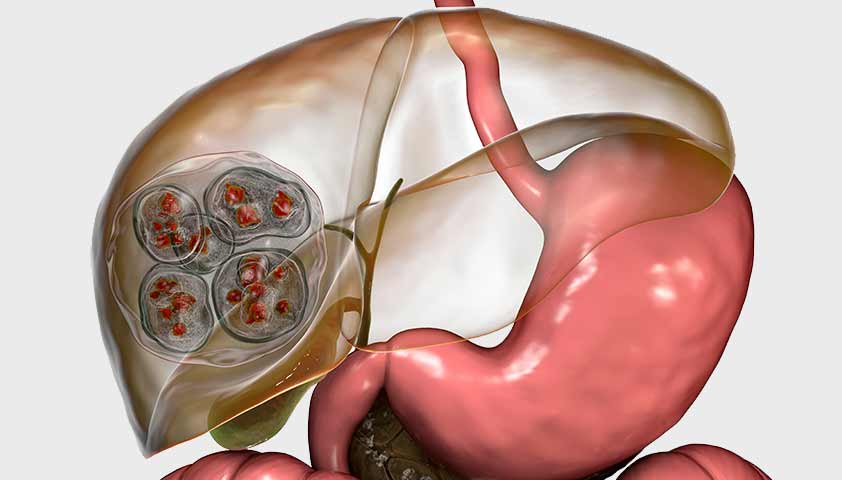
При мастопатии в тканях молочной железы появляются новые образования и кисты
У мастопатии есть много синонимов. Доброкачественная дисплазия молочной железы (ДДМЖ), дисгормональная гиперплазия молочных желез, фиброаденоматоз и фиброзно-кистозная болезнь – все это одно и то же заболевание.
Мастопатия считается одним из наиболее часто встречающихся женских заболеваний – более половины женщин сталкиваются с ней в течение жизни. Пик заболеваемости приходится на 40-50 лет.
Хотя мастопатия считается доброкачественным заболеванием, она является одним из показателей склонности к раку груди. Это самый часто встречающийся вид онкологического заболевания среди женщин. В 2018 году в России было обнаружено 70 682 случая рака груди, что составляет примерно 21% всех диагностированных злокачественных новообразований у женщин.
Рак груди и мастопатия имеют тесные связи: у них общие факторы возникновения и механизмы развития. Кроме того, у многих женщин с мастопатией диагностируются первичные предраковые изменения в тканях груди. Поэтому игнорирование симптомов мастопатии может быть опасным.
Некоторые формы мастопатии увеличивают риск развития рака груди в 3–4 раза.
Причины возникновения мастопатии
Доброкачественное изменение ткани молочной железы считается болезнью, вызванной нарушениями гормонального фона. Это означает, что его появление может быть связано с нарушениями уровня женских гормонов, а именно избытком эстрогенов и недостатком прогестерона.
Эстрогены – основные женские половые гормоны, которые участвуют в регуляции менструального цикла, контролируют функционирование репродуктивной системы, а также отвечают за развитие вторичных половых признаков у женщины – рост молочных желез в период подростков, рост волос и распределение жира по женскому типу.
Однако избыток эстрогенов может привести к патологическому увеличению тканей протоков в молочной железе. Они закупориваются, что приводит к образованию кист наполненных серозной (сывороточной) жидкостью.
Под действием эстрогенов железы начинают отёкать, а соединительная ткань разрастается – из неё могут возникать узлы и другие доброкачественные новообразования.
Прогестерон – это женский половой гормон, уровень которого увеличивается после созревания яйцеклетки в середине цикла. Он подготавливает матку к возможному зачатию. Если беременность наступает, прогестерон защищает плод от отторжения и вместе с другими гормонами создает подходящие условия для его развития. Если зачатия нет, уровень прогестерона снижается и начинается менструация.
<pНормальный уровень прогестерона помогает предотвратить ненормальное разрастание тканей молочных желез: они активно обновляются, и старые клетки своевременно заменяются новыми.
В организме происходит образование эстрогенов и прогестерона в определенной пропорции, что оказывает решающее влияние на развитие мастопатии из-за гормонального дисбаланса.
Причина развития мастопатии в большинстве случаев заключается в нарушении гормонального баланса.
Помимо изменения уровня эстрогена и прогестерона, некоторые случаи мастопатии связаны с избытком пролактина, который отвечает за выработку молока.
Факторы риска развития мастопатии
Существует множество факторов, которые могут способствовать развитию мастопатии и прямо или косвенно влияют не только на молочные железы, но и на уровень половых гормонов и, следовательно, на работу репродуктивной системы.
Факторы, увеличивающие риск развития мастопатии:
- Раннее начало менструаций приводит к тому, что молочные железы не успевают приспособиться к новому гормональному фону, что способствует возникновению патологий в их тканях;
- Низкая масса тела и быстрый рост в подростковом возрасте связаны с изменениями в гормональном фоне и неспособностью тканей молочной железы быстро к нему адаптироваться;
- Чрезмерное потребление животных жиров и мяса (более трех порций в день в подростковом возрасте), а также дефицит овощей, фруктов и орехов оказывает влияние на гормональный фон и обмен веществ, что может провоцировать изменения в молочных железах;
- Употребление алкоголя (в возрасте от 16 до 23 лет) влияет на нормальные биохимические процессы в организме;
- Регулярное употребление кофеина, который содержит метилксантины, способствующие разрастанию фиброзной ткани;
- Поздняя менопауза увеличивает вероятность развития заболеваний молочных желез из-за продолжительного воздействия эстрогенов;
- Отсутствие беременностей повышает вероятность развития патологий из-за низкого уровня прогестерона, который защищает ткани молочных желез;
- Искусственное прерывание беременности или выкидыши приводят к значительному скачку гормонального фона, что отрицательно сказывается на состоянии молочных желез и общем здоровье женщины;
- Недостаточная продолжительность лактации или ее полное отсутствие отрицательно влияют на гормональный фон и состояние молочных желез;
- Сильные стрессы, вызванные физическим или эмоциональным напряжением, изменяют гормональный фон и увеличивают концентрацию гормона кортизола, который переводит организм в режим выживания;
- Эндокринные нарушения, такие как ожирение, сахарный диабет, метаболический синдром, патологии щитовидной железы и коры надпочечников, негативно влияют на гормональный фон, состояние организма и, в частности, репродуктивной системы;
- Острые и хронические заболевания мочевыделительной и репродуктивной систем, такие как инфекции, опухоли или поликистоз яичников, эндометриоз, миома матки, оказывают влияние на выработку половых гормонов.
Виды мастопатии
Степень выраженности мастопатии зависит от маммографической плотности, которая показывает соотношение уплотнений и жировой ткани в молочной железе. Чем выше плотность молочной железы, тем тяжелее заболевание и выше вероятность рака.
По степени выраженности:
- нерезко выраженная – плотность менее 25%;
- средней степени – плотность менее 50%;
- выраженная – плотность менее 75%;
- резко выраженная – плотность более 75%.
Также мастопатию можно классифицировать по типу разрастания ткани и виду уплотнений.
По разрастанию тканей:
- без разрастания (пролиферации) – непролиферативная форма;
- с разрастанием – пролиферативная форма;
- с атипичным разрастанием.
Другие варианты мастопатии, при которых происходит пролиферация, рассматриваются как предраковые состояния.
По типу уплотнений:
- склерозирующий аденоз (узловая мастопатия) – образование плотных образований из тканей молочной железы;
- диффузная мастопатия с преобладанием фиброзного компонента (фиброзная диффузная мастопатия) – рост соединительной ткани, вызывающий отёк, сужение или сращивание протоков молочных желез. Уплотнения не имеют четкой формы и могут сдавливать окружающие ткани, вызывая боль;
- диффузная мастопатия с преобладанием кистозного компонента (кистозная диффузная мастопатия) – образование эластичных полостей с жидкостью, выделяющихся на фоне окружающих тканей;
- диффузная мастопатия с преобладанием железистого компонента (железистая диффузная мастопатия) – рост тканей молочной железы с отёком груди;
- смешанная кистозно-фиброзная мастопатия – сочетание обоих видов патологии с одновременным ростом соединительной ткани и образованием кист.
По своим проявлениям:
- симптоматическая,
- асимптоматическая.
Признаки мастопатии
Как уже упоминалось ранее, при доброкачественной дисплазии молочной железы признаки могут быть незаметны. Отсутствие симптомов является опасным, поскольку их трудно обнаружить своевременно. Без лечения плотности и кисты могут стать злокачественной опухолью и серьезно усложнить лечение.
Самым распространенным признаком, который встречается у подавляющего большинства (до 70%) женщин с мастопатией, – мастодиния.
Мастодиния проявляется неприятными болезненными ощущениями в молочных железах, отечностью и увеличенной чувствительностью при касании – нагрубанием.
Болевые ощущения могут возникать либо симметрично – в обеих грудях, либо асимметрично – только в одной из них. Иногда болит не вся грудь, а лишь определенная часть молочной железы. Например, сбоку, сверху или в области соска.

Ощущение боли в молочной железе – один из распространенных признаков мастопатии
Еще один важный симптом мастопатии – уплотнения в структуре молочных желез. Их можно обнаружить как самостоятельно при пальпации груди, так и у врача-гинеколога или маммолога в ходе профилактического осмотра. В случаях тяжелого течения уплотнения становятся заметны визуально: грудь деформируется, появляются непривычные выпуклости, нарушающие ее форму.
Помимо неудобства и изменения внешнего вида, при мастопатии возникают одно- или двусторонние выделения из сосков. Они могут иметь светлый (похожий на молозиво), темно-желтый, коричневый, зеленоватый или красный цвет. Пятна от выделений обычно можно увидеть на белье – в спортивных топах или внутри чашечки бюстгальтера.
Признаки мастопатии:
- повышенная чувствительность, боли;
- возникновение уплотнений в структуре молочной железы;
- необычные выделения из сосков.
Мастопатия и беременность
Во время беременности начальные формы мастопатии без разрастания тканей могут исчезнуть самостоятельно. Этому способствует изменение гормонального фона организма женщины и увеличение уровня прогестерона. Однако мастопатия в пролиферативной форме в период беременности может усугубиться. Поэтому перед планированием беременности для предотвращения осложнений рекомендуется пройти профилактический осмотр и консультацию у врача.
Осложнения мастопатии
Прежде всего, мастопатия – это заболевание, которое увеличивает риск развития рака молочной железы. Это самое серьезное осложнение, которое крайне важно выявить на ранней стадии.
При кистозной мастопатии возможно заражение и гноение кист. Иногда они могут разорваться, что приводит к воспалению молочной железы (маститу).
Начатое развитие мастопатии влечет за собой изменения в форме груди: возрастающие плотности приводят к её деформации, делая её неравномерной и асимметричной. Если упущено наилучшее время для медикаментозного лечения, врач может назначить операцию на молочных железах. Хирургическое вмешательство может нарушить визуальную привлекательность груди. В этом случае для восстановления размера и формы потребуется пластическая операция.
Методы диагностики мастопатии
Диагностика и лечение мастопатии является специализацией акушер-гинеколога. Кистозными формами заболевания, а также мастопатией, повышающей риск злокачественных процессов, занимается онколог.
При подозрении на мастопатию гинеколог сначала спросит у пациентки о симптомах и о том, как долго они беспокоят.
При проведении опроса важно сообщить специалисту обо всех даже самых обычных симптомах, таких как шелушение или изменения кожи. Также необходимо упомянуть о следах выделений на бюстгальтере, если они присутствуют.
Сбор анамнеза, то есть сбор истории болезни, включает в себя:
- возраст пациентки – он определяет риск мастопатии: чем старше женщина, тем выше риск;
- семейный анамнез – наличие мастопатии, рака молочной железы или яичников у бабушки, мамы, сестры;
- вредные привычки пациента – курение, употребление алкоголя, психотропных препаратов;
- менструальный цикл – в каком возрасте начались месячные, какова их длительность и регулярность, какова общая продолжительность цикла. Стоит помнить, что началом цикла считается первый день месячных, а задержка – количество дней после предполагаемой даты начала. В случае отсутствия месячных из-за возрастных или послеоперационных изменений (менопауза), важно сообщить врачу дату последних месячных;
- акушерская история – количество и исходы беременностей: роды естественным путем или кесарево сечение, а также выкидыши, аборты, замершие и внематочные беременности, продолжительность грудного вскармливания;
- гинекологические заболевания – как острые, так и хронические. Важно упомянуть даже уже вылеченные патологии, от инфекций типа молочницы до хирургических вмешательств;
- операции на органах малого таза – мочевом пузыре, матке, шейке матки, маточных трубах, яичниках;
- существующие хронические заболевания – особенно эндокринные, если они были выявлены;
- известные аллергические реакции – пищевые, респираторные (на пыль, пыльцу), контактные и лекарственные;
- прием или использование лекарственных препаратов – важны как таблетки, витамины, БАДы, гормональные контрацептивы, так и медицинские кремы, мази с лечебными свойствами.
Однако подтверждение мастопатии исключительно на основе симптомов практически невозможно и требует проведения дополнительного обследования. Специалист оценивает структуру молочных желез, используя физикальное обследование – пальпацию. Хотя этот метод не является окончательным для установления диагноза, врач может обнаружить уплотнения в груди. Присутствие новообразований в молочных железах указывает на возможное нарушение и требует назначения дополнительного обследования.
Пальпация молочных желёз
Для объективной оценки структуры молочных желез врач должен осмотреть их при палпации. Женщинам репродуктивного возраста рекомендуется посещать консультацию в 5-16 дни цикла, предпочтительно до 10-го дня.
Учитывая, что акушер-гинеколог может осуществить профилактический осмотр влагалища и шейки матки в гинекологическом кресле, лучше выбрать день приёма таким образом, чтобы не было месячных выделений. Так врач сможет свободно оценить состояние слизистых оболочек, а пациентке процедура принесет минимальный дискомфорт. Обычно все выделения прекращаются на 6-7-ой день после начала менструации.
Осмотр груди проводится в положении стоя: сначала с опущенными, а затем с поднятыми руками. Специалист оценит форму и контур молочных желез, симметрию, состояние кожи и сосков.
Проверка груди проводится от центра к периферии. Эту процедуру можно выполнять как стоя, так и лежа на спине, а затем на боку – изменение положения тела позволяет врачу оценить все структуры молочных желез и обнаружить глубоко расположенные или неочевидные уплотнения. Если они есть, врач фиксирует их местоположение, структуру и подвижность.
Некоторые уплотнения могут не иметь чётких границ и быть слегка зернистыми – в таком случае говорят о диффузной мастопатии. При узловой форме патологии уплотнения легче заметить: они становятся выраженными, не исчезают в течение месячного цикла, а перед его началом могут даже увеличиваться. Однако в положении лежа узлы могут сливаться с окружающими тканями.
Также врач может оценить выделения: если из сосков выделяются незначительные прозрачные жидкости, то это считается нормой. Однако появление темно-желтого, зеленого, серого или коричневого выделения может свидетельствовать о наличии патологии.
При осмотре и пальпации врач может также предположить наличие риска развития рака молочной железы – для этого уплотнение оценивается по ряду характеристик.
| Характеристика | Клинические особенности | |
| Мастопатия | Злокачественная опухоль | |
| Консистенция уплотнения | Плотное или эластичное | Твердое |
| Болезненность | Часто | Отсутствует (в 90% случаев) |
| Границы уплотнения | Ровные, гладкие | Неровные |
| Подвижность уплотнения | Подвижное, смещаемое | Закреплено к коже или грудной стенке |
| Кожа в виде лимонной корки на груди | Маловероятно | Высокая вероятность |
| Выделения из сосков | Двусторонние, без крови, зеленовато-желтого цвета | С одной стороны, с кровью |
| Втянутость соска | Отсутствует | Возможно |
Для проверки общего состояния организма и выявления воспалений врач может отправить на клинический анализ крови.
При обнаружении уплотнений в области узлов врач может порекомендовать пройти рентгенографию молочных желез или ультразвуковое исследование.
Метод маммографии позволяет выявить нарушения в структуре молочных желез почти в 95% случаев. Это надежный способ диагностики, однако при повышенной маммографической плотности (мастопатия средней степени и выше) ее эффективность снижается. В таких случаях рекомендуется использовать цифровую маммографию, поскольку у неё более высокая способность визуализации тканей и меньшая доза облучения.

Маммография — главный метод диагностики мастопатии
Метод ультразвуковой диагностики (УЗИ) применяется для обнаружения опухолей в молочных железах и обычно назначается женщинам до 40 лет, а также беременным и кормящим женщинам. Результаты ультразвукового исследования дополняют данные маммографии и магнитно-резонансной томографии.
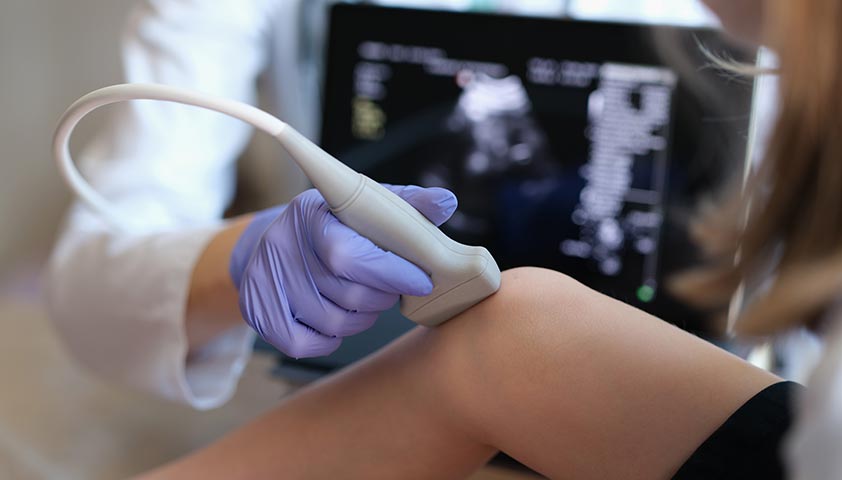
Ультразвуковую диагностику молочных желез проводит специалист-ультразвуковой диагност или гинеколог.
УЗИ позволяет различить диффузные изменения от узлов, кист и других новообразований, а также уточнить диагноз в случае неточности данных маммографии (например, при высокой плотности молочных желез).
Женщин с кистозными и узловыми уплотнениями врач направляет в онкологический диспансер для дальнейшего обследования. Направление на биопсию — взятие образца ткани уплотнения из молочной железы на исследование — может дать только врач-онколог.
Для определения дальнейших шагов лечения женщин с мастопатией врачи часто применяют систему BI-RADS (Breast Imaging Reporting and Data System). Она состоит из цифр, которые классифицируют характер уплотнения:
- 0 — неуточненное, требует дополнительных обследований;
- 1 — отрицательный результат, без изменений;
- 2 — доброкачественные изменения;
- 3 — вероятно, доброкачественные изменения;
- 4, 5 — высокий риск злокачественного процесса;
- 6 — злокачественный процесс, подтвержденный с помощью биопсии.
Если у пациентки отсутствует злокачественный процесс, то она продолжает посещать гинеколога и проходить ультразвуковое или рентгеновское обследование молочной железы раз в полгода. Если в течение 2 лет не наблюдается никаких изменений, то обследования становятся ежегодными. При обнаружении новообразования – изменения его структуры, формы или появлении новых уплотнений – врач снова отправит женщину в онкологический диспансер.
Диагностика мастита
Не всегда боль в груди свидетельствует о наличии мастопатии. Например, за неделю до ожидаемой менструации грудь может немного увеличиться, стать болезненной и чувствительной. В таких случаях говорят о циклической мастодинии.
У некоторых женщин во время предменструального периода возникает ощущение тяжести и раздутия. Когда наступает месячные, эти неприятные ощущения уходят сами собой. Такая боль в молочных железах считается нормальной и связана с естественными изменениями уровня половых гормонов, особенно прогестерона. В середине цикла его содержание в крови повышается, что приводит к отечности молочных желез, а затем уменьшается к дню месячных.
Помимо гормональных изменений, связанных с месячным циклом, боль в молочных железах может возникать после травм грудной клетки, шеи или в некоторых случаях – из-за патологий позвоночника. Также боль может вызвать определенные лекарства: гормональные препараты (включая контрацептивы), антидепрессанты, средства для снижения давления и лечения сердечно-сосудистых заболеваний.
Следует отметить, что дискомфорт в груди не всегда указывает на наличие мастопатии. Однако если неприятные ощущения не исчезают длительное время и не связаны с менструацией, то необходимо обратиться к врачу, так как длительная мастодиния увеличивает риск развития злокачественных процессов в молочных железах.
Если женщину беспокоят выделения из сосков молозивного типа (похожие на густую клейкую жидкость пшеничного цвета), это может свидетельствовать о другом нарушении – галакторее. В таком случае врач порекомендует женщине пройти тест на беременность, сдать цитологическое исследование – мазок выделений, а также сдать кровь на проверку уровня пролактина. Если женщине ранее назначали антидепрессанты или гормональные препараты, которые могут вызвать галакторею, то специалист предложит альтернативное лечение.
Необходимо отметить, что при проведении теста на беременность возможно получить ложный отрицательный результат, если срок слишком ранний. В такой ситуации более надежно сдать анализ на бета-ХГЧ – гормон, который появляется после зачатия. Его содержание определяют в моче и стандартные экспресс-тесты (полоски), однако в крови концентрация данного гормона повышается значительно быстрее и достигает диагностического уровня примерно через неделю.
В случае повышенного уровня пролактина, не связанного с приемом лекарств или беременностью, рекомендуется направить пациентку на МРТ головного мозга. Ведь при аденоме гипофиза – доброкачественной опухоли в мозге – концентрация этого гормона может необоснованно увеличиваться.
Способы лечения мастопатии
Лечение мастопатии проводится как без применения медикаментов, так и с использованием лекарств и хирургических методов. Выбор метода зависит от формы и стадии заболевания. Следует отметить, что немедикаментозное лечение должно быть рекомендовано и применено только после тщательной диагностики, поскольку неэффективное лечение мастопатии не способствует предотвращению рака.
Немедикаментозная терапия
Некоторые процедуры, не связанные с применением лекарств, включают психологическую коррекцию в лечении мастопатии. Информированность о рисках рака молочной железы (наиболее распространенного вида рака среди женщин) приводит к тому, что многие пациентки считают любые неприятные ощущения в груди признаком злокачественного процесса.
Если результаты обследования не выявили раковых и предраковых изменений, но у пациентки все еще сохраняются боли и тревожность не утихает, то в помощь может прийти психолог. По некоторым исследованиям, лишь наблюдение и уверенность женщины в своем здоровье помогают уменьшить чувство боли в груди у более чем 80% пациенток.
Перед тем как обратиться к психологу, важно пройти медицинское обследование и удостовериться в отсутствии опасных новообразований.
Для женщин с выявленными предраковыми состояниями или раком молочной железы может понадобиться как поддержка со стороны семьи, так и психотерапия. Лечение таких заболеваний — как физически, так и эмоционально тяжелый процесс, пройти через который без излишних страданий поможет только опытный специалист.
Женщинам с болями в груди (мастодинией) также рекомендуется отказаться от носки бюстгальтеров с косточками в пользу спортивных топов из ткани. Если это поможет уменьшить дискомфорт или избавиться от него полностью, значит, бюстгальтеры с косточками были выбраны неправильно.

Неправильно подобранное нижнее белье может стать причиной боли в груди.
Кофе, чай, шоколад, какао, кока-кола и другие продукты, содержащие метилксантины, способствуют увеличению фиброзной ткани. Их употребление следует свести к минимуму или полностью исключить из рациона при мастодинии. По некоторым исследованиям, ограничение кофеина помогло уменьшить или полностью избавиться от болей в груди более чем у 61% пациенток.
Также, для уменьшения проявлений мастодинии рекомендуется сократить потребление животных жиров (мясо), но при этом увеличить долю овощей и фруктов в рационе. Это может положительно сказаться на одном из клинических признаков мастопатии – маммографической плотности. Чем она выше, тем выше вероятность развития рака.
Лечение препаратами
Только для пациенток с диффузной мастопатией лечение может быть назначено гинекологом. В других случаях (при узловой мастопатии) возможно потребуется консультация и лечение у онколога.
Акушер-гинеколог может выписать препараты на растительной основе, например с экстрактом прутняка обыкновенного, также известного как витекс священный. Препараты с этим растением помогают справиться с болями в груди как в предменструальном периоде, так и при цистозно-фиброзной форме мастопатии.
Для устранения дискомфорта при кистозно-фиброзных изменениях рекомендуется использовать препараты с прогестероном в форме гелей для наружного применения. Они способны снизить боль в молочных железах и помочь уменьшить кисты.
Также возможно назначение лекарств с индолкарбинолом, действие которых аналогично прогестерону: они уменьшают боль и размеры кист.
Применение антигонадотропинов, снижающих уровень половых гормонов в организме, менее распространено. Хотя они могут быть эффективны при мастопатии, у них есть много побочных эффектов, таких как себорея, увеличение волос, прыщи, изменение голоса, набор веса и приливы, характерные для климактерического синдрома.
Антиэстрогены по своему действию напоминают антигонадотропины. Они блокируют воздействие эстрогенов (именно под их воздействием развивается мастопатия). По некоторым исследованиям, до 97% пациенток с мастопатией замечают улучшение после применения антиэстрогенной терапии. Однако, подобно антигонадотропинам, такие препараты вызывают нежелательные эффекты: приливы, тошноту, сухость влагалища и другие. По этой причине их применяют только в качестве дополнительного метода лечения.
Если увеличение молочных желез и выделения из сосков связаны с избытком пролактина, врач назначит применение агонистов дофаминовых рецепторов. Эти препараты подавляют выработку пролактина, не влияя на уровень других гормонов.
Для устранения болевого синдрома и отеков, а также для нормализации кровотока, используют нестероидные противовоспалительные препараты. Однако продолжительное применение НПВП может привести к заболеваниям желудка и кишечника, а также вызвать различные нарушения в организме. Поэтому дозировку и продолжительность приема таких препаратов должен определять и контролировать только врач.
Лечение оперативным путем
Лечение мастопатии хирургическим методом может быть рекомендовано только врачом-онкологом на основе результатов биопсии и других исследований, подтверждающих наличие рака или высокий риск его развития.
При обследовании обнаружены кисты, прорастающие в мышечный слой грудной клетки или кожу, содержащие атипичные клетки и кровянистое вещество, их удаляют при помощи скальпеля, лазера или методом аспирации – выкачивание содержимого через иглу и заполнение полости препаратом, склеивающим ее стенки.
Операция по иссечению протока молочной железы назначается при выделениях из соска серозной или кровянистой жидкости, соответствующих показателям 1-3 по результатам обследования и шкале BI-RADS, при доброкачественной патологии.
Частичное или полное удаление молочной железы проводится только в случае быстрого роста уплотнения, его злокачественности или высокого риска стать таковым.
После хирургического вмешательства врач может назначить прием антибиотиков, а также лекарства для нормализации гормонального фона и предотвращения рецидива. Важно, чтобы пациентки после таких операций следили за уровнем половых гормонов и регулярно проходили обследование у врача.
Профилактика мастопатии
Одним из основных методов профилактики мастопатии является самостоятельное наблюдение за состоянием груди. Рекомендуется регулярно пальпировать молочные железы, следить за изменениями симметрии груди, цветом кожи, а также выделениями из сосков. Отдельное внимание следует уделить проверке подмышечных впадин: в случае рака молочных желез в них часто возникают подкожные “шарики” – воспаленные лимфатические узлы, которые удаляют атипичные раковые клетки.
Рекомендации по самостоятельному обследованию молочных желёз:
- Проверка нижнего белья. Если на внутренней стороне чашечек бюстгальтера или топа появляются пятна от выделений из сосков, это может быть признаком патологии.
- Осмотр груди перед зеркалом с руками на поясе или вдоль туловища. Так удобно следить за изменениями формы и симметрии груди. Эту процедуру рекомендуется проводить на 5-6 день менструального цикла или, при менопаузе, в определенный день календарного месяца.
- Проверка подвижности. Поднимая и опуская руки, молочные железы должны смещаться одинаково.
- Осмотр кожи. Кожа должна быть однородной по температуре и рельефу, без высыпаний, отеков, покраснений и шелушений.
- Пальпация груди и подмышечных впадин в стоячем положении. Структура молочных желез и подмышечных впадин должна быть однородной, без твёрдостей, “шариков” и уплотнений. При проведении пальпации в ванной или под душем пальцы лучше скользят, что увеличивает эффективность самовыявления.
- Пальпация груди в положении лежа на спине. В этом положении легче проверить глубокие ткани молочных желез. Структура должна быть однородной, как и при осмотре в стоячем положении.
- Оценка состояния сосков и ареол. Необходимо обратить внимание на их положение (сосок не должен быть втянутым), цвет. При пальпации за соском не должно быть никаких уплотнений.
Для того чтобы избежать болей в груди, рекомендуется увеличить потребление овощей и фруктов, придерживаться здорового образа жизни, отказаться от курения, алкоголя и кофеина.
Для уменьшения вероятности развития мастопатии и уменьшения болей в груди также важно правильно подбирать белье. Каждый лифчик должен быть комфортным. Он должен поддерживать грудь, не сдавливая и не сжимая ее. Если по каким-либо причинам не удается найти удобную модель, можно использовать спортивные топы с чашечками.
Также, для профилактики мастопатии и осложнений, рекомендуется периодически проходить скрининг на выявление рака. Это следует делать в возрасте от 40 до 75 лет, включая маммографию обеих молочных желез в двух проекциях. Рекомендуется проходить такое обследование раз в два года.
Рекомендации для женщин моложе 40 лет: проходить ультразвуковое обследование молочных желез каждые 2 года, если нет факторов риска рака молочной железы и жалоб. При наличии факторов риска лучше проводить обследование ежегодно.
Однако, при подозрениях на патологию молочных желез женщина любого возраста должна немедленно обратиться к врачу, пройти маммографию и УЗИ. Своевременное обследование и лечение помогут снизить риск развития мастопатии и рака молочных желез.
Прогноз
Развитие мастопатии зависит от множества факторов: наследственной предрасположенности, наличия рака молочных желез у близких родственников и времени, прошедшего с появления первых симптомов до обращения за медицинской помощью. Чем раньше пациентка пройдет обследование и начнет лечение, тем благоприятнее будет прогноз.
Эффективное лечение доброкачественной мастопатии включает применение лекарств и проведение нетравматических операций. В случае запущенной формы заболевания с возникновением злокачественных опухолей требуется длительное и трудное лечение. Поэтому важно регулярно контролировать состояние молочных желез и проходить профилактические обследования у гинеколога хотя бы раз в год.
Источники
- Доброкачественная дисплазия молочной железы: клинические рекомендации / Минздрав РФ. 2020.
- Рак молочной железы: клинические рекомендации / Минздрав РФ. 2021.
- Каприн А.Д., Рожкова Н.И. Маммология: национальное руководство. М., 2016.
- Baer H.J., и др. Перинатальные факторы и инцидент пролиферативных благоприятных заболеваний молочной железы // Cancer Epidemiol Biomarkers Prev. 2005. Том 14(12). С. 2889–2897. doi:10.1158/1055-9965.EPI-05-0525
- Silvera S.A.N., Rohan T.E. Доброкачественные пролиферативные эпителиальные расстройства молочных желез: обзор эпидемиологических данных // Breast Cancer Res Treat. 2008. Том 110(3). С. 397–409. doi:10.1007/s10549-007-9740-3
- Ngo C., Seror J., Chabbert-Buffet N. Боль в груди: рекомендации // J Gynecol Obstet Biol Reprod (Paris). 2015. Том 44(10). С. 938–946. doi:10.1016/j.jgyn.2015.09.039
Влияние гормонального фона на развитие мастопатии
Гормональный фон играет ключевую роль в развитии мастопатии, состояния, характеризующегося изменениями в тканях молочных желез. Психосоматические аспекты данного заболевания особенно важны, так как эмоциональное состояние женщины может оказывать влияние на функционирование гормональной системы и, следовательно, на развитие мастопатии.
Нередко возникают ситуации, когда стресс, депрессия или другие эмоциональные нагрузки способствуют дисбалансу гормонов в организме, что в свою очередь может привести к возникновению или усилению мастопатии. Для урегулирования гормонального фона и предотвращения прогрессирования заболевания необходимо обратить внимание на психическое состояние пациента и провести соответствующие корректирующие мероприятия.
Важно понимать, что между психическим здоровьем и гормональным фоном существует неразрывная связь, каждое изменение в одном из этих аспектов может повлиять на состояние другого. Поэтому комплексный подход к лечению мастопатии включает не только медикаментозные методики, но и психотерапевтическую поддержку и коррекцию психосоматических проявлений.
Психосоматические аспекты мастопатии
Многие исследования показывают, что стресс является одним из ключевых факторов в возникновении мастопатии. Длительное напряжение и эмоциональные переживания могут способствовать сбоям в работе органов эндокринной системы, что, в свою очередь, может вызвать нарушения в молочных железах.
- Медитация и релаксация.
- Психотерапия и консультации специалистов.
- Физические упражнения и занятия йогой.
- Ароматерапия и сенсорная депривация.
Важно помнить, что успешное лечение мастопатии требует комплексного подхода, включающего не только медикаментозную терапию, но и работу с психическим состоянием пациента. Внимание к своим эмоциям и умение расслабляться – важные составляющие процесса выздоровления.
Комплексный подход к лечению мастопатии
В данном разделе мы рассмотрим методы и техники, которые используются для успешного лечения мастопатии. Следует отметить, что для эффективного устранения симптомов заболевания необходимо применять разнообразные подходы и комплексную терапию.
- Одним из ключевых методов лечения мастопатии является медикаментозная терапия. Применение специальных препаратов помогает снизить воспаление, уменьшить болезненность и восстановить нормальное функционирование молочных желез. Врач назначает индивидуальный курс лечения в зависимости от тяжести заболевания.
- Кроме того, физиотерапевтические процедуры также имеют важное значение в лечении мастопатии. Массаж, ультразвуковая терапия, лечебные компрессы способствуют улучшению состояния груди и облегчению болевых ощущений.
- Следует отметить, что питание играет значительную роль в процессе лечения. Рацион должен быть богат белками, витаминами и минералами. Исключение из диеты жирных и обжаренных продуктов также способствует улучшению общего состояния организма.
- Психологическая поддержка не менее важна в лечении мастопатии. Поскольку психика часто влияет на состояние физического здоровья, консультации специалистов помогут справиться с стрессом и улучшить психологический фон.
Таким образом, комплексный подход к лечению мастопатии, включающий в себя медикаментозную терапию, физиотерапию, правильное питание и психологическую поддержку, поможет справиться с заболеванием и улучшить качество жизни пациента.
Современные методики профилактики мастопатии
- Один из основных принципов профилактики мастопатии – поддержание гормонального баланса. Для этого рекомендуется обращаться к эндокринологу и следить за уровнем гормонов в организме.
- Важным аспектом профилактики является регулярное самовнимание молочных желез. Женщинам рекомендуется проводить ежемесячные самостоятельные осмотры и обращаться к врачу при обнаружении изменений.
- Контроль за тяжестью и питанием также играет важную роль в профилактике мастопатии. Регулярные физические упражнения и здоровое питание способствуют поддержанию общего здоровья и снижению риска заболевания молочных желез.
- Нерегулярность сексуальной активности и стрессы также могут оказывать отрицательное влияние на состояние молочных желез. Поэтому, для профилактики мастопатии рекомендуется вести здоровый образ жизни и избегать стрессовых ситуаций.
Следуя современным методикам профилактики мастопатии, можно значительно снизить риск развития заболевания и обеспечить здоровье молочных желез на долгие годы.
Видео по теме:
Вопрос-ответ:
Чем обусловлено развитие мастопатии?
Развитие мастопатии обусловлено различными факторами, такими как гормональный дисбаланс, нарушения в обмене веществ, наследственная предрасположенность, стрессы, неправильный образ жизни и др.
Какие симптомы могут указывать на наличие мастопатии?
Симптомы мастопатии могут включать в себя уплотнения в груди, болезненность и отечность молочных желез, выделения из сосков, изменение формы или размера груди, а также появление узлов.
Существуют ли методы диагностики мастопатии?
Для диагностики мастопатии используются различные методы, включая маммографию, ультразвуковое исследование, магнитно-резонансную томографию, биопсию и другие лабораторные и инструментальные методы исследования.
Вредна ли мастопатия для здоровья?
Мастопатия, как правило, является доброкачественным заболеванием и редко перерастает в рак молочной железы. Однако она может вызывать дискомфорт, болезненность и требует внимательного наблюдения и лечения.
Какие методы лечения мастопатии существуют?
Лечение мастопатии может включать в себя прием препаратов для коррекции гормонального фона, применение местных средств (компрессы, мази), физиотерапию, хирургическое вмешательство в случае кист и узлов, а также рекомендации по изменению образа жизни.
Какие симптомы могут появиться при мастопатии?
При мастопатии могут появиться такие симптомы, как болезненность и увеличение груди, уплотнения или узлы в молочных железах, отделяющиеся от сосков выделения (включая кровянистые), неприятные ощущения при надавливании на грудь, изменения размера и формы груди.
Каковы причины развития мастопатии?
Причины развития мастопатии могут быть различными, включая гормональные изменения в организме, нарушения метаболизма, психоэмоциональный стресс, жизненные периоды (беременность, менструация, менопауза), наследственность, употребление гормональных препаратов или контрацептивов, неправильное питание и др.





