Наследственные формы рака, или гередитарными опухолевыми синдромами, называются злокачественные заболевания, которые происходят от передачи от поколения к поколению патогенных генетических мутаций.
На долю гередитарного рака приходится примерно 5-10% всех случаев онкологических заболеваний.
Медики научились лучше понимать причины возникновения таких опухолей совсем недавно – примерно с середины 1990-х годов. Это стало возможным благодаря развитию технологий геномного анализа.
Больше всего гередитарные опухолевые синдромы связаны с дефектами в генах – супрессорах опухолевого роста. Эти гены также называют антионкогенами.
Работа антионкогенов определяется функционированием специальных белков-супрессоров, так называемых антионкобелков. Они имеют крайне важное значение, поскольку исправляют ошибки, возникающие при передаче генетической информации (ДНК) в процессе клеточного деления.
Однако, если гены-супрессоры содержат дефект, то антионкобелки функционируют некорректно. Это приводит к накоплению ошибок в клеточном делении, что в конечном итоге может привести к развитию злокачественных опухолей.
Появление дефекта в генах-супрессорах мешает правильной работе антионкобелков, что способствует превращению здоровой ткани в раковую
Часто встречающиеся гередитарные опухолевые синдромы:
- наследственный рак молочной железы и яичников,
- наследственный неполипозный рак толстой кишки (синдром Линча),
- семейный аденоматоз толстой кишки,
- наследственный рак щитовидной железы.
Самый распространенный из них – наследственный рак молочной железы и яичников.
Синдром наследственного рака молочной железы и яичников
По статистике, рак молочной железы занимает первое место по частоте встречаемости среди других онкологических заболеваний у женщин.
15 октября – Всемирный день борьбы с раком молочной железы.
Примерно в 10% случаев причина болезни – синдром наследственного рака молочной железы и яичников (hereditary breast and ovarian cancer syndrome, HBOC).
По названию синдрома можно понять, что он способен вызвать не только рак молочной железы, но и рак яичников: до 10% случаев рака яичников имеют генетическую предрасположенность.
Синдром наследственного рака молочной железы и яичников также связан с другими типами рака, такими как рак поджелудочной железы. Поэтому этот синдром опасен не только для женщин. У мужчин он может привести к раку молочной железы, раку простаты и раку поджелудочной железы.
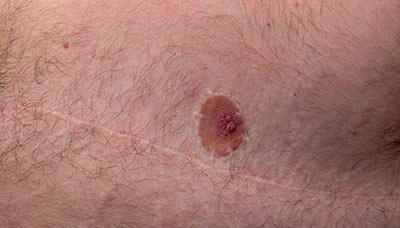
Этот синдром также опасен для мужчин: он может вызвать рак молочной железы (на фото шрам после мастэктомии у мужчины)
Какие генетические мутации вызывают развитие синдрома
Чаще всего развитие синдрома связано с мутациями (дефектами) в генах BRCA1 и BRCA2.
Названия обоих генов являются сокращениями от английских слов breast (BR) – «грудь» и cancer (CA) – «рак», что означает ген рака груди.
Гены BRCA1 и BRCA2 были обнаружены сравнительно недавно: BRCA1 был открыт в 1994 году, BRCA2 – в 1995-м. Это открытие помогло объяснить приблизительно треть семейных случаев рака.
В норме BRCA1 и BRCA2 – это гены, защищающие клетки от злокачественного превращения.
Ген BRCA1 кодирует белок, который контролирует рост клеток, предотвращает их неконтролируемое деление, а также исправляет ошибки в передаче ДНК. Это помогает сохранить генетическую информацию клетки стабильной. Однако при мутациях BRCA1 кодируемый им белок перестает работать должным образом, что увеличивает риск злокачественного превращения клеток некоторых органов.
Чаще рак возникает в органах при изменениях гена BRCA1:
- грудные железы,
- яичники,
- толстая кишка,
- предстательная железа,
- поджелудочная железа.
Белок-супрессор, который регулируется геном BRCA2, выполняет аналогичные функции. При мутации гена BRCA2 возможно злокачественное превращение клеток и образование опухолей в некоторых органах.
Чаще рак возникает в органах при изменениях гена BRCA2:
- грудные железы,
- яичники,
- желудок,
- поджелудочная железа,
- предстательная железа,
- кожа.
Реже наследственный рак молочных желез и яичников вызывают мутации в генах TP53, PTEN, CDH1, ATM, CHEK2, PALB2 и некоторых других.
Какова вероятность унаследовать патогенную мутацию
Генетический синдром наследственного рака молочной железы и яичников передается по аутосомно-доминантному типу. То есть если у хотя бы одного из родителей есть патогенная мутация, то с вероятностью 50% ребенок ее унаследует.
Передача генетического дефекта не зависит от пола: патогенную мутацию могут унаследовать как девочки, так и мальчики от любого из родителей.
Чем отличается носительство мутаций от болезни
Носителями мутаций называют здоровых людей, которые унаследовали генетические дефекты от одного или обоих родителей.
По меньшей мере 1% всех людей – носители патогенных мутаций, что значительно увеличивает риск развития злокачественных опухолей.
Когда у носителей мутаций в генах BRCA1 и BRCA2 достигают 70 лет, вероятность заболеть раком молочной железы увеличивается на 65% (заболевают примерно 6 из 10 носителей мутаций), а риск заболевания раком яичников – на 39% (заболевают около 4 из 10 носителей).
Кроме того, у них увеличивается вероятность развития других видов рака, включая рак предстательной железы, поджелудочной железы, а также рак молочной железы у мужчин.
Оценка риска унаследованного рака молочной железы и яичников
Если в семье пациента или у него уже были случаи рака молочной железы или рака яичников, вероятность того, что причиной болезни является унаследованный синдром, сильно возрастает.
Ситуации повышенного риска унаследованного рака:
- Близкому члену семьи был поставлен диагноз наследственного рака груди и яичников;
- У родственников первой линии (мать, сестра, дочь) обнаружили 2 случая рака груди, причем хотя бы в одном из случаев пациентка была моложе 50 лет;
- У родственников первой или второй линии в любом возрасте выявили не менее 3 случаев рака груди;
- У родственников первой или второй линии в любом возрасте одновременно обнаружили рак груди и яичников;
- У родственников первой линии был выявлен рак обеих грудей;
- У родственников первой или второй линии выявили не менее 2 случаев рака яичников;
- У мужского члена семьи был обнаружен рак груди;
- Принадлежность к евреям ашкенази.

Среди представителей ашкенази, у евреев, часто встречается генетический синдром, приводящий к раку молочной железы и яичников
Если у женщины уже был выявлен рак молочной железы или яичников, или у ее родственников, то рекомендуется пройти генетическое тестирование на наличие патогенных мутаций.
Один из методов генетического исследования – ПЦР (полимеразная цепная реакция), который анализирует 8 наиболее распространенных мутаций, связанных с риском развития рака молочной железы. Этот тест доступен по цене и дает быстрые результаты. Поэтому ПЦР-анализ рекомендуется для пациенток с личным или семейным анамнезом рака молочной железы или рака яичников.
Современный метод иследований – NGS (секвенирование нового поколения). NGS-тест считается лучшим способом для выявления предрасположенности к раку: в отличие от ПЦР-тестов, он производит полное считывание анализируемых генов. Именно такой подход позволяет обнаружить все патогенные мутации.
В некоторых случаях наследственный рак молочной железы и яичников может быть связан не только с мутациями в генах BRCA1 и BRCA2, но также и в других генах, например CHEK2 и ATM. Если у близких родственников пациента были диагностированы рак молочной железы или яичников, проверка наличия патогенных мутаций в генах BRCA1, BRCA2 и других может быть полезной.
Полученные данные позволят специалисту оценить вероятность возникновения онкологического заболевания у пациента и разработать эффективный план профилактики.
Диагностика рака груди и рака яичников
После консультации у медицинского специалиста (гинеколога, маммолога, онколога) и осмотра проводятся различные инструментальные и лабораторные исследования для выявления рака груди или рака яичников любого типа (наследственного или не наследственного), что помогает уточнить диагноз.
Лабораторные методы в диагностике рака груди
При проведении лабораторной диагностики рака молочной железы врач назначает общие и биохимические анализы крови, общий анализ мочи, коагулограмму, а также биопсию опухоли с проведением цитологического, гистологического, иммуногистохимического исследования (определение уровня экспрессии рецепторов к эстрогенам (ER) и прогестерону (PR), анализ белка к рецепторам HER2, оценка индекса пролиферативной активности Ki67).
У женщин до 60 лет с отсутствием менструаций и подозрением на гормонозависимый рак молочной железы также может назначаться определение уровня фолликулостимулирующего гормона (ФСГ) и общего эстрадиола.
При подозрении на наследственный рак молочной железы и яичников возможно проведение генетического исследования на наличие мутаций в генах BRCA1 и BRCA2.
В случае неоднозначных результатов иммуногистохимического теста на HER2/Neu может быть проведен дополнительный анализ тканей методом гибридизации in situ (FISH).
При необходимости также может быть назначен анализ белка PD-L1 с использованием метода иммуногистохимии, а также тест на выявление мутаций гена PIK3CA.
Инструментальные методы диагностики рака молочной железы
Популярные инструментальные методы диагностики:
- Проведение двусторонней маммографии;
- УЗИ молочных желез и регионарных лимфатических узлов;
- Если есть показания (возраст до 30 лет, обнаруженные мутации в генах BRCA1, BRCA2 и другие) – проведение МРТ молочных желез;
- УЗИ органов брюшной полости, забрюшинного пространства, малого таза;
- При сомнительных результатах УЗИ органов брюшной полости – проведение КТ или МРТ органов брюшной полости с внутривенным контрастированием;
- Компьютерная томография или рентгенография органов грудной клетки;
- При подозрении на распространение метастазов – проведение сцинтиграфии костей всего тела.
В процессе диагностики рака молочной железы или рака яичников также целесообразно оценить состояние сердца пациента с помощью ЭКГ.

Изображение молочной железы на маммографии
Лабораторные исследования в диагностике рака яичников
В ходе лабораторной диагностики рака яичников врач назначает общий и биохимический анализы крови, общий анализ мочи, коагулограмму, а также определяет уровень в крови онкомаркеров СА 125, HE4, индекса ROMA.
При подозрении на муцинозную карциному также проводятся анализы на онкомаркер CA 19-9 и РЭА.
При подозрении на синдром наследственного рака молочной железы и яичников проводится генетическое исследование на наличие мутаций в генах BRCA1 и BRCA2.
При подозрении на рак яичников рекомендуется провести цитологическое исследование мазков шейки матки и цервикального канала, а также аспират из полости матки.
Для выявления стадии рака яичников специалисты могут порекомендовать цитологическое исследование аспиратов, пунктатов или смывов из брюшины, экссудата из плевральной или брюшной полости.
Приборные методы диагностики рака яичников
В процессе комплексного обследования рака яичников врач может назначить приборные исследования.
Эзофагогастродуоденоскопия (ЭГДС) используется для дифференциальной диагностики опухоли желудочно-кишечного тракта и опухоли яичников: при злокачественном новообразовании в желудке опухоль яичников может быть вторичной (метастазы) по отношению к основной опухоли.
Колоноскопия проводится для дифференциальной диагностики с опухолями кишечника.
Для диагностики опухолей и планирования лечения органов грудной клетки, брюшной полости и забрюшинного пространства, почек проводят компьютерную томографию (КТ).
Магнитно-резонансная томография (МРТ) органов малого таза назначается с целью выявления и распространения опухоли и планирования лечения.
Рентгенография органов грудной клетки выполняется в случае невозможности проведения КТ органов грудной клетки.
Для выявления опухолей лимфатических узлов шейно-надключичной, подмышечной, паховой области применяется ультразвуковое исследование (УЗИ) в случае невозможности проведения КТ/МРТ/ПЭТ-КТ.
Для женщин до 40 лет рекомендуется проводить УЗИ молочных желез, а для тех, кто старше 40 лет – маммографию, чтобы исключить распространение рака яичников или одновременное поражение яичников и молочных желез.
Для уточнения диагноза и планирования лечения может потребоваться диагностическая лапароскопия – малоинвазивная операция, при которой делают несколько небольших разрезов, а не один большой.
Взятый во время диагностической операции материал отправляется на исследование для оценки структуры опухоли и степени ее злокачественности, что помогает спланировать лечение.
Признаки наследственного рака
Врач может заподозрить наследственный рак, если:
- Если у пациентки моложе 50 лет обнаружен рак молочной железы;
- Если рак молочной железы выявлен у пациентки любого возраста, у которой родственники заболели раком молочной железы до 50 лет;
- Если рак молочной железы выявлен у пациентки второй раз или чаще, при условии, что первый случай заболевания был обнаружен до 50 лет;
- Если рак молочной железы выявлен у пациентки любого возраста, у которой родственники были диагностированы с метастатическим раком простаты, раком яичников или раком поджелудочной железы;
- Если трижды выявлен отрицательный рак молочной железы (одна из наиболее агрессивных форм рака молочной железы) у человека до 60 лет;
- Если рак молочной железы обнаружен у мужчины.
Лечение наследственного рака молочной железы и яичников
После обнаружения опухоли в молочной железе или яичниках проводится операция по их удалению, а затем назначается лучевая терапия или химиотерапия.
Варианты хирургических вмешательств при раке молочной железы:
- органосохраняющие операции (секторальная резекция с биопсией сигнальных лимфатических узлов) — в случае небольших новообразований и умеренной агрессивности;
- операции по удалению всей ткани молочной железы и подкожно-жирового слоя (мастэктомия), при необходимости удаляют также некоторые лимфатические узлы (лимфаденэктомия) — если опухоли крупного размера или с неблагоприятным прогнозом заболевания (тройной негативный рак молочной железы и другие агрессивные формы опухолей, поражение подмышечных лимфатических узлов).
Варианты хирургических вмешательств при раке яичников:
- Для молодых пациенток, желающих сохранить способность к зачатию, проводят органосохраняющие операции, такие как удаление одного яичника с резекцией другого, удаление большого сальника, лимфатических узлов в тазовой и поясничной областях, когда диагностирована с высокой вероятностью серозная карцинома низкой степени злокачественности, эндометриоидная или муцинозная карцинома стадий IA и IC1 и определено, что рак яичников не является наследственным;
- В остальных случаях применяется удаление обоих яичников, маточных труб, матки, лимфатических узлов.
Назначение химиотерапии и лучевой терапии осуществляется в зависимости от стадии заболевания, молекулярного подтипа опухоли, наличия метастазов.
Если опухоль имеет наследственный характер, используются целевые препараты, направленные на конкретные гены-мишени.
Какому специалисту обратиться при наличии семейного наследственного рака молочной железы или яичников
Осуществление диагностики и лечение синдрома наследственного рака молочной железы и яичников проводят гинеколог, маммолог и онколог.
Для оценки вероятности развития наследственного рака у здорового носителя патогенных мутаций рекомендуется обратиться за консультацией к генетику.
Прогноз семейного РМЖ/РЯ
Предсказание наследственного рака молочной железы и яичников тесно связано с актуальностью генетической диагностики и подбором соответствующей терапии. Новые методики лечения наследственного рака (лекарства с платиной при раке яичников, целевые препараты) способны значительно задержать возврат заболевания и увеличить продолжительность жизни пациентов.
Профилактика наследственного рака молочной железы и яичников
Для предупреждения наследственного рака крайне важно вовремя выявить носительство патогенных мутаций.
Если у человека были выявлены изменения в генах BRCA1 и BRCA2, необходимо сообщить об этом своим близким родственникам и предложить им пройти генетическое тестирование.
Необходимо регулярно проводить самопальпацию молочных желез. Для этого каждый месяц (в 5-6-й день менструального цикла, или в один и тот же день месяца в период менопаузы) необходимо осматривать грудь перед зеркалом с поднятыми руками, а также прощупывать ее в положении стоя и лежа на спине. При самопальпации в груди не должны обнаруживаться уплотнения, отеки, покраснения, трещины или другие изменения на коже груди и на сосках. Из сосков не должно быть выделений.
Также важно обсудить со специалистом онкологом, какие исследования следует пройти в рамках скрининга рака груди и рака яичников. Врач может порекомендовать сделать маммографию, МРТ груди, УЗИ органов малого таза, сдать анализ крови на онкомаркеры и прочее. Перечень анализов и исследований подбирается с участием врача по индивидуальной схеме. Рекомендуется проходить такой скрининг не реже одного раза в год.
Что нужно делать здоровым носителям патогенных мутаций
Радикальным мероприятием для здоровых носителей патогенных мутаций является профилактическая мастэктомия или овариэктомия, то есть удаление здоровых молочных желез или яичников до того, как произойдет злокачественное изменение клеток в этих органах.
В 2013 году широкое распространение о превентивной мастэктомии получило благодаря актрисе Анджелине Джоли. Ей пришлось прибегнуть к такой операции из-за высокого риска развития наследственного рака молочной железы: её мать и бабушка умерли от этого заболевания, а у самой актрисы обнаружили генетическую мутацию BRCA1.
В общем, превентивные операции считаются наиболее эффективным способом профилактики наследственных опухолей. Однако имеются данные о редких случаях, когда даже после таких операций у пациентов всё равно возникали опухоли: рак молочной железы из остаточных клеток или перитонеальная карцинома после удаления яичников.
Профилактическое удаление здоровых органов — сложное решение. Также в России проведение таких операций сопряжено со множеством трудностей, включая негативное отношение медицинского сообщества к этому виду вмешательства, а также неполноценную законодательную базу.
Генетическое консультирование для семей с наследственным раком
Современные методы профилактики рака молочной железы и яичников играют ключевую роль в сохранении здоровья женщин. Однако для семей, в которых есть случаи наследственного рака, особое внимание уделяется генетическому консультированию.
Генетическое консультирование позволяет выявить наличие генетических мутаций, которые могут увеличить риск развития рака молочной железы и яичников. Обнаружение таких мутаций позволяет принять целенаправленные меры по профилактике и раннему выявлению рака.
В рамках генетического консультирования проводится анализ риска развития рака на основе семейного анамнеза и генетических тестов. Эта информация помогает разработать индивидуальную стратегию профилактики, включающую регулярное скрининговое обследование и принятие профилактических мер.
Важно помнить, что генетическое консультирование не только помогает снизить риск развития рака у носителей генетических мутаций, но и позволяет семьям принять информированные решения о своем здоровье и здоровье будущих поколений.
Современные методы профилактики рака молочной железы и яичников
В данном разделе рассмотрим актуальные подходы к предотвращению развития рака молочной железы и яичников. Важно понимать, что профилактика играет ключевую роль в сохранении здоровья женщин и помогает снизить риск возникновения онкологических заболеваний.
- Ежегодное проведение маммографии для раннего выявления изменений в молочной железе.
- Соблюдение здорового образа жизни: регулярные физические упражнения, здоровое питание, отказ от вредных привычек.
- Профилактическое удаление молочных желез и яичников у женщин с высоким генетическим риском развития рака.
- Применение препаратов для предотвращения развития рака у пациентов с повышенной генетической предрасположенностью.
Эффективная профилактика рака молочной железы и яичников требует комплексного подхода, касающегося не только медицинских методов, но и изменения образа жизни и генетического консультирования. Своевременное принятие мер по профилактике может значительно снизить риск заболевания и способствовать общему улучшению качества жизни пациентов.
Поддержка пациентов с наследственным раком
В данном разделе обсуждается не менее важный аспект борьбы с наследственным раком – психологическая поддержка пациентов. У людей с наследственным раком молочной железы и яичников часто возникают серьезные эмоциональные трудности, связанные с диагнозом и лечением заболевания.
Психологическая поддержка играет ключевую роль в помощи пациентам справиться со стрессом, страхами и тревогой, связанными с болезнью. Профессиональные психологи и консультанты обучают пациентов методам релаксации, помогают развить позитивное мышление и находить поддержку в своем окружении.
| Психологическая поддержка пациентов | Индивидуальные консультации с психологом помогают пациентам справиться с эмоциональными трудностями и развить стратегии противостояния стрессу. |
| Групповые занятия и семинары | Участие в групповых занятиях и семинарах помогает пациентам общаться с другими людьми, столкнувшимися с похожими проблемами, и находить поддержку в коллективе. |
| Семейная терапия | В процессе семейной терапии пациенты находят поддержку и понимание со стороны близких людей, что способствует более эффективной борьбе с болезнью. |
Психологическая поддержка пациентов с наследственным раком способствует улучшению их качества жизни и помогает справиться с психологическими трудностями, возникающими в процессе борьбы с болезнью.
Вопрос-ответ:
Какие заболевания относятся к наследственным раковым синдромам?
К наследственным раковым синдромам относятся такие заболевания, как семейный рак молочной железы, ретинобластом, синдром Линча, синдром генетической нестабильности и другие.
Как происходит передача патогенных генетических мутаций через поколения?
Патогенные генетические мутации могут передаваться от одного поколения к другому через генетический материал, передаваемый от родителей к потомкам. Эти мутации могут быть унаследованы от одного или обоих родителей.
Какие генетические изменения могут привести к развитию наследственного рака?
Наследственный рак может возникнуть из-за различных генетических изменений, таких как мутации в определенных опухолевых супрессорных генах или онкогенах, которые контролируют процессы роста и деления клеток.
Как можно определить наличие наследственного рака у человека?
Для определения наследственного рака у человека можно провести генетическое тестирование, которое поможет выявить наличие патогенных генетических мутаций. Также важно обращать внимание на семейный анамнез и регулярно проходить обследования.
Существует ли способ предотвратить развитие наследственного рака?
Хотя невозможно полностью исключить риск развития наследственного рака у лиц с генетическим предрасположением, регулярные профилактические обследования и консультации с врачом могут помочь в раннем выявлении и лечении опухолей, уменьшая таким образом риск развития рака.
Какие заболевания относятся к наследственным раковым синдромам?
К наследственным раковым синдромам относятся такие заболевания, как семейный меланома, наследственный рак молочной железы и яичников, наследственный рак толстой кишки и другие раковые опухоли, развивающиеся из-за наличия определенных генетических мутаций.
Как передаются патогенные генетические мутации, ответственные за наследственные раковые синдромы?
Патогенные генетические мутации, вызывающие наследственные раковые синдромы, могут передаваться из поколения в поколение по наследству. Это значит, что особи, у которых есть такие мутации, могут передавать их своим потомкам с риском развития раковых опухолей.