Иммунитет представляет собой комплекс органов, тканей и биологических процессов, который защищает организм от различных возбудителей, проникающих извне, и уничтожает аномальные и злокачественные клетки. Элементы иммунной системы начинают формироваться на 13-й неделе внутриутробного развития, включая в себя лимфатическую систему, тимус, костный мозг, вилочковую железу, миндалины, аппендикс и селезёнку. Костный мозг генерирует защитные клетки – лимфоциты (особую разновидность лейкоцитов, белых кровяных клеток), которые уничтожают патогены и вырабатывают антитела. Антитела (иммуноглобулины) – специальные белки, которые производятся В-лимфоцитами и служат для нейтрализации возбудителей, попадающих в организм. Они либо самостоятельно уничтожают вирусы и бактерии, либо активируют другие компоненты иммунной системы (фагоциты, ферменты).
Иммунитет бывает врождённым и приобретённым. С помощью собственных лимфоцитов и антител, переданных от матери, организм младенца сразу после рождения способен нейтрализовать патогены. Приобретённый иммунитет формируется после того, как человек переболел инфекционным заболеванием или был привит. Иммунная система «запоминает» патоген и при следующем столкновении с ним быстро производит антитела, которые уничтожают агрессора. Отражение атаки патогенов при помощи лимфоцитов называется клеточным иммунитетом, а защиту антителами — гуморальным иммунитетом.

Вакцинация — один из наиболее надежных способов формирования иммунитета против инфекций
Процессы синтеза защитных клеток и антител в органах иммунной системы являются сложными и многоступенчатыми. Нарушение любого из них может привести к иммунодефицитному состоянию.
Что такое первичный иммунодефицит
Существует около 450 форм врожденных нарушений иммунитета, или генетических ошибок иммунитета, как называют их в последние несколько лет. Первичный иммунодефицит проявляется у детей практически сразу после рождения или в раннем детском возрасте из-за генетических дефектов. Из-за нарушения работы иммунной системы организм не способен бороться с вирусами и бактериями, поэтому дети с первичным иммунодефицитом чаще и серьезнее заболевают ОРВИ, бронхитами, пневмониями, отитами, синуситами. У них быстро развиваются воспалительные процессы, аллергические и аутоиммунные заболевания, а также злокачественные опухоли.
Число людей с первичным иммунодефицитом составляет 1 на 10 тысяч. Однако некоторые ученые считают, что эта цифра недооценена из-за множества нераспознанных случаев. По некоторым оценкам, в мире должно быть примерно 6 миллионов людей с врожденными нарушениями иммунитета. В России этот диагноз подтвержден у 3,5 тысячи человек, но на самом деле людей с ПИД в стране намного больше.
Причины возникновения первичного иммунодефицита
Основной причиной возникновения первичного иммунодефицита является изменение генов, которые были унаследованы от одного или обоих родителей, либо возникли спонтанно. Чаще всего ПИД наследуется по аутосомно-рецессивному типу (когда ребенок получает по одной копии поврежденного гена от каждого из родителей) или х-связанному типу (дефектный ген передается мальчику от его матери). Ученые выделяют более 300 генов, мутации в которых приводят к этим заболеваниям.
Также считается, что врожденные нарушения иммунитета могут возникнуть под воздействием инфекций, которыми ребенок заражается внутриутробно от матери (краснуха, герпес, токсоплазмоз, цитомегаловирус). Во многих случаях определить причину сбоя, который привел к ПИД, вообще не удается.
Классификация первичного иммунодефицита
Большинство медиков и экспертов используют классификацию, предложенную экспертами по первичным иммунодефицитам Международного союза иммунологических обществ. Согласно этой классификации в 2019 году, врождённые дефекты иммунитета делятся на 10 категорий.
Комбинированные иммунодефициты
К ним относятся прежде всего тяжелые комбинированные иммунодефициты (ТКИН), которые чаще всего встречаются у мальчиков. При ТКИН в организме практически нет некоторых видов лимфоцитов ЛимфоцитыОдин из видов лейкоцитов (белых кровяных клеток). К лимфоцитам относятся Т-клетки, отвечающие за уничтожение патогенов и регуляцию иммунного ответа; В-клетки, распознающие вирусы и бактерии и вырабатывающие антитела; и NK-клетки, уничтожающие мертвые и злокачественные клетки организма. — Т-клетки, а также в некоторых случаях — В-клетки и NK-клетки. Эти заболевания проявляются в первые недели или месяцы жизни ребенка диареей, кандидозами, ОРВИ, пневмониями и другими инфекциями, а также автоиммунными заболеваниями и нарушениями метаболизма. Эти болезни характеризуются бесконечными рецидивами и необычно тяжелым течением: например, цитомегаловирусная инфекция, которая у здорового человека чаще всего проходит бессимптомно, у таких детей вызывает осложнения в виде пневмонии и гепатита. Для лечения ТКИН необходима трансплантация костного мозга.
Генетически обусловленные нарушения иммунной системы и сопутствующие симптомы
Среди них выделяются синдромы Вискотта – Олдрича, Неймегена, Луи-Бар, Ди-Джорджи, Кабуки, а также гипериммуноглобулинемия E. Генетические дефекты приводят не только к иммунодефициту, но и к другим патологиям (умственная отсталость, аномалии скелета, повышенный риск развития онкологических и сердечно-сосудистых заболеваний). У детей с этими синдромами наблюдается нарушение функции Т- и В-клеток, часто назначается профилактическое лечение антибиотиками, противогрибковыми и противовирусными препаратами, проводится инъекция иммуноглобулина. При синдромах Вискотта – Олдрича и Неймегена показана трансплантация костного мозга.
Основные нарушения в антительной системе (патология гуморального иммунитета)
К этой категории относятся общая вариабельная иммунная недостаточность и болезнь Брутона. В случае таких заболеваний Т-клетки функционируют нормально, но В-клетки практически отсутствуют, что приводит к невозможности иммунной системы вырабатывать антитела. Обычно симптомы этих состояний проявляются у младенца спустя несколько месяцев после появления, когда количество антител, переданных от матери, начинает снижаться. Пациенты с дефицитом иммунитета часто подвержены инфекциям (ОРВИ, ротавирус, гепатиты), могут иметь аномальные реакции на прививки, заразиться аутоиммунными заболеваниями и развить злокачественные опухоли. В данном случае детям проводят профилактическую инъекцию иммуноглобулина и назначают антибиотики в случае инфекций.
Иммунодефицит с нарушением иммунной регуляции
При наследственных нарушениях происходит дисбаланс в работе иммунной системы. С одной стороны, она становится излишне активной, что приводит к развитию автоиммунных заболеваний, когда органы и ткани собственного организма подвергаются повреждениям. С другой стороны, нарушается защитная система от внешних патогенов. Лечение пациентов с такими формами ПИД включает в себя препараты, которые уменьшают излишнюю активность иммунной системы, а также антимикотики и антибиотики для борьбы с инфекциями.
Врожденные дефекты числа и функций фагоцитов (клеток, которые поглощают патогенные микроорганизмы)
К таким заболеваниям можно отнести нейтропении и хроническую гранулёматозную болезнь (ХГБ), которые проявляются частыми инфекциями, анемией, воспалительными процессами в лёгких, печени, лимфоузлах и ЖКТ. Лечение включает в себя приём антибиотиков, противогрибковых средств и иммуномодуляторов. Пациентам с ХГБ чаще всего рекомендуется трансплантация костного мозга.
Дефекты врождённого иммунитета
У этих заболеваний отмечаются нарушения в механизмах противовирусной защиты, недостаток лимфоцитов и антител. Из-за этого организм становится уязвимым перед микобактериями (что вызывает бронхит, туберкулёз и хронические заболевания лёгких), а также перед вирусными инфекциями. При таких состояниях показаны антибактериальная терапия и введение иммуноглобулина.
Аутовоспалительные синдромы
У людей с такими патологическими синдромами иммунная система слишком сильно реагирует на раздражители. Например, при данных заболеваниях постоянно повышается температура и возникают воспалительные процессы, даже если инфекции нет. При аутоиммунных синдромах используют лекарства, которые подавляют активность определенных клеток иммунитета.
Недостатки работы системы комплемента
Комплементарная система – часть иммунной обороны, включающая в себя ферменты, необходимые для эффективной борьбы с инфекциями. Если произойдет сбой в синтезе этих ферментов или нарушится их функционирование, человеческий организм будет менее способен справляться с различными инфекциями, возникают воспаления и развиваются аутоиммунные заболевания. Одним из серьезных проявлений дефектов комплемента является наследственный лихорадочный отек Квинке, который представляет собой угрозу жизни и возникает у людей с иммунодефицитом без явных причин. В случае этого заболевания пациенту назначают дополнительные ферменты, проводят плазмаферез и необходимую антибактериальную терапию.
Дефицит костного мозга
Это заболевания, связанные с нарушением процесса образования крови, включая различные виды анемии Фанкони, врожденные дискератозы и синдромы недостаточности костного мозга. В зависимости от вида и тяжести заболевания пациентам назначают лекарства для стимуляции кроветворения, переливают нужные компоненты крови, проводят трансплантацию костного мозга.
Фенокопии первичных иммунодефицитов
В эту группу входят все вышеперечисленные состояния иммунодефицита. Они выделяются в отдельную группу из-за спонтанных мутаций, которые не могут быть унаследованы.
Признаки первичного иммунодефицита
В большинстве случаев первичный иммунодефицит проявляется уже в первые недели или месяцы жизни, однако часто такие состояния остаются недиагностированными из-за неправильной интерпретации симптомов как незрелости иммунитета у младенцев.

По оценкам специалистов, от 70 до 90% случаев первичного иммунодефицита остаются нераспознанными
Синдромы, входящие в обширную группу ПИД, могут проявляться различными симптомами, но иммунологи выделяют несколько признаков, наличие которых с большой вероятностью позволяет подозревать врожденные дефекты иммунитета.
Основные признаки первичного иммунодефицита:
- частые инфекционные заболевания и воспалительные процессы: восемь и более гнойных отитов, два или более тяжелых синусита, две или более пневмонии в течение года;
- генерализованная форма заболеваний (быстрое распространение инфекций на большое количество органов и систем организма), нетипичное течение заболеваний;
- плохая чувствительность к антибактериальной терапии: необходимость длительного (более 2 недель) приема антибиотиков или их внутривенного введения;
- нарушения пищеварения, продолжительная диарея с потерей веса;
- частые абсцессы (гнойные воспаления) кожи или других органов, грибковые инфекции слизистых оболочек и кожи (кандидозы);
- повышение температуры тела без наличия других признаков инфекции или, наоборот, отсутствие лихорадки при выраженном воспалительном процессе;
- аутоиммунные заболевания, врожденные пороки развития сердца, органов ЖКТ, скелета;
- серьезные и нетипичные осложнения после вакцинации и хирургических вмешательств.
Если у вашего ребёнка обнаружены два или более признака из приведенного списка, важно обратиться к врачу, чтобы исключить или подтвердить наличие первичного иммунодефицита.
Кому следует обратиться при подозрении на первичный иммунодефицит?
Диагностику и лечение первичного иммунодефицита проводит аллерголог-иммунолог. Для уточнения причин и формы ПИД может понадобиться помощь генетика, а для лечения сопутствующих заболеваний – консультация эндокринолога, инфекциониста, педиатра, дерматолога. Подробно и внимательно выслушав жалобы, изучив анамнез ребёнка и его семьи, врач назначит план обследования, включающий лабораторные и инструментальные исследования, в том числе генетические тесты.
Лабораторная диагностика
Проверка крови помогает выявить снижение уровня лейкоцитов.
В анализе крови можно обнаружить уменьшение белка при иммунодефиците.
При подозрении на ПИД проводится исследование на антитела класса М, G и А для оценки работы гуморального иммунитета и различных видов лимфоцитов, чтобы определить эффективность клеточного иммунитета.
Для подтверждения диагноза и выявления причин иммунодефицитного состояния необходимо провести молекулярно-генетический анализ. При подозрении на конкретную форму ПИД следует провести исследование генов, ответственных за данное нарушение иммунитета. Если мутация не найдена, то требуется выполнить полное экзомное или полное геномное секвенирование для уточнения типа ПИД. Экзомное секвенирование – это анализ, который помогает расшифровать гены, участвующие в кодировании белков, а геномное секвенирование – более объемное исследование, которое также анализирует “молчаливые” участки генома, не участвующие в кодировании.
Определение недостатков в Т-клеточном и В-клеточном элементах иммунитета также упрощается анализом на обнаружение ДНК TREC и KREC. Это небольшие участки, которые удаляются из цепи ДНК в процессе созревания Т- и В-клеток. По их количеству можно узнать, достаточно ли этих лимфоцитов для нормального функционирования иммунной системы.
Диагностика с использованием инструментов
Кроме этого, пациенту могут поручить прохождение УЗИ, компьютерной томографии или рентгенографии, чтобы определить, насколько пострадали внутренние органы из-за нарушений в иммунитете и сопутствующих заболеваниях.
Лечение первичного дефицита иммунитета
Для пациентов с первичным иммунодефицитом очень важно избегать заражений и вакцинации живыми вакцинами (против полиомиелита, ветрянки, паротита, кори, туберкулеза). Лечение инфекционных заболеваний проводится антибиотиками, иногда назначаются профилактические курсы антибактериальной терапии. Если иммунодефицит вызван дефицитом защитных антител, пациентам назначают иммуноглобулины, которые увеличивают организму стойкость.
Для большинства форм первичного иммунодефицита показана трансплантация костного мозга или гемопоэтических стволовых клеток, которые он производит. В последние годы также активно развиваются генетические методы лечения первичных иммунодефицитов.
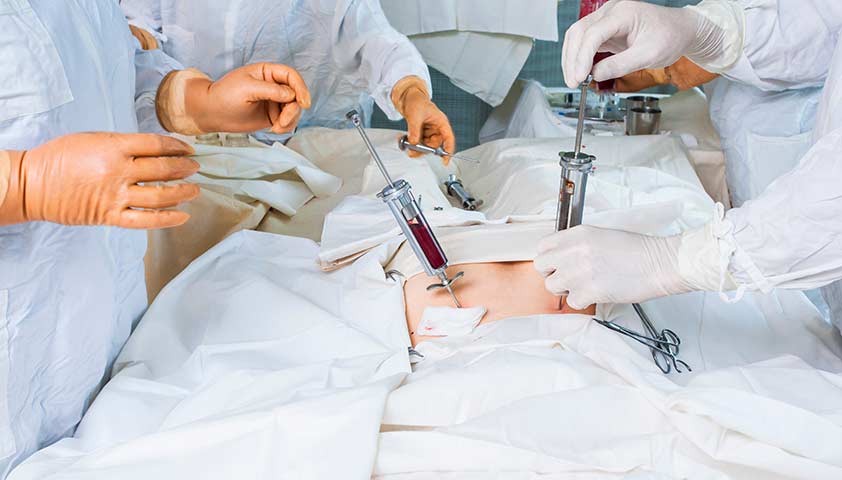
Процедуры трансплантации костного мозга
Боновый мозг порождает гемопоэтические (кровообразующие) стволовые клетки, из которых впоследствии складываются все элементы крови, включая и лимфоциты, необходимые для правильной работы иммунной системы. Успешная трансплантация доноровского бонового мозга или его стволовых клеток «перезагружает» кровный процесс человека с ПИД, в организме получателя ПолучательЧеловек, которому переливают донорскую кровь или пересаживают донорский орган. начинает производиться достаточное количество нормально функционирующих лимфоцитов. Обычно это происходит по следующему плану.
В начале выбирается донор, который должен быть максимально совместим с реципиентом, иначе организм принимающего отвергнет пересаженные клетки. Совместимость определяется наличием одинаковых антигенных комплексов системы HLA – набора белков-антигенов, которые находятся на поверхности клеток и регулируют иммунный ответ. У донора забирают костный мозг из тазовых костей при помощи специальных игл. Процедура проводится под анестезией и совершенно безболезненна и безопасна даже для детей. Существует альтернативный способ: донору подвергается специальная обработка, после которой в его крови появляется большое количество стволовых клеток. Затем их собирают с помощью специального оборудования.
Лечение пациентов с ПИД перед пересадкой органов включает в себя применение химиотерапии, которая разрушает кроветворную систему, так как незрелый иммунитет может вызвать отторжение имплантированного материала.
Во время и после операции пациент находится в стерильной палате, чтобы предотвратить инфекции. Ему также переливают тромбоконцентрат и эритроцитную массу – препараты, содержащие тромбоциты и эритроциты, которых ему не хватает при восстановлении кровеносной системы. Даже при успешном результате процедуры пациент остается под наблюдением врача и нуждается в регулярном осмотре.
Родители не вправе стать донорами костного мозга для своих детей. Как доноры могут выступать только братья и сёстры, совместимые с реципиентом.
Не всегда трансплантация костного мозга приносит положительные результаты – в 20–50% случаев организм получателя атакует клетки донора, считая их чужеродными, это называется реакцией “трансплантат против хозяина” (РТПХ). В лучшем случае это приводит к возвращению организма к его первоначальному иммунодефицитному состоянию. В худшем – клетки начинают нападать на себя, что похоже на аутоиммунное заболевание. Для подавления РТПХ применяют препараты, подавляющие иммунитет.
Генная терапия
Процедура генной терапии включает в себя использование собственных стволовых клеток пациента, а не донорских. У людей с первичным иммунодефицитом (ПИД) извлекают стволовые клетки, внедряют здоровую копию нужного гена с помощью вируса, который исправляет дефект, приводящий к иммунодефициту. Затем обработанный материал пересаживается обратно пациенту. Этот метод исключает необходимость в трансплантации костного мозга, однако он сопряжен с риском развития лейкемии из-за использования вирусов для передачи здорового гена. В настоящее время такая терапия считается экспериментальной и подходит для лечения не всех форм ПИД, но в будущем она, вероятно, сможет заменить пересадку костного мозга.
Прогноз первичного иммунодефицита
Прогноз зависит от механизма развития заболевания и скорости установления диагноза с началом лечения. У пациентов с тяжелыми комбинированными иммунодефицитами благоприятный результат возможен, если правильный диагноз был установлен в первые 3 месяца жизни и последовательно проведена трансплантация костного мозга. В таких случаях выживаемость детей достигает от 90 до 95%. Без необходимой терапии 98% детей с данным диагнозом умирают в первые 2 года жизни.
Пациенты с дефектом комплемента или дефицитом антител, при раннем выявлении и адекватной терапии, в большинстве случаев имеют благоприятный прогноз. При ошибках в клеточном иммунитете и иммунодефицитах, связанных с синдромальными проявлениями, прогноз зависит от множества факторов.
Меры по профилактике первичного иммунодефицита
Не существует специфической профилактики первичных иммунодефицитов, так как эти состояния вызваны генетическими сбоями, на которые невозможно повлиять.
Для снижения риска рождения ребенка с ПИД будущие родители могут пройти скрининг на наиболее распространенные генетические мутации до зачатия. Это особенно важно для тех, у кого в семье были случаи заболеваний, включая иммунодефицит.
Определение вероятности наличия врожденных заболеваний, включая синдромы, связанные с первичным иммунодефицитом, можно провести с помощью неинвазивных методов исследования плода: комбинированный скрининг в 1-м и 2-м триместрах, а также НИПТ – неинвазивные пренатальные тесты. Если вероятность развития генетических заболеваний высока, тогда проводят инвазивные процедуры, такие как исследование хориональных ворсин и околоплодных вод, которые помогают сделать точный диагноз.
Сложные формы первичного иммунодефицита, а также некоторые другие врожденные нарушения иммунитета, легче выявить сразу после рождения ребенка с помощью теста на TREC и KREC. Например, в США это исследование входит в программу скрининга новорожденных. Раннее выявление этих заболеваний дает больше шансов на успешное лечение и сохранение качества жизни.
Источники
- Болков М. А., Тузанкина И. А., Шинвари Х. З., Черемохин Д. А. Классификация врожденных нарушений иммунитета человека, пересмотренная экспертами комитета Международного союза иммунологических обществ в 2019 году. Российский иммунологический журнал. 2021. №24(1). С. 7–68.
- Первичные иммунодефициты с преимущественной дефицитарностью синтеза антител: клинические рекомендации. Российская ассоциация аллергологов и клинических иммунологов, Национальная ассоциация экспертов в области первичных иммунодефицитов. 2022.
- Фернандез Дж. Обзор иммунодефицитных состояний. MSD. 2023.
- Buckley R. H. Молекулярные дефекты при тяжелой комбинированной иммунодефицитности человека и подходы к иммунной реконструкции. Годовой обзор иммунологии. 2004. Том 22. С. 625–655. doi:10.1146/annurev.immunol.22.012703.104614
- Bousfiha A., Jeddane L., Picard C., и др. Врожденные ошибки иммунитета человека: обновление ИУИС фенотипических классификаций 2019 года. J Клиническая иммунология. 2020. Том 40(1). С. 66–81. doi:10.1007/s10875-020-00758-x
- Meyts I., Bousfiha A., Duff C., и др. Основные иммунодефициты: десятилетие прогресса и многообещающее будущее. Front Immunol. 2021. Том 18:11. С. 625753. doi:10.3389/fimmu.2020.625753
Осложнения первичного иммунодефицита
При первичном иммунодефиците человек сталкивается с рядом проблем, связанных с нарушениями иммунной системы. Осложнения могут проявляться в различных формах и иметь серьезные последствия для здоровья пациента.
- Инфекции: ослабленная иммунная система делает организм более уязвимым для различных инфекций, что может привести к частым бактериальным, вирусным и грибковым заболеваниям.
- Аутоиммунные болезни: нарушения в работе иммунной системы могут привести к автоагрессии, когда организм начинает нападать на свои собственные ткани и клетки, вызывая различные аутоиммунные заболевания.
- Замедленное заживление ран: из-за сниженного иммунного ответа у пациентов с первичным иммунодефицитом процесс заживления ран и травм может быть замедленным и осложненным.
- Аллергические реакции: нарушения в иммунной системе могут повысить чувствительность к различным аллергенам, что приводит к развитию аллергических реакций и астме.
Для выявления осложнений первичного иммунодефицита и их своевременного лечения необходимо использовать современные методы диагностики и комплексное лечение, направленное на поддержание функций иммунной системы и предотвращение осложнений.
Современные методы диагностики первичного иммунодефицита
Современные методы диагностики первичного иммунодефицита включают в себя широкий спектр исследований: от общеклинических анализов крови и мочи, до молекулярно-генетических исследований, которые позволяют выявлять изменения в генах, ответственных за функционирование иммунной системы.
С помощью современных методов диагностики возможно провести комплексное исследование организма пациента, чтобы точно определить наличие и тип первичного иммунодефицита. Это позволяет специалистам разрабатывать индивидуальную программу лечения в зависимости от выявленных особенностей заболевания.
Особенности лечения первичного иммунодефицита у детей и взрослых
Лечение первичного иммунодефицита у детей и взрослых имеет свои особенности в зависимости от возраста пациента. В данной статье рассмотрим различия в подходах к лечению этого заболевания у пациентов разного возраста.
Дети:
Дети с первичным иммунодефицитом требуют более осторожного и комплексного подхода к лечению. Иммунодефицит у детей может проявляться более ярко и чаще приводить к осложнениям. Поэтому у них обычно используются более активные методы лечения, такие как иммуномодуляторы и стероиды, а также рекомендуется более частое наблюдение специалистов.
Взрослые:
У взрослых пациентов с первичным иммунодефицитом лечение может быть более направленным на поддержание иммунной системы и профилактику осложнений. Взрослым пациентам чаще рекомендуется использование специальных иммуномодуляторов и антибиотиков для профилактики инфекций. Кроме того, у взрослых больше внимания уделяется психологической поддержке, так как заболевание может оказывать сильное воздействие на психическое состояние.
Важно помнить, что лечение первичного иммунодефицита должно быть индивидуализированным и проводиться под постоянным наблюдением врачей, чтобы обеспечить наилучший результат и качество жизни пациента.
Психологическая поддержка пациентов с первичным иммунодефицитом
Моральная помощь и психологическая поддержка играют важную роль в жизни пациентов с первичным иммунодефицитом. Они помогают справиться с трудностями, с которыми сталкиваются люди, страдающие от данного заболевания. Психологическая поддержка со стороны близких, друзей, врачей и специалистов помогает пациентам чувствовать себя менее изолированными и одинокими, улучшает их психологическое состояние и качество жизни.
Эмоциональное состояние пациентов с первичным иммунодефицитом часто подвергается стрессу из-за необходимости постоянного наблюдения за своим здоровьем, принятия медикаментов и регулярных посещений врача. Психологическая поддержка помогает пациентам выработать стратегии управления стрессом, развить позитивное мышление и научиться принимать свое состояние.
Групповая терапия также может стать эффективным инструментом психологической поддержки для пациентов с первичным иммунодефицитом. Общение с людьми, страдающими от того же заболевания, позволяет им обмениваться опытом, избегать чувства одиночества и находить поддержку среди своих сверстников.
Понимание и поддержка со стороны окружающих играют также значительную роль в психологическом благополучии пациентов с первичным иммунодефицитом. Друзья, семья и коллеги, которые проявляют понимание, терпимость и поддержку, помогают пациентам чувствовать себя более комфортно и уверенно в себе.
Видео по теме:
Вопрос-ответ:
Какие органы и ткани включаются в иммунную систему?
Иммунная система включает в себя лимфатическую систему, тимус, костный мозг, вилочковую железу, миндалины, аппендикс и селезенку.
Когда начинают формироваться основные элементы иммунной системы?
Основные элементы иммунной системы начинают формироваться на 13-й неделе внутриутробного развития.
Что выпускает костный мозг для защиты организма?
Костный мозг вырабатывает защитные клетки – лимфоциты, которые уничтожают патогены и синтезируют антитела.
Чем служат антитела в организме?
Антитела, или иммуноглобулины, вырабатываемые В-лимфоцитами, служат для нейтрализации патогенов, либо помогают привлечь другие элементы иммунной системы для борьбы с инфекцией.