Щитовидная железа вырабатывает тиреоидные гормоны — ТЗ (трийодтиронин) и Т4 (тироксин), которые воздействуют на практически все важные процессы в организме: метаболизм, поддержание веса, сердечный ритм и температуру тела, синтез витаминов и другое.
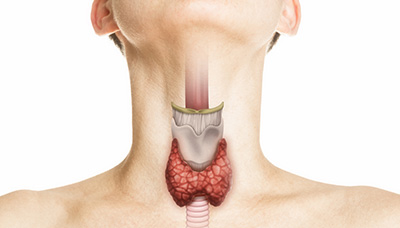
Щитовидная железа — небольшой орган в виде бабочки, расположенный у основания шеи
Работу железы регулирует гипофиз по принципу обратной связи. Он вырабатывает тиреотропный гормон (ТТГ), который влияет на активность щитовидной железы. При недостаточной работе железы (когда она вырабатывает меньше Т4, чем необходимо), гипофиз реагирует на это увеличением выделения ТТГ для стимуляции работы органа. В случае увеличения уровня Т4 концентрация ТТГ снижается, и щитовидная железа начинает вырабатывать меньше гормона.
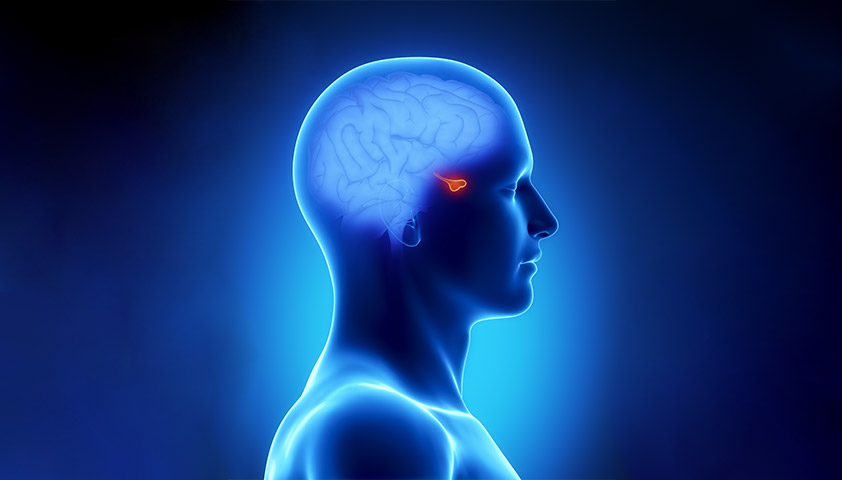
Гипофиз — это железа размером с горошину, которая расположена в основании головного мозга
При нормальном функционировании гипофиза и щитовидной железы организму удается поддерживать оптимальный уровень тиреоидных гормонов. Однако иногда работа щитовидной железы нарушается. Если щитовидная железа вырабатывает недостаточное количество гормонов, это называется гипотиреозом, а избыточное количество – гипертиреозом (тиреотоксикозом).
Понятие подострого тиреоидита щитовидной железы
Подострый тиреоидит — это воспаление щитовидной железы, которое может возникнуть как осложнение вирусных инфекций и иметь рецидивы.
Это заболевание имеет сезонный характер: осенью и зимой фиксируется значительное количество новых случаев подострого тиреоидита.
Тиреоидит, который чаще всего встречается у женщин в возрасте от 20 до 50 лет, может быть вызван генетической предрасположенностью.
Подострый тиреоидит был описан в 1904 году швейцарским хирургом Фрицем де Кервеном и получил название тиреоидита де Кервена в его честь.
В Международной классификации болезней 10-го пересмотра (МКБ-10) подострый тиреоидит закодирован как Е06.1.
Причины возникновения заболевания
Предполагается, что подострый тиреоидит может быть вызван такими вирусами как вирус эпидемического паротита, вирус Коксаки, аденовирусы, эховирусы, вирусы гриппа, включая вирус H1N1, вирус Эпштейна-Барр, а также коронавирус SARS-CoV-2.
Кажется, вирусные частицы проникают внутрь клеток щитовидной железы, вызывая производство атипичных белков. Иммунная система реагирует на них, производя антитела, которые атакуют клетки органа, вызывая воспаление. Это приводит к нарушению функции щитовидной железы из-за повреждения её клеток и некорректного взаимодействия с гипофизом.
Тиреоидит может также возникнуть из-за употребления без контроля йода или левотироксина натрия – синтетического аналога гормона Т4 щитовидной железы.
Разновидности подострого тиреоидита щитовидной железы
Медики могут определять два разных заболевания как подострый тиреоидит, при этом повреждение ткани органа имеет различные особенности.
Заболевание считается подострым, если его симптомы проявляются длительное время, но не переходят в хроническую форму, в отличие от острого течения. Подострое заболевание, как правило, сопровождается умеренным повышением температуры и менее выраженными симптомами.
Подострые тиреоидиты:
- Гранулёматозный тиреоидит де Кервена является формой подострого воспаления щитовидной железы. Инфекция места разрушенных клеток приводит к формированию очагов воспаления в виде гранул. Это вирусное заболевание.
- Лимфоцитарный тиреоидит, также известный как болезнь безболезненный тиреоидит, характеризуется лимфоцитарной инфильтрацией щитовидной железы во время заболевания. Это автоиммунное заболевание.
В десятой редакции Международной классификации болезней безболевой подострый тиреоидит обозначается кодом E06.1.
Признаки подострого тиреоидита
Болезнь де Кервена, как правило, протекает как типичное воспалительное заболевание. Например, в начальной стадии развития подострого тиреоидита – примерно через 4-6 недель после перенесенной вирусной инфекции – пациенты могут замечать у себя ранние симптомы воспаления.
Ранние признаки подострого тиреоидита:
- слабость,
- усталость,
- повышенная температура тела (37,1–38,0 °C),
- боль в горле и мышцах.
Затем появляется боль в области шеи спереди (там, где расположена щитовидная железа), которая отдает за ухо, в шею, затылок. Также может возникать боль при глотании и повороте головы. В это время щитовидная железа немного увеличена, болит при надавливании пальцами, может быть уплотненной.
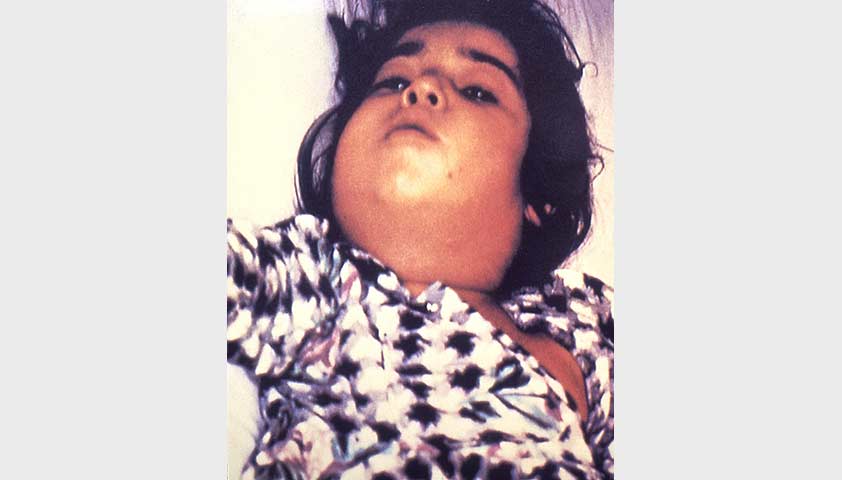
При подостром тиреоидите боль в области передней части шеи возникает из-за отека и растяжения капсулы щитовидной железы
Температура, как правило, достигает 38–40 °C. Состояние сопровождается слабостью, потливостью, раздражительностью. Если в этот период болезни сдать анализ крови, он покажет увеличение скорости оседания эритроцитов (СОЭ) до 40–60, а иногда и до 100 мм/ч, при нормальном уровне лейкоцитов и незначительном повышении лимфоцитов.
С развитием болезни щитовидная железа продолжает увеличиваться и возникают сильные боли в области передней части шеи. В это время происходит разрушение поврежденной ткани щитовидной железы и в кровь в больших количествах поступают тиреоидные гормоны, которые орган синтезировал ранее, до начала воспаления. Это состояние называется тиреотоксикозом.
Признаки гипертиреоза:
- слабость;
- повышенное потоотделение;
- раздражительность;
- тенденция к слезам;
- нервозность;
- проблемы со сном;
- ускоренное сердцебиение;
- дрожь рук – дрожание пальцев и кистей;
- повышение температуры тела до 38°С;
- потеря веса.
Характеристика заболевания. Стадии развития подострого тиреоидита
В редких случаях болезнь прогрессирует очень быстро: достигает пика за 3-4 дня и полностью проходит в течение недели.
Гораздо чаще подострый тиреоидит протекает постепенно, сменяя несколько этапов.
Этапы развития подострого тиреоидита:
- Период тиреотоксической стадии может длиться от 3 до 10 недель. В этот период происходит временное увеличение уровня гормонов щитовидной железы, что называется тиреотоксикозом. После истощения запасов тиреоидных гормонов в крови этот период заканчивается.
- Период эутиреоидной стадии продолжается в среднем от 1 до 3 недель. На этой стадии уровень гормонов щитовидной железы в крови восстанавливается и нормализуется.
- Период гипотиреоидной стадии может длиться от 2 до 6 месяцев и сопровождается снижением уровня тиреоидных гормонов.
- Период выздоровления характеризуется возвращением уровня гормонов щитовидной железы к норме. Клетки органа начинают восстанавливаться, и его функция нормализуется.
В зависимости от состояния щитовидной железы выделяются различные стадии болезни.
Стадии воспаления органа при подостром тиреоидите:
- В начальном этапе происходит увеличение кровотока к щитовидной железе, увеличение её объема и утолщение оболочки.
- В следующей стадии происходит разрыв мембраны фолликулов щитовидной железы, при этом их содержимое выходит в окружающее пространство, а на месте разрушенных клеток возникают очаги воспаления в виде узлов – гранулем.
- В конечной стадии происходит образование фиброза на месте воспаления и рубцевание или восстановление органа.
Подострый тиреоидит может иметь разную тяжесть.
Существующие стадии подострого тиреоидита:
- Небольшая. Слабая боль в одной из частей щитовидной железы, небольшая слабость и повышение температуры. При этом уровень СОЭ (скорость оседания эритроцитов) увеличивается примерно до 35 мм/ч.
- Средняя. Выраженная боль в щитовидной железе, излучающая в ухо. Периодические боли в суставах и мышцах, повышение температуры до 38 °C, а также увеличение уровня СОЭ.
- Тяжелая. Острая боль в обеих частях щитовидной железы, излучающая в уши и нижнюю челюсть. Боль при глотании, температура выше 38 °C. Уровень СОЭ более 50 мм/ч.
У некоторых людей (по разным данным, от 5 до 25% пациентов) вместо выздоровления может развиться первичный гипотиреоз – снижение функции щитовидной железы.
Также у части пациентов может развиваться подострый тиреоидит с рецидивирующим течением (то есть возникающий повторно). Это происходит в 1–4% случаев заболевания.
Диагностика подострого тиреоидита
Основываясь на жалобах, анамнезе и результатам специальных методов, врач имеет возможность поставить диагноз подострого тиреоидита. К таким методам относятся физический осмотр пациента, пальпация щитовидной железы, анализы крови и инструментальное обследование.
Анализ анамнеза при подостром тиреоидите
Подозрение на подострый тиреоидит возникает, если пациент упоминает о перенесенной вирусной инфекции, после чего появляются признаки тиреотоксикоза, такие как повышение температуры до 38°C, значительное снижение веса при обычном питании и здоровом аппетите и другие.
Физическое обследование пациента при подостром тиреоидите
Подострый тиреоидит может быть определен врачом по увеличенной щитовидной железе и изменениям в ее ткани, характеризующимся участками повышенной плотности.

При подостром тиреоидите объем щитовидной железы может увеличиваться
Однако во время глотания железа перемещается и не связана с окружающими тканями, а лимфатические узлы подчелюстного и шейного регионов не увеличены. При пальпации органа пациент испытывает острую боль.
Инструментальные исследования при подостром тиреоидите
При подозрении на подострый тиреоидит для дифференциальной диагностики с другими заболеваниями щитовидной железы рекомендуется провести УЗИ органа.
Ультразвуковые признаки подострого тиреоидита:
- Рост объема щитовидной железы (нормальные значения для мужчин – 25 см3, для женщин – 18 см3);
- Неравномерное строение ткани органа или области с пониженной плотностью (указывающие на низкую плотность железы) в одной или обеих долях щитовидной железы.
Также рекомендуется провести сцинтиграфию щитовидной железы. Этот метод позволяет получить изображение, на котором отображаются изменения в ткани органа. Для этого в вену вводится радиоактивный препарат (натрия пертехнетат – изотоп радиоактивного металла технеция), который попадает в щитовидную железу с кровотоком. Железа захватывает препарат, а специальное устройство регистрирует его излучение и преобразует его в изображение.
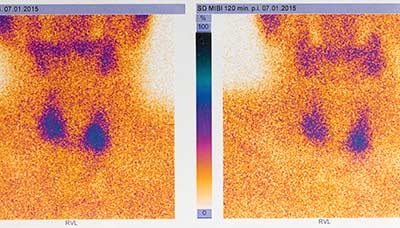
Зона воспаления на изображении выделена синим цветом: она не способна удерживать вещество, что означает потерю своей функции.
Лабораторные исследования при подостром тиреоидите
Если у вас подозрение на подострый тиреоидит, вам также рекомендуется пройти клинический анализ крови с определением лейкоцитарной формулы и СОЭ.
Повышенный уровень СОЭ выше 40–60 мм/ч (иногда — выше 100 мм/ч) может указывать на заболевание. При этом количество лейкоцитов и лейкоцитарная формула, как правило, остаются в норме. Иногда уровень лейкоцитов может быть увеличен.
Если подострый тиреоидит находится на тиреотоксической стадии, рекомендуется сдать анализы на гормоны для подтверждения диагноза.
У примерно половины пациентов с субстратным тиреоидитом проявляется болезнь начальной тиреотоксической стадией. В это время щитовидные гормоны (Т3 и Т4) в большом количестве высвобождаются из поврежденных клеток щитовидной железы и попадают в кровь. Поэтому анализ крови может указать на увеличение уровней гормонов Т3 и Т4 и снижение уровня гормона гипофиза ТТГ (порой – нормальный уровень ТТГ).
Также у большинства пациентов с субстратным тиреоидитом в течение нескольких недель после возникновения симптомов болезни увеличивается уровень антител к белку тиреоглобулину (АТ-ТГ). Их производят клетки щитовидной железы, чтобы в дальнейшем синтезировать из этого белка щитовидные гормоны.
Через несколько месяцев после болезни антитела к тиреоглобулину обычно исчезают и больше не выявляются в крови.
Рекомендация для уже выявленных случаев подострого тиреоидита – провести анализ уровня ТТГ и Т4 в крови.
Эти результаты помогут врачу определить, развился ли у пациента гипотиреоз (недостаточная функция щитовидной железы) и назначить заместительную гормональную терапию при необходимости.
Критерии диагностики подострого тиреоидита
Для установления диагноза подострого тиреоидита применяют основные и дополнительные диагностические критерии.
Основные диагностические критерии:
- Увеличение объема и болезненность щитовидной железы при пальпации;
- Увеличение скорости оседания эритроцитов (СОЭ) в общем анализе крови (более 10-12 мм/час).
Дополнительные диагностические критерии:
- уменьшение захвата йода щитовидной железой,
- временный тиреотоксикоз,
- ультразвуковое изображение подострого тиреоидита,
- характерные результаты тонкоигольной аспирационной биопсии для подострого тиреоидита,
- низкое содержание антител к щитовидной железе или их полное отсутствие.
Подострый тиреоидит можно уверенно диагностировать только в случае совпадения у пациента обоих основных критериев и любых двух дополнительных критериев из списка.
Дифференциальная диагностика подострого тиреоидита и других заболеваний щитовидной железы
Для различения подострого тиреоидита от острого (воспаление щитовидной железы, вызванное вирусами, бактериями, грибками или травмой), врач анализирует следующие показатели:
- изменение температуры организма: при остром тиреоидите обычно проявляется лихорадка — значительные (в 3-4°C) скачки температуры тела несколько раз в течение суток; при подостром тиреоидите, обычно, таких изменений температуры не наблюдается;
- боль в области шеи: при остром тиреоидите чувствуется сильно, а при подостром — гораздо менее выраженно.
Различить подострый и острый тиреоидиты, а также отличить их от анапластической карциномы (агрессивной злокачественной опухоли щитовидной железы) помогает тонкоигольная аспирационная биопсия. Исследование проводят так: под контролем УЗИ специальной тонкой иглой, надетой на шприц, прокалывают узел щитовидной железы и аспирируют (засасывают) его содержимое. Полученный материал наносят на предметные слайды и изучают.
Подострый тиреоидит характеризуется появлением в биопсийном материале гигантских клеток (полинуклеарные макрофаги) и эпителиоидных клеток (мононуклеарные фагоциты). Эти признаки указывают на наличие иммунного ответа на воспалительный процесс.
Для различия подострого тиреоидита от тиреоидита Риделя (аутоиммунного заболевания щитовидной железы, при котором орган увеличивается и «припаивается» к окружающим тканям), врач может обращать внимание на боль в области щитовидной железы. Если при продолжительном применении глюкокортикостероидов боль сохраняется, возможно, это уже тиреоидит Риделя.
Для идентификации подострого тиреоидита важен Крайлевский тест, который отличает данное заболевание от остальных заболеваний щитовидной железы. Для проведения данного теста пациенту назначается 20–30 мг преднизолона в сутки (10 мг на 2–3 приёма). Через 1–3 дня производится проверка, осталась ли боль в области шеи. Если это подострый тиреоидит, то болезненность должна уменьшиться, а скорость оседания эритроцитов (СОЭ) должна снизиться.
Методы лечения подострого тиреоидита
Согласно клиническим рекомендациям, подострый тиреоидит, как правило, подвергается консервативному лечению без необходимости операции: используются нестероидные противовоспалительные препараты и глюкокортикостероиды. При необходимости в тиреотоксической фазе также могут применяться бета-адреноблокаторы.
Препараты без стероидов, которые борются с воспалением, помогают справиться с болью и уменьшить воспалительные процессы. При полном исчезновении болезненности в области щитовидной железы у пациента, снижении температуры тела и нормализации показателя СОЭ, дозу лекарства уменьшают постепенно, а затем полностью отменяют.
Глюкокортикостероиды — это искусственные аналоги гормонов надпочечников. Они помогают прекратить воспалительные процессы, обладают иммунодепрессивным действием и антиаллергическим эффектом. При подостром тиреоидите врач назначает данные препараты на определенный период, обычно около 2-3 месяцев.
Бета-адреноблокаторы — это лекарства, которые воздействуют на работы сердечной мышцы. В период тиреотоксикоза пациенты часто страдают от учащенного сердцебиения. Для устранения этого симптома прописывают бета-адреноблокаторы.
Антибиотики бесполезны для лечения подострого тиреоидита, так как его вызывают вирусные инфекции. Если у пациента развился гипотиреоз из-за подострого тиреоидита, целесообразно назначить заместительную гормональную терапию на 3–6 месяцев до восстановления функции щитовидной железы.
Кто специализируется на лечении подострого тиреоидита
Эндокринолог занимается диагностикой и лечением подострого тиреоидита.
Этот врач специализируется на лечении заболеваний эндокринной системы, куда входят железы внутренней секреции, вырабатывающие гормоны, регулирующие работу внутренних органов и важные процессы в организме, такие как обмен веществ и поддержание стабильной температуры тела. Щитовидная железа также относится к железам внутренней секреции.
При посещении эндокринолога, возможно, будет подозрение на воспаление щитовидной железы, обнаружение симптомов и назначение лечения, обычно после проведения дополнительных исследований: УЗИ щитовидной железы и анализов крови на гормоны.
Прогноз подострого тиреоидита. Возможные осложнения. Профилактика
Для большинства пациентов (примерно 90%) прогноз при подостром тиреоидите обычно благоприятный: заболевание обычно проходит самостоятельно, и функция щитовидной железы полностью восстанавливается. Однако ткань органа может претерпеть изменения: на месте прежних воспаленных областей железы могут появиться рубцы.
Редко (в 2,8–4% случаев) возможно повторное обострение подострого тиреоидита, то есть повторное развитие заболевания.
Приблизительно 10% из числа пациентов, перенесших подострый тиреоидит, сталкиваются с проблемой стойкого гипотиреоза, при котором щитовидная железа производит меньше гормонов, чем требуется для организма. В случае возникновения этого осложнения, пациенту необходимо постоянно принимать гормональный препарат. Такое лечение помогает частично компенсировать утраченную функцию щитовидной железы.
Для заместительной гормональной терапии используются препараты с активным веществом – левотироксин натрия, который является синтетической формой гормона Т4.
Для снижения риска развития подострого тиреоидита необходимо своевременно лечить вирусные заболевания.
Специфика лечения подострого тиреоидита у беременных
В данном разделе мы обсудим уникальные аспекты лечения подострого тиреоидита у женщин в период беременности. Важно учитывать особенности организма будущей матери при выборе методов и стратегии лечения данного заболевания.
| Витамины и минералы | Имеют важное значение в профилактике и лечении подострого тиреоидита у беременных. |
| Питание | Необходимо балансировать рацион продуктами, богатыми витаминами и минералами, для поддержания здоровья щитовидной железы. |
| Контроль за психоэмоциональным состоянием | Стресс и негативные эмоции могут усугубить течение подострого тиреоидита у беременных, поэтому важно поддерживать хорошее психическое здоровье. |
Кроме того, необходимо обратить внимание на возможные побочные эффекты лечения подострого тиреоидита у беременных и выбрать оптимальные методы, не наносящие вред здоровью матери и плода. Участие квалифицированных специалистов в процессе лечения является ключевым фактором для успешного и безопасного протекания данного периода.
Роль витаминов и минералов в профилактике подострого тиреоидита
При изучении проблемы подострого тиреоидита нельзя не обратить внимание на роль витаминов и минералов в профилактике этого заболевания. Они играют важную роль в поддержании работы щитовидной железы и общего здоровья организма, что может снизить вероятность возникновения подострого тиреоидита.
Витамины и минералы, такие как йод, селен, цинк, витамины группы В и витамин D, способствуют нормальной функции щитовидной железы и иммунной системы. Недостаток этих веществ может привести к дисбалансу гормонов и ухудшению работы щитовидки, что может способствовать развитию подострого тиреоидита.
- Йод – основной элемент для синтеза гормонов щитовидной железы, его недостаток может привести к дисфункции щитовидки.
- Селен – антиоксидант, участвует в образовании гормонов щитовидной железы, его дефицит может увеличить риск развития тиреоидита.
- Цинк – участвует в синтезе гормонов щитовидной железы, его недостаток может привести к дисбалансу гормонов и ухудшению работы щитовидки.
Кроме того, важную роль в профилактике подострого тиреоидита играют витамины группы В, участвующие в обмене веществ и нормализации работы нервной системы, а также витамин D, повышающий иммунитет и общее здоровье. Регулярное употребление продуктов, богатых этими веществами, может помочь укрепить щитовидную железу и предотвратить развитие заболевания.
Современные методики диагностики подострого тиреоидита
- Ультразвуковое исследование щитовидной железы является основным методом диагностики подострого тиреоидита. С его помощью можно выявить изменения в структуре тканей железы, определить наличие узлов и опухолей, оценить размеры и состояние органа.
- Анализ уровня тиреоидных гормонов в крови также является важным этапом диагностики подострого тиреоидита. Воспаление щитовидной железы может привести к изменениям в уровне гормонов, что поможет врачу определить наличие и степень развития заболевания.
- Дополнительные методы исследований, такие как биопсия, компьютерная томография или магнитно-резонансная томография, могут применяться в случае необходимости уточнения диагноза или выявления осложнений подострого тиреоидита.
Следует отметить, что своевременная и точная диагностика является основой успешного лечения подострого тиреоидита. Поэтому важно обращаться к опытному специалисту при первых признаках заболевания, чтобы начать лечение на ранней стадии и предотвратить возможные осложнения.
Показания к хирургическому вмешательству при подостром тиреоидите
- Сильные боли в области щитовидной железы, осложняющие обычную жизнедеятельность пациента.
- Повышенный риск развития осложнений, таких как абсцесс или кровотечение, в результате воспалительного процесса в щитовидной железе.
- Наличие узлов или опухолей, требующих биопсии или удаления для проведения дальнейшего обследования.
- Неэффективность медикаментозной терапии и необходимость немедленного устранения проблемы с щитовидной железой.
Консультация специалиста и проведение дополнительных исследований помогут определить показания к хирургическому вмешательству при подостром тиреоидите. Важно помнить, что решение о необходимости операции всегда принимается индивидуально, исходя из общего состояния пациента и особенностей его заболевания.
Видео по теме:
Вопрос-ответ:
Что такое тиреоидные гормоны и какие функции выполняются ими в организме?
Тиреоидные гормоны производятся щитовидной железой и влияют на обмен веществ, поддержание веса, сердечный ритм, температуру тела, синтез витаминов и многие другие важные процессы в организме.
Какие последствия могут возникнуть при нарушении работы щитовидной железы?
При нарушении работы щитовидной железы могут возникнуть такие проблемы, как гипо- или гипертиреоз, которые могут привести к нарушениям обмена веществ, проблемам с весом, сердцем, температурой тела и другими органическими процессами.
Какие факторы могут влиять на работу щитовидной железы и выработку гормонов?
На работу щитовидной железы могут влиять различные факторы, такие как наследственность, питание, стресс, воздействие окружающей среды и др. Также важную роль играет содержание йода в организме.
Какие симптомы могут свидетельствовать о проблемах со щитовидной железой?
Симптомы проблем со щитовидной железой могут быть разнообразными: от изменений веса и аппетита до проблем с сердцем, нарушений температурного режима тела, нарушений памяти и концентрации внимания, а также других патологий.
Каким образом можно поддерживать здоровье щитовидной железы и сбалансировать выработку гормонов?
Для поддержания здоровья щитовидной железы важно правильное питание, регулярная физическая активность, избегание стрессов, контроль над уровнем йода в организме и своевременное обращение к врачу для профилактических осмотров.
Какие гормоны производит щитовидная железа?
Щитовидная железа производит тиреоидные гормоны — ТЗ (трийодтиронин) и Т, которые влияют практически на все важные процессы в организме.
Какие функции выполняют тиреоидные гормоны в организме?
Тиреоидные гормоны влияют на обмен веществ, поддержание веса, сердечный ритм, температуру тела, синтез витаминов и другие важные процессы в организме.





