Цервикс, или шейка матки, представляет собой нижнюю часть органа, имеющую длину 3-4 см. Её основные функции заключаются в секреции слизи и создании барьера, защищающего матку от патогенов. Кроме того, шейка матки соединяет влагалище с полостью матки через цервикальный канал, обеспечивая движение сперматозоидов вверх и плода – наружу.
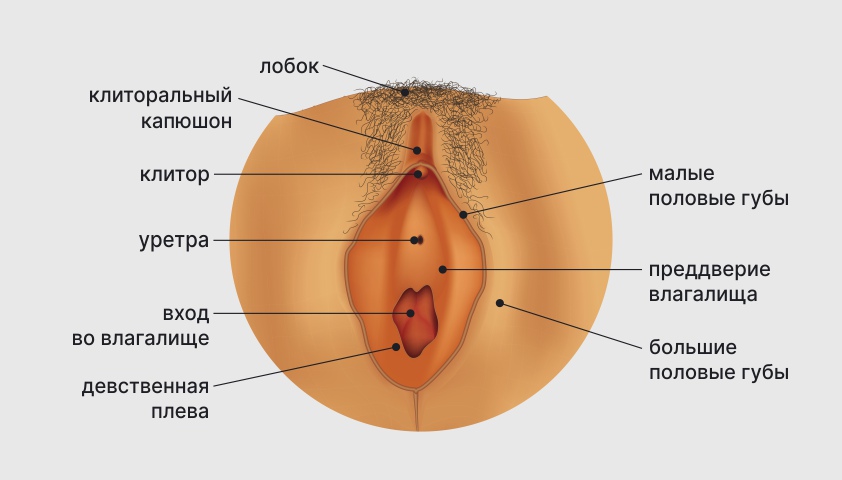
Структура женских половых органов
Слизь содержит специальные вещества – антитела и фермент лизоцим, которые поддерживают местный иммунитет и защищают шейку матки от болезнетворных микроорганизмов, вирусов и грибков. Однако после травм во время родов, абортов или инвазивных диагностических процедур защитный механизм может нарушиться. В таких случаях у женщины может развиться воспаление шейки матки – цервицит.
Но не только механические повреждения могут вызвать цервицит. Часто это заболевание возникает из-за нарушения баланса микрофлоры во влагалище. Обычно она состоит на 90% из палочек Дедерлейна, или, как их чаще называют, молочнокислых бактерий (лактобактерий).
Молочнокислые бактерии, или палочки Дедерлейна, являются основными представителями полезной микрофлоры во влагалище
Палочки Дедерлейна вырабатывают молочную кислоту, создавая кислую среду во влагалище, не подходящую для роста и размножения патогенных микроорганизмов.
Следовательно, если количество молочнокислых бактерий уменьшается, то среда во влагалище становится щелочной. В таких условиях условно-патогенным и патогенным бактериям гораздо удобнее жить и размножаться, поэтому их популяция начинает увеличиваться. В результате определенное количество вредоносных бактерий проникает в шейку матки, вызывая там воспаление – цервицит.
Типы цервицита
В зависимости от причин, приведших к воспалению шейки матки, цервицит может быть двух типов – инфекционный и неинфекционный.
Инфекционный цервицит вызван бактериальными инфекциями (гонорея, сифилис, хламидиоз), вирусными инфекциями (вирус простого герпеса, цитомегаловирус, вирус папилломы человека), протозойными инфекциями (трихомониаз), грибковыми инфекциями (кандидоз).
Типы инфекционного цервицита в зависимости от характера возбудителя:
- Воспаление шейки матки, вызванное инфекциями, передаваемыми половым путем (ИППП) – гонореей, хламидиозом, микоплазмозом, трихомониазом, сифилисом, аногенитальной герпетической вирусной инфекцией;
- Воспаление шейки матки, вызванное неспецифическими инфекциями, возникшими из-за нарушения микрофлоры влагалища (уреаплазмоз, гарднереллез, пептострептококковая и бактероидная инфекция);
- Воспаление шейки матки, вызванное иатрогенными инфекциями (вносимыми во время травм или механических манипуляций).
Неинфекционное воспаление шейки матки может быть обусловлено травмами, злокачественными процессами, системными заболеваниями и дефицитом эстрогенов в период менопаузы.
Основные причины неинфекционного воспаления шейки матки:
- Повреждение слизистой оболочки шейки матки различными химическими веществами (например, агрессивными моющими средствами или спермицидами);
- Синдром Бехчета — это системное хроническое воспаление сосудов;
- Недостаток женских половых гормонов эстрогенов;
- Различные злокачественные опухоли шейки матки;
- Дисбактериоз влагалища;
- Снижение иммунитета;
- Аллергическая реакция на латекс или лубриканты.
Типы цервицита по местоположению:
- Экзоцервицит — воспаление внешней части шейки матки;
- Эндоцервицит — воспаление внутреннего канала шейки матки.
Типы цервицита по клиническому характеру:
- Острый;
- Хронический.
Типы цервицита по наличию осложнений:
- С осложнениями;
- Без осложнений.
Микроорганизмы гонококки — вызывают воспаление шейки матки, известное как цервицит
Развитие острого цервицита
Чаще всего острый цервицит возникает при заражении шейки матки микоплазмами, гонококками, трихомонадами. Также это заболевание может быть вызвано вирусами простого герпеса (ВПГ), цитомегаловирусом (ЦМВ), вирусом папилломы человека (ВПЧ).
Характерные признаки острого цервицита — отёк слизистой оболочки шейки матки, выделения из цервикального канала или влагалища.
Особенностью острого цервицита, вызванного трихомонадами, является «клубничная» шейка матки и точечные кровоизлияния на ней.
Синусит, вызванный вирусом простого герпеса, проявляется высыпаниями, язвами на коже и слизистых оболочках. Часто к этим признакам добавляются повышение температуры тела, головная боль, нарушение мочеиспускания, увеличение паховых лимфоузлов.
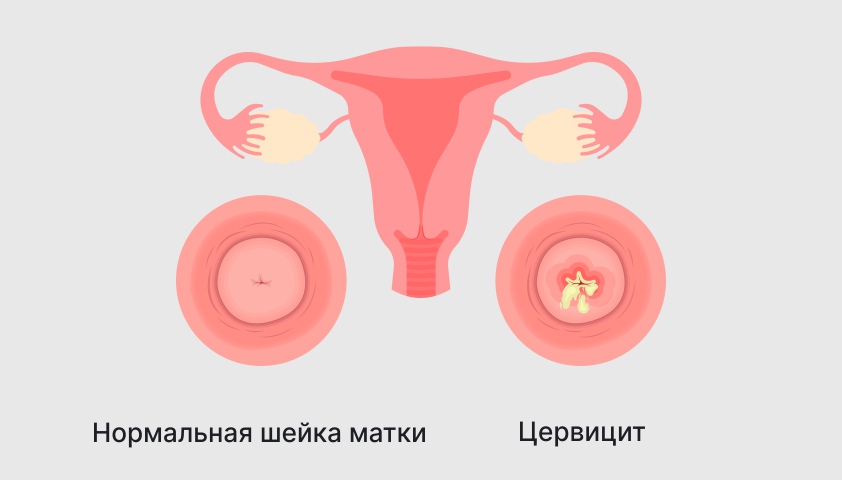
Острый синусит сопровождается гноем и неприятным запахом
Хронический синусит
Появление хронического синусита может быть связано с необнаруженными инфекциями, передающимися половым путем (гонореей, трихомониазом, герпетической вирусной инфекцией), травмами шейки матки во время родов, абортов, диагностических выскабливаний полости матки и цервикального канала. Кроме того, заболевание может развиться при снижении иммунитета.
Обычно у женщин хронический цервицит проходит незаметно. Однако перед месячными или сразу после них могут появиться незначительные слизистые или гнойные выделения из влагалища, а также легкое зудение и жжение.
Последствия цервицита
Если не вылечить цервицит вовремя, это может привести к восходящей инфекции, то есть к воспалению матки, маточных труб и яичников. В результате это может привести к бесплодию или осложнениям во время беременности.
Если все-таки наступила беременность, то она может протекать с осложнениями. В случае такой патологии значительно увеличивается риск выкидыша и преждевременных родов. Также существует высокая вероятность заражения новорожденного при прохождении через родовые пути.
Цервикальный стеноз – это патологическое сужение шейки матки, которое может возникнуть из-за хронического цервицита.
Возможные осложнения цервицита:
- цервикальный стеноз;
- эрозия шейки матки;
- эктопия шейки матки – это смещение слизистой оболочки из канала шейки матки наружу;
- кисты, полипы;
- бартолинит – это воспаление бартолиновой железы, расположенной в преддверии влагалища;
- эндометрит – это воспаление слизистой оболочки матки;
- аднексит (сальпингоофорит) – одновременное воспаление яичников и маточных труб;
- непроходимость маточных труб;
- спаечный процесс в малом тазу.
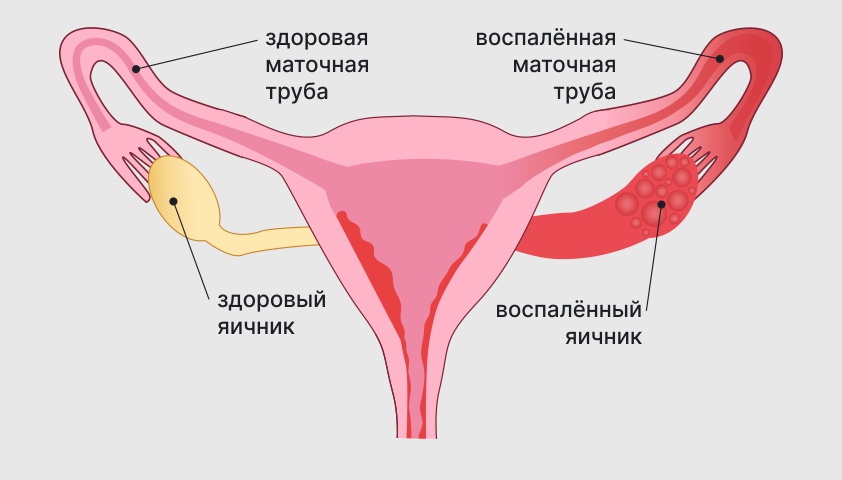
Аднексит – это сочетанное воспаление яичника и маточной трубы
Диагностика цервицита
Для выявления и лечения цервицита нужно обратиться к гинекологу. Специалист будет интересоваться прошлыми гинекологическими заболеваниями, операциями, беременностями, родами и абортами – хирургическими, медикаментозными, самопроизвольными (выкидыши).
Информация о месячных циклах поможет врачу выявить возможные патологии репродуктивной системы. Поэтому перед посещением специалиста необходимо точно ответить на три основных вопроса: регулярны ли месячные циклы, сколько длится один цикл и в какой день цикла находится пациентка на момент обращения.
Обсуждение интимной жизни и методов контрацепции поможет врачу оценить риск половых инфекций или возможность беременности у пациентки.
После того, как данные о состоянии здоровья будут собраны, врач порекомендует осмотр влагалища и шейки матки в гинекологическом кресле. Прежде чем идти к врачу, можно вымыть наружные половые органы, но не стоит проводить спринцевание — это может исказить клиническую картину заболевания и запутать специалиста.
При обнаружении острой цервицита во время осмотра шейки матки можно заметить отёчность в районе внешнего отверстия шейки матки, обильные гнойные или слизисто-гнойные выделения, иногда — эрозированную поверхность шейки матки. При хроническом цервиците выделения будут мутно-слизистыми или слизисто-гноевидными.
Для более подробного изучения слизистых оболочек гинеколог может провести кольпоскопию. Данный процесс включает использование специального оборудования — кольпоскопа.
Кольпоскоп — уникальное устройство, напоминающее бинокль и оборудованное источником света. Линзы или камера увеличивают изображение шейки матки в несколько десятков раз, что позволяет врачу детально изучить эпителий и определить даже самые незначительные отклонения.

Кольпоскоп — специализированный микроскоп для подробного изучения шейки матки
В случае подозрения на цервицит врач может отправить пациента на лабораторное обследование.
Для оценки общего состояния здоровья и выявления воспалений полезен общий анализ крови.
Для выявления или исключения инфекций, передающихся половым путем, необходимы комплексные исследования.
Для диагностики вирусных инфекций проводятся целевые исследования.
Обнаружить кандидоз помогает микроскопическое исследование образца.
Дополнительно к микроскопии – культурный метод. Он позволяет установить тип грибов кандиды и оценить их чувствительность к различным противогрибковым препаратам.
Если результаты анализов показывают наличие вируса папилломы человека (ВПЧ), врач может направить пациентку на анализ по Папаниколау (Pap-тест). Исследование выявит, появились ли на слизистой оболочке шейки матки атипичные злокачественные клетки.
Иногда проводят УЗИ органов малого таза (гинекологическое УЗИ).
Методы лечения цервицита
Определение стратегии лечения цервицита зависит от причины заболевания. При неинфекционном воспалении шейки матки лечебные мероприятия направлены на устранение основного патологического процесса. Если цервицит вызван воздействием химических раздражителей (например, спермициды, дезодоранты, спринцевания), необходимо прекратить их применение.
В случае инфекционной природы цервицита первоочередной задачей является точное определение возбудителя заболевания. При вирусной инфекции применяют противовирусные препараты, а при бактериальном заражении используют антибиотики, учитывая чувствительность конкретного возбудителя к антибиотикам.
Лечение инфекции должно быть проведено обоим партнерам. Во время курса лечения рекомендуется воздерживаться от половых контактов или использовать презервативы для предотвращения повторного заражения.
Прогноз и меры профилактики
При своевременном начале лечения прогноз заболевания благоприятный. В случае, если цервицит протекает без симптомов, существует большой риск того, что заболевание в конечном итоге проявится.
Основные методы профилактики цервицита:
- Соблюдение норм гигиены личности и интимной гигиены;
- Отказ от случайных половых контактов и постоянного изменения половых партнеров;
- Избегание безконтрольного применения антибактериальных, противогрибковых и гормональных препаратов;
- Отказ от использования вагинальных душей и спринцеваний;
- Избегание длительного применения внутриматочных средств и вагинальных диафрагм;
- Избегание тесного синтетического белья и постоянного использования гигиенических прокладок;
- Своевременное лечение заболеваний мочеполовой системы;
- Использование средств контрацепции;
- Регулярное посещение гинеколога каждые 6 месяцев;
- При первых признаках цервицита обращение к врачу.
Источники
- Бебнева Т. Н., Оразов М. Р., Костин И. Н. Цервициты – нерешённая проблема гинекологии // Доктор.Ру. 2018. № 06(150). С. 34–39.
- Goje O. Cervicitis / MSD Manual. 2019.
- Воспалительные болезни шейки матки, влагалища и вульвы : клинические рекомендации / Российское общество акушеров-гинекологов. 2021.
- Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин / Российское общество акушеров-гинекологов. 2019.
Профилактика рецидивов цервицита
Цервицит может стать серьезной проблемой для здоровья женщин, особенно во время беременности. Поэтому особое внимание следует уделить профилактике рецидивов этого заболевания.
Правильный подход к лечению и профилактике может значительно снизить вероятность возникновения повторных случаев цервицита. Одним из важнейших способов предотвращения рецидивов является соблюдение гигиены интимной зоны и правильное применение методов контрацепции. Регулярные посещения гинеколога и соблюдение его рекомендаций также играют ключевую роль в профилактике заболевания.
Проведение исследований для выявления возможных нарушений в работе женских половых органов позволяет своевременно выявить и предотвратить развитие цервицита. Дополнительные методы профилактики могут включать в себя применение антибиотиков после хирургических вмешательств или снятия воспалительного процесса.
Осложнения цервицита при беременности
Для беременных женщин цервицит является особенно опасным, так как может привести к преждевременному родоразрешению, маловесному ребенку или даже внутриутробной инфекции. Поэтому важно своевременно диагностировать и лечить это заболевание.
| Метод лечения | Особенности | Преимущества | Недостатки |
|---|---|---|---|
| Медикаментозное лечение | Применение антибиотиков и противовоспалительных препаратов. | Быстрое облегчение симптомов воспаления. | Возможность развития аллергических реакций и снижение иммунитета. |
| Хирургическое вмешательство | Удаление пораженной ткани шейки матки. | Эффективное избавление от заболевания. | Риск возникновения осложнений и повторного возникновения цервицита. |
Важно помнить, что только профессиональный врач сможет подобрать подходящий метод лечения, учитывая индивидуальные особенности каждой беременной женщины. Последствия несвоевременного и неправильного лечения цервицита могут быть крайне опасными как для матери, так и для ребенка.
Сравнение методов лечения цервицита
В данном разделе будут рассмотрены различные подходы к лечению цервицита. Будут рассмотрены методы, применяемые в современной медицине для борьбы с этим воспалительным процессом.
- Антибиотикотерапия: одним из основных методов лечения цервицита является назначение антибиотиков. Этот метод помогает уничтожить возбудителей инфекции и устранить воспаление.
- Физиотерапия: еще одним эффективным методом лечения цервицита является физиотерапия. Различные процедуры, такие как ультразвуковая терапия или магнитное поле, способствуют улучшению кровообращения и ускорению процесса заживления.
- Применение противовоспалительных препаратов: также для лечения цервицита могут применяться препараты, которые помогают снижать воспаление и уменьшать болевые ощущения.
- Лечение воспалительных процессов: важным аспектом лечения цервицита является устранение воспалительных процессов с помощью специальных препаратов.
- Хирургическое вмешательство: в некоторых случаях может потребоваться хирургическое лечение цервицита, особенно при наличии осложнений или неэффективности консервативных методов.
Эффективность физиотерапии при цервиците
Исследования показывают, что применение физиотерапии при цервиците может быть эффективным методом лечения этого заболевания. Физиотерапия помогает улучшить кровообращение в области шейки матки, укрепить мышцы и связки, а также уменьшить воспаление и болевые ощущения.
Основные методы физиотерапии, применяемые при цервиците, включают в себя ультразвуковую терапию, магнитотерапию, электрофорез, лазеротерапию и другие. Каждый из этих методов направлен на улучшение состояния шейки матки и уменьшение воспаления.
Пациенты, проходящие курс физиотерапии при цервиците, отмечают снижение болевых ощущений, улучшение общего самочувствия и быстрое восстановление после лечения. Кроме того, физиотерапия может использоваться как дополнительный метод профилактики рецидивов цервицита и осложнений при его лечении.
Видео по теме:
Вопрос-ответ:
Зачем нужна шейка матки?
Шейка матки выполняет важные функции: выделяет слизь, защищает матку от патогенов, обеспечивает движение сперматозоидов вверх и плода – наружу.
Cколько сантиметров длина шейки матки?
Длина шейки матки обычно составляет от 3 до 4 сантиметров.
Каким образом шейка матки связана с влагалищем и маткой?
Шейка матки соединяет влагалище и полость матки через цервикальный канал, обеспечивая движение сперматозоидов вверх и плода – наружу.
Какие функции выполняют шейка матки?
Основные функции шейки матки – секреторная (выделение слизи) и барьерная (защита матки от патогенов).
Может ли заболеть шейка матки?
Да, шейка матки может заболеть различными инфекциями, воспалениями или опухолями, поэтому важно проводить регулярные обследования и консультации у врача.
Зачем нужна шейка матки?
Шейка матки играет важную роль в женском организме. Её основные функции включают выделение слизи, защиту матки от патогенов и обеспечение движения сперматозоидов вверх, а плода — наружу.