Ожидание ребенка – специальное время, связанное с серьезными изменениями в организме. С момента зачатия будущей матери ее гормональный фон начинает меняться, а по мере развития плода ее тело активно приспосабливается под новые условия. Ему необходимо стать “удобным” для роста эмбриона, обеспечить его необходимыми питательными веществами, защитить от вредной внешней среды, инфекций и токсинов, а также от собственной иммунной системы – она воспринимает зародыш как чужеродный и опасный.
Помимо изменения гормонального фона и обмена веществ, происходят значительные физические изменения: увеличивающаяся матка сдавливает органы малого таза, а затем и брюшной полости. Связки, удерживающие матку, постепенно растягиваются, а сами тазовые кости становятся более подвижными – только так в конце третьего триместра они смогут пропустить ребенка через родовой канал.
Естественно, у женщин во время беременности и родов происходит адаптация организма к новому состоянию, особенно во время первой беременности. Этот процесс редко проходит без симптомов, так как женщины могут чувствовать слабость, сонливость и перепады настроения. Тянущая боль внизу живота, похожая на менструальную, также может появиться на разных этапах беременности.
Однако в некоторых случаях такая боль может указывать на нарушения в работе репродуктивной системы или других органов внизу живота. Только специалист сможет определить, является ли данное состояние опасным или это естественное явление.
Причины появления тянущей боли внизу живота в первом триместре
В начале беременности происходит зачатие, закрепление зародыша к внутренней стенке матки и начальное формирование внутренних органов: головного и спинного мозга, сердца, а также нервной, пищеварительной и выделительной системы. Плацента – временный орган, который обеспечивает питание и защиту плода, только начинает формироваться и выполняет свои функции не полностью, поэтому младенец на первых этапах находится в особенно уязвимом состоянии.
Организм женщины в первой триместре медленно приспосабливается к вынашиванию. Резкое изменение гормонального фона и появление “чужого” существа в матке часто вызывает токсикоз. Он сопровождается слабостью, потерей аппетита, тошнотой и рвотой. Кроме того, нижняя часть живота в начальные недели беременности может периодически болеть. Это может быть как естественным, так и беспокойным симптомом.
Симптомы беременности. После оплодотворения яйцеклетки образуется зигота, или эмбрион, — это маленький пузырь, в котором активно размножаются клетки. Когда эмбрион достигает полости матки, он медленно перемещается по её внутренней слизистой оболочке и «ищет» место для прикрепления — имплантации. У многих женщин этот процесс протекает бессимптомно, и в таком случае беременность может пройти незамеченной — подозрения возникнут только после задержки месячных. Однако бывает, что при имплантации появляется тянущая боль, похожая на пременструальную, а также небольшие кровянистые выделения.
Патологическое состояние (эктопическая) беременность – опасное нарушение, возникающее при аттаче зародыша не в полости матки, а, например, в яичнике, маточной трубе или шейке матки, которая соединяет орган и влагалище. В зависимости от срока беременности боль может быть как умеренной, так и острой. Проникновение зародыша в “неправильное” место может привести к разрыву соседних тканей и внутреннему кровотечению. Лечение эктопической беременности выполняется только хирургическим путем.
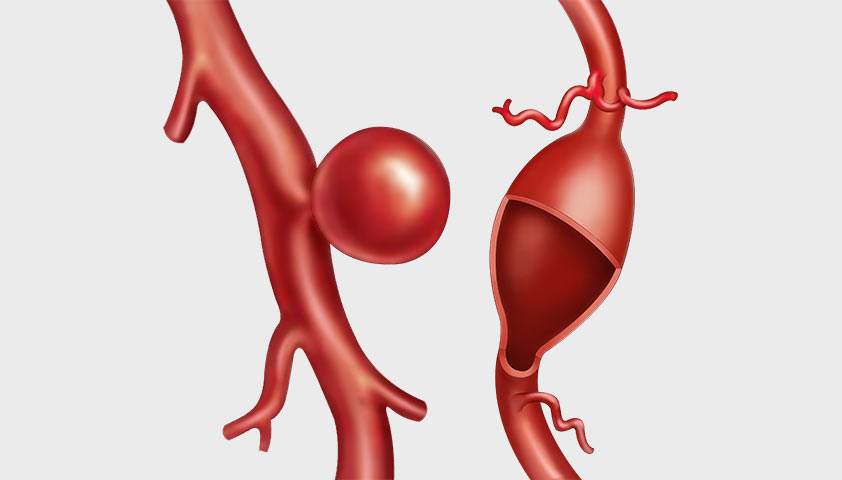
Разновидности внематочной беременности
Гипертонус матки — это состояние, которое возникает во время беременности. Во первом триместре он может вызвать выкидыш — отторжение эмбриона и его гибель. Матка, состоящая главным образом из мышц, имеет способность сокращаться. Прогестерон, который активно вырабатывается после зачатия, способствует её расслаблению. Однако, если гормона недостаточно, то появляется гипертонус. Он похож на месячные боли и проявляется периодическими тянущими спазмами внизу живота. Они могут усиливаться и утихать. При появлении подобных симптомов важно незамедлительно обратиться к врачу, иначе возникает угроза выкидыша.
Опасность потери плода. Поскольку во первом триместре эмбрион находится под угрозой, любые неблагоприятные факторы (тяжелая физическая нагрузка, травмы живота, недостаточное питание) могут привести к его гибели. В некоторых случаях плодное яйцо погибает из-за собственной нежизнеспособности, вызванной серьезными генетическими отклонениями. Помимо тянущих болей внизу живота, у женщин с опасностью выкидыша могут возникнуть боли в пояснице и кровянистые выделения из влагалища. При подобных симптомах рекомендуется немедленно обратиться к врачу-акушеру и гинекологу.
Увеличение размеров матки и растяжение маточных связок. Так как во время первого триместра матка постепенно увеличивается в размерах, связки, удерживающие её в малом тазу, начинают растягиваться. Из-за этого у беременной женщины может возникнуть ноющая боль внизу живота, сосредоточенная в основном слева или справа. Если лечь на тот бок, который беспокоит больше всего, боль начнёт уменьшаться. Этот симптом требует консультации у врача, но обычно не требует лечения – он возникает из-за естественных изменений.
Причины тянущей боли внизу живота во время второго триместра
Лобковая симфизиопатия. Симфиза — это соединение двух лобковых костей таза хрящевой тканью. Под влиянием гормона релаксина во время беременности связки и хрящи становятся более гибкими и растяжимыми, что важно для естественных процессов родов. Однако это может вызвать болевые ощущения в области лобка и живота, иногда лучащие в поясницу. Если лобковые кости разойдутся, боль может стать очень сильной, однако обычно это происходит в третьем триместре, а во втором симптомы могут быть незначительными.
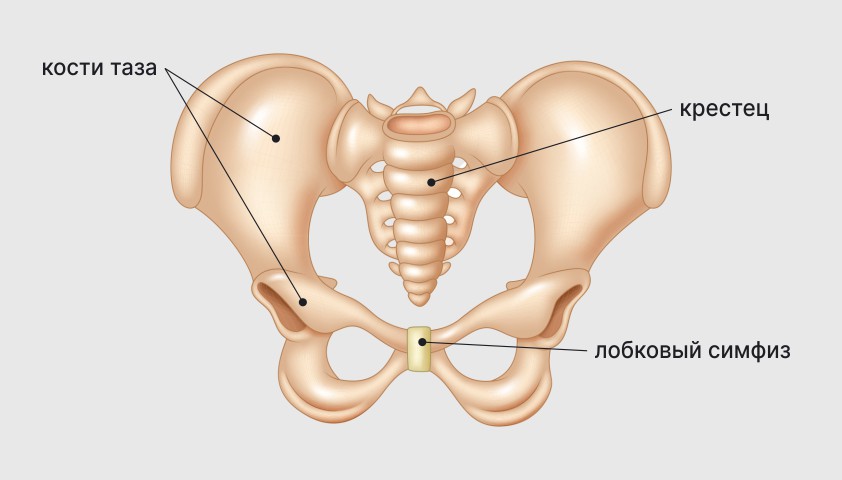
Анатомическое расположение костей таза
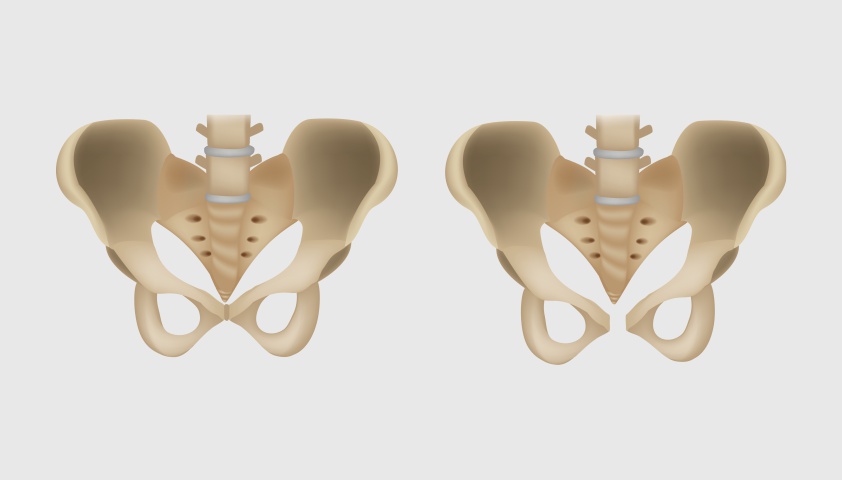
Сравнение положения тазовых костей в норме и при различных деформациях лобкового симфиза


Диастаз — отклонение прямых мышц живота, которые формируют кубики пресса, и утяжеление соединительной ткани между ними, известной как белая линия. Верхняя часть этих мышц присоединяется к рёберным хрящам и мечевидному отростку грудины, а нижняя — к лобковым костям. При увеличении матки внутреннее давление на эти мышцы увеличивается, и они становятся шире, если не способны сохранить свою натуральную форму. Процесс утяжеления и раздвижения мышц может сопровождаться умеренной длительной болью. Лечат это состояние только после родов, если мышцы не восстанавливают свою растяжимость.
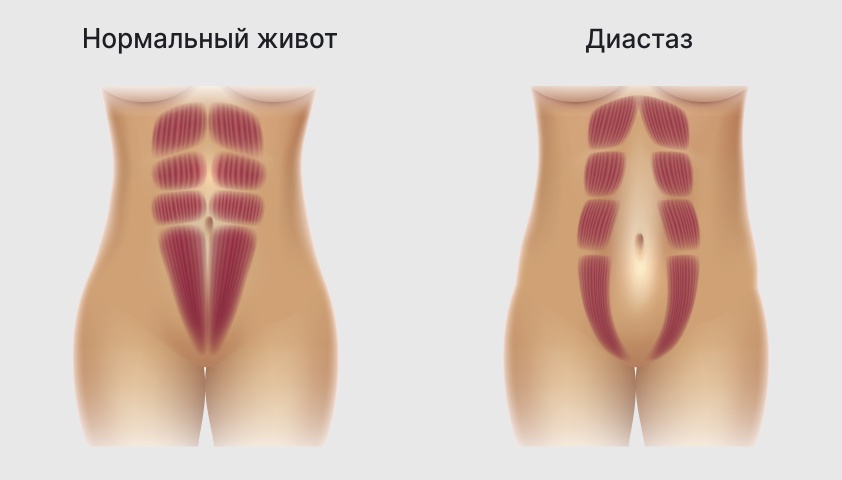
При диастазе прямые мышцы живота слева и справа расходятся между собой, оставляя промежуток вдоль линии пупка
Ранние роды могут начаться после 22-й недели беременности. Если у женщины появляется сокращение матки, а также тянущие, схваткообразные боли с интервалом в 10–15 минут, нужно немедленно обратиться к врачу. На начальном этапе ранние роды всё ещё можно остановить. Если схватки становятся чаще и более сильными, ребенка придётся рожать недоношенным. Ребенок до 37 недель чаще всего не способен выжить самостоятельно — ему потребуется помощь неонатолога и детского реаниматолога.
Проблемы с плацентой. Ситуация, когда плацента отсоединяется от стенки матки и перестает обеспечивать плод питательными веществами. В зависимости от степени отслоения могут возникать усиливающиеся тянущие боли в пояснице и внизу живота, а также обильное кровянистое выделение. При таких признаках необходимо срочно обратиться за помощью к врачу-акушеру-гинекологу. Он оценит состояние женщины и ребенка и примет решение, как поступить: наблюдать и лечить или провести кесарево сечение.
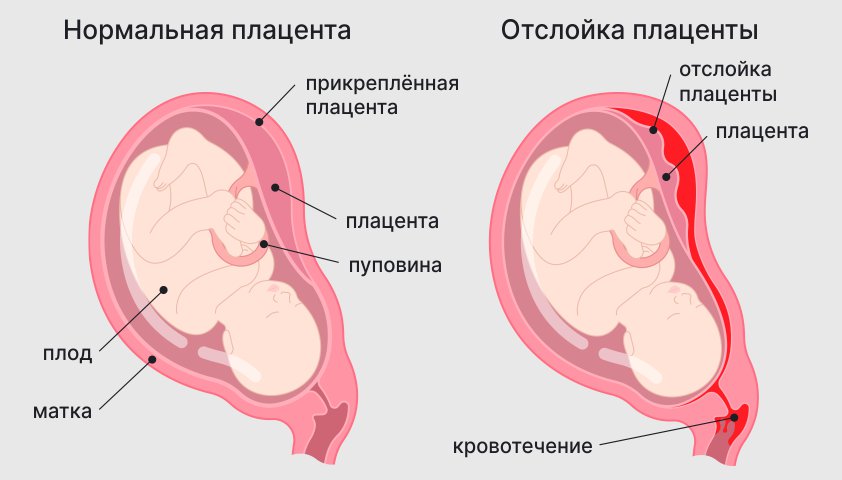
При отслоении плаценты возникают боли внизу живота или в пояснице, а также появляются кровянистые выделения из влагалища
Образование новообразований в матке, например миома — это доброкачественная опухоль, которая развивается в мышечном слое матки. Если она достигает больших размеров, то плод может начать ее сдавливать, что зачастую приводит к появлению боли внизу живота. Рекомендуется провести обследование репродуктивной системы на наличие новообразований до начала беременности.
Причины тянущей боли внизу живота в третьем триместре
Наиболее частой причиной являются схватки Брэкстона Хикса. Эти схватки, которые называют также тренировочными, необходимы для подготовки организма к естественным родам. Обычно это нерегулярные сокращения матки, которые не вызывают дискомфорта. Однако иногда они сопровождаются слабой тянущей болью. Если схватки повторяются не чаще четырех-шести раз в день и не повторяются в течение двух часов, то беспокоиться не стоит. При чаще возникающих схватках рекомендуется связаться с врачом для консультации — возможно, это начало процесса родов.
Кроме того, в третьем триместре возникновение боли в животе может быть вызвано отслоением плаценты, усугублением симфизиопатии, как во втором триместре, а также естественным давлением плода на тазовое дно.
При любых тревожных симптомах рекомендуется обращаться к врачу, ведущему беременность. Только специалист сможет определить нарушения от естественных процессов, назначить лечение или объяснить физиологические процессы и успокоить женщину.
Другие причины тянущей боли внизу живота
Факторы, вызывающие боль внизу живота во время беременности, не связанные с работой репродуктивной системы и развитием плода, могут быть связаны с нарушением работы других внутренних органов. В нижней части живота находятся петли кишечника и выделительная система — мочевой пузырь и мочеиспускательный канал.
Проблема с пищеварением часто встречается у женщин во время беременности из-за воздействия прогестерона на кишечник: он расслабляет его, замедляя движение пищи и кала. Запор может вызвать дискомфорт в разных областях живота, а также тянущую боль и ощущение распирания – это происходит, когда в кишечнике задерживаются каловые массы. Врач гинеколог обычно определяет методы и средства борьбы с запором в зависимости от состояния беременной женщины. Чаще всего врач рекомендует включить в ежедневное питание больше овощей и фруктов, употреблять больше воды, заниматься лёгкой физической активностью – прогулками и зарядкой. В сложных случаях специалист может назначить растительные слабительные препараты, безопасные для беременных, которые не стимулируют перистальтику кишечника, а влияют только на каловые массы.
Воспаление аппендицита – это гнойный процесс в червеобразном отростке кишечника, который отходит от слепой кишки. Он обычно начинается внезапно и проявляется острыми симптомами – сильной болью (чаще в правом нижнем уголке живота), тошнотой, рвотой и повышенной температурой. Однако протекание заболевания иногда может быть незаметным или без симптомов. Например, аппендикс может подниматься вместе с кишечником на более поздних этапах беременности – в этом случае диагностировать аппендицит становится сложнее. Лечение этого заболевания осуществляется оперативным путем – воспаленный отросток удаляется. В случае отсутствия операции пациент может умереть от осложнений.
Перед проведением операции врач анализирует состояние плода и принимает решение о выборе типа обезболивания: общее или регионарное наркоз. В процессе подготовки к наркозу специалисты подбирают наиболее безопасные для будущего малыша препараты. Так как операция не затрагивает матку, беременность обычно успешно продолжается.
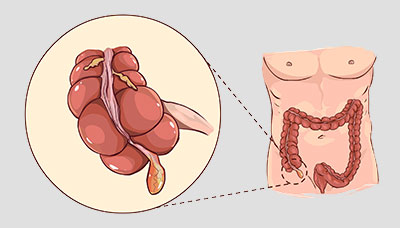
При аппендиците боль обычно сосредоточивается справа внизу, но у беременных на втором и третьем триместрах она может распространиться выше
Воспаление мочевыводящих путей. Если патогенные микроорганизмы проникают в уретру и мочевой пузырь, это вызывает воспалительный процесс (уретрит и цистит), сопровождающийся болями в нижнем животе и болезненным мочеиспусканием. Кроме того, инфекция мочеполовой системы может представлять угрозу для ребенка: возбудители способны вызвать преждевременные роды, а также достичь матки и вызвать внутриутробное заражение. Это в свою очередь может повлиять на нормальное развитие плода.
Когда необходимо обратиться к врачу
В общем случае при любых болях внизу живота рекомендуется посоветоваться с врачом – это наилучший способ выявить нарушение еще на стадии начала и излечить его. Только специалист сможет четко отличить физиологическую боль от патологической.
Признаки, сигнализирующие о необходимости срочной консультации у врача:
- Ощущения очень интенсивные, их источник находится, главным образом, на одной стороне;
- Симптом сохраняется непрерывно и беспокоит в течение нескольких часов или даже дней;
- Боль распространяется на область поясницы и крестца;
- Появляется один или несколько других признаков: тошнота, рвота, повышенная температура, боли при мочеиспускании, жидкие или кровянистые выделения из влагалища.
Если срок беременности превышает 38 недель, а боль внизу живота становится схваткообразной, регулярной и усиливается с каждым часом, необходимо немедленно обратиться к гинекологу – возможно, это начало родов.
Диагностика боли в животе во время беременности
Для выяснения причины боли в животе у беременной необходимо обследование у акушер-гинеколога. Врач проведет опрос, узнает характер и длительность боли, спросит, в какой части живота она проявляется сильнее. Также будет интересоваться наличием других симптомов: тошнота, рвота, высокая температура, аномальные выделения из влагалища – кровянистые или водянистые.
Чтобы оценить состояние плода, врач может назначить УЗИ органов малого таза и отправить на кардиотокографию, которая позволяет контролировать сердцебиение плода и сокращения матки.
Для общей проверки состояния организма, выявления воспалительных процессов и оценки биохимических показателей также могут быть назначены лабораторные исследования.
При подозрении на инфекцию мочевыводящих путей общий анализ мочи покажет повышенное содержание бактерий и лейкоцитов.
Анализ мочи на микрофлору помогает выявить возбудителя и определить его чувствительность к антибактериальным препаратам.
Если в процессе обследования врач выявит проблему, он назначит лечение пациентке или порекомендует госпитализацию – некоторые состояния, такие как угроза выкидыша, преждевременные роды или отслойка плаценты, требуют постоянного мониторинга и иногда срочных мер.
Если причиной проблемы не является беременность, врач может направить пациентку к другому специалисту, исходя из остальных симптомов. Например, к хирургу при острой боли и подозрении на аппендицит.
Источники
Опасные симптомы, сопровождающие тянущую боль внизу живота
Когда мы испытываем тянущую боль внизу живота, это может быть признаком различных заболеваний или состояний. Необходимо обращать внимание на дополнительные симптомы, которые могут указывать на серьезные проблемы со здоровьем.
| 1. | Высокая температура |
| 2. | Частое и болезненное мочеиспускание |
| 3. | Кровотечение из влагалища |
| 4. | Тошнота и рвота |
| 5. | Ощущение сильного давления внизу живота |
Если у вас сопутствующие симптомы напоминают описанные выше, необходимо срочно обратиться к врачу для профессиональной консультации и диагностики. Не игнорируйте тревожные признаки, так как быстрая реакция может спасти вам жизнь.
Влияние стресса на возникновение тянущей боли в области живота
Под воздействием стресса, наше тело начинает производить больше гормонов стресса, которые могут вызвать спазмы в мышцах живота. Это может привести к ощущению тянущей боли, которая иногда может быть длительной и мешать обычной жизни.
Для того чтобы предотвратить появление тянущей боли внизу живота под воздействием стресса, очень важно управлять своим эмоциональным состоянием. Регулярные упражнения релаксации, медитация, занятия йогой или просто прогулки на свежем воздухе могут помочь снизить уровень стресса и предотвратить появление неприятных ощущений в области живота.
Также важно уделить внимание правильному питанию, обогатить рацион полезными продуктами, которые способствуют снижению уровня стресса и укреплению нервной системы. Помните, что здоровое тело и здоровый разум – важные компоненты полноценной жизни без неприятных болевых ощущений.
Лечение тянущей боли внизу живота в домашних условиях
Если вы испытываете неприятные ощущения, напоминающие тянущую боль в нижней части живота, и хотите попробовать самостоятельно облегчить их, существует несколько простых способов, которые могут помочь вам справиться с этой проблемой.
Поддерживайте правильную позу: Для уменьшения дискомфорта внизу живота, удобно положитесь на спину и подложите под голову подушку. Такая поза поможет расслабить мышцы и снять напряжение.
Принимайте теплые ванны или компрессы: Для снятия тянущей боли внизу живота помогут теплые ванны или горячие компрессы на область живота. Тепло способствует улучшению кровообращения и снятию мышечного напряжения.
Пейте теплые напитки: Различные травяные чаи или теплое молоко могут помочь уменьшить дискомфорт в области нижнего живота. Питье теплых напитков также способствует расслаблению организма и улучшению общего состояния.
Соблюдайте здоровый режим питания: Правильное питание с умеренным потреблением жирной, жареной и сладкой пищи может помочь уменьшить воспаление и дискомфорт внизу живота. Употребляйте больше фруктов, овощей и зелени для поддержания здоровья организма.
Наблюдайте за своим психическим состоянием: Стресс может усугубить симптомы тянущей боли внизу живота. Обращайте внимание на свои эмоции и освобождайтесь от негативных мыслей, чтобы снять напряжение и улучшить самочувствие.
Если боли не уменьшаются или усиливаются, обязательно обратитесь к врачу для профессиональной консультации и лечения.
Профилактика тянущей боли внизу живота у беременных
Для предотвращения тянущей боли внизу живота у беременных женщин важно следить за своим образом жизни и здоровьем. В первую очередь, необходимо обратить внимание на правильное питание. Питание должно быть сбалансированным, богатым витаминами и минералами, которые помогут укрепить организм и снизить вероятность возникновения болевых ощущений.
- Избегайте переедания и употребления вредной пищи, предпочитайте натуральные и свежие продукты.
- Соблюдайте режим питания, употребляйте пищу в небольших порциях, но чаще.
- Пейте достаточное количество воды в течение дня, чтобы избежать обезвоживания.
Также важно уделять внимание физической активности. Регулярные умеренные занятия специальными физическими упражнениями для беременных помогут укрепить мышцы живота и спины, что снизит нагрузку на эти области и уменьшит возможность появления болевых ощущений.
И самое главное – следите за своим эмоциональным состоянием. Стресс может стать причиной возникновения тянущей боли внизу живота у беременных. Поэтому не забывайте о регулярном отдыхе, позитивных мыслях и общении с близкими.
Помните, что забота о себе во время беременности – это забота о здоровье вашего малыша. Следуя простым рекомендациям по профилактике тянущей боли внизу живота, вы сможете сделать этот период своей жизни более комфортным и безопасным. Берегите себя — и вашего малыша!
Видео по теме:
Вопрос-ответ:
Почему у беременных женщин меняется гормональный фон?
Изменения в гормональном фоне происходят в связи с тем, что организму нужно подготовиться к вынашиванию и рождению ребенка. Гормоны помогают поддерживать беременность и обеспечивают оптимальные условия для развития плода.
Какие именно изменения происходят в организме женщины во время беременности?
Организм женщины подстраивается под новую задачу, становясь “удобным” для роста эмбриона. Происходят изменения в сердечно-сосудистой системе, дыхательной системе, пищеварительной системе и других органах.
Почему важно обеспечить плод необходимыми питательными веществами?
Плоду необходимо получать все необходимые питательные вещества для нормального развития. Если будущая мать не получает достаточно питательных веществ с пищей, это может негативно сказаться на здоровье ребенка.
Как иммунная система матери реагирует на наличие зародыша?
Иммунная система матери воспринимает зародыш как чужеродный объект и пытается защитить организм от него. Для успешного вынашивания беременности необходимо подавить иммунный ответ на эмбрион.
Какие меры защиты принимает организм беременной женщины от враждебной окружающей среды и токсинов?
Организм беременной женщины принимает ряд мер для защиты плода от воздействия вредных веществ, таких как увеличение фильтрации печени, усиление функции почек, а также барьеры в виде плаценты и околоплодных оболочек.
Что происходит с организмом женщины с самого момента зачатия?
С самого момента зачатия начинается изменение гормонального фона будущей матери, а по мере развития плода её тело подстраивается под новую задачу. Оно должно стать “удобным” для роста эмбриона, обеспечить его необходимыми питательными веществами, защитить от враждебной окружающей среды, инфекций и токсинов, а также от собственной иммунной системы.
Почему иммунная система женщины считает зародыш чужеродным и опасным?
Иммунная система женщины считает зародыш чужеродным и опасным, потому что организм матери стремится избегать аборта и сохранить беременность. В это время иммунная система ослабляется, чтобы не атаковать и не отторгать плод.





