Влагалище, также известное как вагина, является частью женской половой системы, соединяющей наружные половые органы (вульву) и матку. Это эластичная полая трубка, состоящая из мышц, слизистой оболочки и различных желез, выделяющих секреты.
Подобно вульве, у каждой женщины влагалище имеет свои индивидуальные особенности. Например, наличие и форма девственной плевы, длина влагалища и его угол относительно входа в матку (шейки матки) у всех различаются. В среднем длина влагалища у взрослой женщины может варьироваться от 7 до 12 см.
Через влагалище происходит вагинальный половой акт, оплодотворение и рождение ребенка. Благодаря упругости тканей влагалище способно растягиваться, адаптируясь к размерам полового члена или головы плода во время родов, а затем снова сокращаться, возвращаясь к первоначальной форме.
На слизистой оболочке влагалища обычно присутствует разнообразная микрофлора, включающая полезные лактобактерии, которые поддерживают кислотность и защищают внутренние органы женской репродуктивной системы от патогенов.
Также через влагалище выводятся различные биологические жидкости: менструальные выделения, вагинальный секрет и, во время беременности, околоплодные воды.
Выделения из влагалища представляют собой смесь жидкости, выделяемой железами влагалища, шеечной слизи, отмерших клеток слизистой оболочки и бактерий, являющихся частью нормальной микрофлоры. Состав и количество этих выделений у каждой женщины индивидуальны и могут меняться в зависимости от возраста и фазы менструального цикла.
Типы выделений из влагалища
Поскольку влагалище содержит железы и покрыто влажной слизистой оболочкой, населенной микроорганизмами, оно постоянно выделяет слизь с добавлением различных веществ. Это естественный процесс, необходимый для поддержания здоровой микрофлоры, очищения организма от вредных бактерий и удаления отмерших клеток оболочки. Однако, если выделения вызывают дискомфорт, зуд, жжение, боли или воспаление вульвы и влагалища, это может быть признаком патологии.
Таким образом, выделения из влагалища делятся на физиологические (нормальные) и патологические (аномальные).
Нормальные выделения из влагалища
Физиологический выделительный продукт влагалища – это нормальные выделения, характерные для здоровой микрофлоры влагалища. Они представляют собой слизистую разной консистенции – от жидкой до густой, кремовой. Цвет – от прозрачного до желтовато-белого. На белье и ежедневных прокладках вагинальный секрет оставляет беловатые пятна, иногда с легким желтоватым оттенком.
Нормальные выделения состоят из цервикальной слизи, которую вырабатывает шейка матки, отшелушившихся клеток слизистой оболочки, секрета вагинальных желез, бактерий и молочной кислоты.
Количество вагинального секрета зависит от фазы менструального цикла. Так, в начале цикла выделений мало, и они жидкие. Обильные вязкие выделения характерны для середины цикла – овуляции. У женщин репродуктивного возраста среднее количество выделений может достигать 2 мл в сутки – это приблизительно половина чайной ложки.
Однако секреции из влагалища характерны не только для женщин, достигших репродуктивного возраста. У девочек выделения практически отсутствуют, или они минимальны и не очень заметны. Объем выделений увеличивается с началом полового созревания, когда начинают происходить изменения вторичных половых признаков (например, увеличиваются молочные железы, меняется фигура). Под воздействием гормонов происходит изменение микрофлоры влагалища – это признак зрелости репродуктивной системы, ее подготовки к началу месячного цикла и возможной половой активности.
Девочки-подростки часто беспокоятся из-за вагинальных выделений, но не решаются об этом спросить. Это может привести к потере уверенности в себе.
Во время начала менструации выделения становятся обильными, жидкими, с большим количеством крови и сгустков. Это происходит из-за активного отторжения эндометрия – слоя слизистой оболочки, которая покрывает полость матки для возможной беременности. Обычно к 4-5-му дню кровянистые выделения уменьшаются, становятся темнее и в конце концов прекращаются.
У беременных объем ежедневных выделений из влагалища увеличивается из-за усиленного кровоснабжения репродуктивной системы, уровня половых гормонов эстрогена и прогестерона. Химически выделения могут стать более кислыми для защиты плода, но это не вызывает дискомфорта.
Подчас, когда женщина находится в состоянии беременности, количество выделений увеличивается, однако это обычно не приносит дискомфорта
У женщин в период менопаузы количество выделений значительно уменьшается, становясь почти незаметными. Это происходит из-за снижения уровня женских половых гормонов и постепенного исчезновения функции репродуктивной системы. Влагалище становится менее эластичным, возникает ощущение сухости, иногда возникает боль во время полового акта.
Патологические выделения из влагалища
Если выделения из влагалища стали необычными по цвету, запаху и объему, а также вызывают неприятные ощущения, необходимо обратиться к врачу за медицинской помощью, поскольку нормальные выделения без резкого запаха являются признаком здоровья репродуктивной системы.
При наличии патогенной микрофлоры во влагалище происходят изменения: количество некоторых микроорганизмов увеличивается, других — уменьшается. Нарушается баланс кислотности и щелочности, снижается иммунитет слизистой оболочки.
Кроме того, активность патогена может привести к воспалению влагалища, наружных половых органов и репродуктивной системы. Это может отразиться на репродуктивной функции, в сложных случаях — стать причиной бесплодия, а при наступлении беременности — привести к неспонтанному прерыванию беременности (выкидышу) и необратимым отклонениям в развитии плода.
Основные индикаторы аномальных выделений из влагалища:
- неприятный запах — гнилостный, затхлый, напоминающий запах сырой рыбы;
- необычный цвет — зелёный, сероватый, жёлтый, серо-белый;
- необычная консистенция — пенистая, комковатая, творожистая;
- обильные выделения — большой объем вагинального секрета;
- зуд, воспаление, покраснение в области влагалища и вульвы;
- боль при мочеиспускании;
- боль при вагинальном половом акте.
Причины возникновения патологических выделений из влагалища
В большинстве случаев патологические выделения появляются из-за наличия болезнетворных микроорганизмов, которые проникают во влагалище, прикрепляются к слизистой оболочке и вызывают нарушение нормальной микрофлоры.
Среди наиболее распространенных заболеваний, которые влияют на характер вагинального секрета, можно выделить бактериальный вагиноз, вагинальный кандидоз, трихомониаз, хламидийная инфекция и гонорея.
Важно понимать, что по одному лишь характеру выделений нельзя сделать точный диагноз. Для этого необходимы лабораторные исследования мазка из влагалища, а иногда – анализ крови. Однако наличие нетипичных выделений – четкий сигнал репродуктивной системы о том, что ее здоровье находится под угрозой.
Вагинальный кандидоз – одна из причин нетипичных выделений из влагалища
Бактериальный вагиноз
Бактериальный вагиноз — это состояние влагалища, при котором уровень молочнокислых бактерий значительно снижается. Эти бактерии обычно присутствуют в нормальной микрофлоре и помогают поддерживать кислотно-щелочной баланс.
Пониженная кислотность способствует размножению условно-патогенных микроорганизмов, которые также обитают в влагалище и в небольших количествах приносят пользу. Но если количество лактобактерий уменьшается, среда становится более щелочной, что благоприятствует активному росту патогенных микроорганизмов.
Вызывателями бактериального вагиноза могут быть условно-патогенные бактерии, включая Gardnerella vaginalis, Atopobium vaginae, Mobiluncus spp., Veillonella spp. и другие.
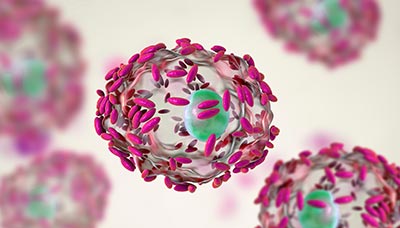
Палочки условно-патогенного организма Gardnerella vaginalis (розовые зёрнышки) покрывают эпителиальные клетки вагинального секрета.
Часто встречаемые причины бактериального вагиноза:
- многие половые партнёры;
- несоблюдение личной гигиены;
- частое применение спринцевания, антисептических препаратов (как, например, мирамистина) без консультации врача;
- повреждения слизистой оболочки влагалища;
- терапия антибиотиками;
- нарушения гормонального баланса.
Признаки бактериального вагиноза — наличие обильных выбросов с запахом «рыбы» белого или светло-серого цвета, иногда пенистые, зуд и жжение в области входа во влагалище, а также дискомфорт в области внешних половых органов и боль во время полового акта (диспареуния).
При бактериальном вагинозе выделения из влагалища обильные, беловато-серые и плотные, по запаху напоминают тухлую рыбу.
Диагностика бактериального вагиноза включает измерение кислотности влагалища — pH-метрию, аминотест, а также изучение микрофлоры влагалища лабораторными методами. Профилактические исследования на различные инфекции, передаваемые половым путем, назначаются по усмотрению гинеколога в рамках дифференциальной диагностики.
Главная цель терапии бактериального вагиноза – восстановить баланс микрофлоры во влагалище, снизить численность условно-патогенных микроорганизмов и компенсировать дефицит лактобактерий. Для достижения этой цели врач может назначить антибактериальные препараты и вагинальные свечи.
Молочница
Кандидоз, или вагинальный кандидоз, – это инфекционное заболевание, возникающее из-за активного роста условно-патогенного грибка рода Candida. Этот грибок присутствует в нормальной микрофлоре влагалища, но при уменьшении количества лактобактерий или ослаблении иммунной системы кандида начинает множиться быстрее.
Преимущественно в 80-90% инцидентов активным агентом молочницы становится Candida albicans. Редкие виды встречаются в специфических случаях: при продолжительном прогрессировании молочницы, с диагностированным сахарным диабетом, а также у женщин с иммунодефицитом. Передается половым путем.
Кандидоз чаще всего вызывается микроскопическими грибами Candida albicans в 80-90% случаев
Типичные источники кандидоза:
- Понижение иммунитета, включая местный;
- Заболевания эндокринной системы, воздействующие на обмен веществ, – сахарный диабет, нарушения щитовидной железы;
- Ношение тесной одежды – облегающие брюки, синтетические леггинсы;
- Регулярное использование гигиенических прокладок;
- Применение антибиотиков, кортикостероидов, иммунодепрессантов;
- Длительное использование внутриматочных противозачаточных средств, влагалищных диафрагм, спермицидов;
- Частое промывание влагалища;
- Нарушения гормонального баланса.
К основным проявлениям кандидоза относятся выделения белого цвета, зуд и жжение в области вульвы и влагалища, болезненное мочеиспускание (дизурия), иногда – боль во время полового акта (диспареуния).
При кандидозе выделения из влагалища белые, необычно густые и творожистые.
Молочницу диагностирует специалист-гинеколог. После осмотра и сбора жалоб врач может назначить лабораторные анализы на грибок Candida и общее исследование микрофлоры влагалища.
Основная задача при лечении молочницы – восстановление нормальной микрофлоры влагалища. Дозировку противогрибковых препаратов и продолжительность лечения определяет врач-гинеколог, опираясь на результаты лабораторных исследований.
Трихомониаз
Трихомонадный вагинит, или трихомониаз, – инфекционное заболевание, передаваемое преимущественно половым путем (ИППП). Реже трихомониаз передается от матери к ребенку во время родов. Инфекция, как правило, поражает не только репродуктивную систему, но и мочевыводящие пути.
Инкубационный период заболевания длится от 3 дней. У 20-40% людей заболевание протекает бессимптомно.
Заразительный агент трихомониаза – это патогенный одноклеточный организм Trichomonas vaginalis. Источником и носителем инфекции могут быть как женщины, так и мужчины.
Trichomonas vaginalis – это вид одноклеточных простейших, вызывающий трихомониаз
Факторы, которые могут способствовать развитию трихомониаза:
- незащищенный половой контакт с зараженным партнером;
- случайные сексуальные связи;
- наличие других инфекций половых путей – например, бактериального вагиноза или кандидоза.
Признаки трихомонадного вагинита включают в себя выделения из влагалища серо-желтого цвета, часто пенистые, с неприятным запахом. Также возникает зуд и жжение в области половых органов, могут возникнуть боли при мочеиспускании и половом акте. Слизистая оболочка вульвы краснеет и отекает.
Выделения из влагалища при трихомониазе имеют серо-желтый цвет, часто пенистые, с неприятным запахом.
Диагностика трихомониаза включает микроскопию соскобов из урогенитального тракта и цервикального канала, анализ на бактерии, а также специальный анализ на Trichomonas vaginalis.
Чаще всего лечение трихомониаза предполагает применение противомикробного препарата обоим супругам.
Хламидийная инфекция
Инфекция хламидиозом в урогенитальной области является одним из наиболее часто встречающихся заболеваний, передаваемых через половой контакт. Новорожденные могут заразиться хламидиозом от своих матерей еще в утробе или во время родов.
Причиной хламидийной инфекции является бактерия Chlamydia trachomatis.
Инкубационный период этого заболевания составляет 7–14 дней, после чего могут возникнуть первые симптомы. Однако у большинства женщин (70–95%) и у половины мужчин хламидиоз протекает бессимптомно, что способствует его распространению.
Существуют факторы, которые могут способствовать развитию хламидийной инфекции:
- половой контакт без презерватива с инфицированным партнером;
- случайные сексуальные связи;
- наличие других инфекций в области половых органов.
Признаки урогенитальной инфекции хламидиями, если они проявляются, включают в себя необычные выделения слизисто-гнойного характера, кровянистые выделения между месячными, боли и дискомфорт при мочеиспускании и половом контакте, а также боль в нижней части живота.
При хламидийной инфекции выделения из влагалища имеют слизисто-гнойный характер.
Диагностику хламидиоза проводит врач-гинеколог. Он может назначить лабораторное исследование соскоба из урогенитального тракта, а также анализ на наличие хламидий.
Лечение хламидийной инфекции осуществляется при помощи антибиотиков.
Гонорея
Гонококковая инфекция (гонорея, или триппер) — это заболевание, которое передается половым путем, а также во время родов. Бытовым путем инфекция не распространяется.
Патоген гонореи — бактерия Neisseria gonorrhoeae.
Инкубационный период гонококковой инфекции длится от 1 до 10 суток. В это время проявления болезни отсутствуют, однако человек, являющийся носителем бактерии, может заражать других.
Причины возникновения гонореи:
- Секс без презерватива с инфицированным партнером;
- Случайные сексуальные контакты;
- Наличие других инфекций в половой системе.
У женщин гонорея в большинстве случаев (более 70%) протекает без симптомов. Редко проявляются выделения из уретры и влагалища, зуд и жжение, болезненное мочеиспускание, боль во время секса (диспареуния), иногда – боли внизу живота.
При гонорее могут появиться гнойно-слизистые выделения из влагалища желтого или зеленого цвета.
Для выявления гонореи в лаборатории необходимо провести анализ мазка из урогенитального тракта на наличие микрофлоры и инфекций, передаваемых половым путем, включая гонококк.
Лечение гонококковой инфекции проводится при помощи антибиотиков.
Диагностика и лечение патологических выделений из влагалища
Патологические выделения из влагалища не являются самостоятельным заболеванием, а сигнализируют о наличии инфекции в репродуктивной системе. После выявления и излечения причины выделений, микрофлора влагалища восстанавливается, и симптомы исчезают.
Обычно, заболевания, связанные с выделениями из влагалища, подлечиваются антибиотиками или антимикотиками. Продолжительность терапии и восстановления микрофлоры может составить до 2-3 недель. Однако не стоит самостоятельно назначать себе лечение: каждый возбудитель чувствителен к определенным видам антибиотиков, и правильно подобрать их может только врач после осмотра и изучения результатов лабораторных исследований.
К какому специалисту обратиться при проблемных выделениях из влагалища
Диагностика и лечение заболеваний женской репродуктивной системы осуществляется врачом-гинекологом. Специалист соберет анамнез – спросит о половых контактах, использованных методах контрацепции, перенесенных инфекционных заболеваниях, а также о симптомах и их продолжительности.
Лечение заболеваний влагалища проводит гинеколог.
После проведения опроса врач осмотрит влагалище на гинекологическом кресле и, если необходимо, возьмет мазок.
В конце консультации гинеколог может назначить дополнительные исследования или, если диагноз ясен, обсудить план лечения и выписать необходимые лекарства.
Какие анализы нужно сдать при патологических выделениях из влагалища
Для ускорения процесса лечения желательно сдать комплексный анализ на наиболее распространенные патогены самостоятельно и принести результаты на прием к врачу.
Однако следует понимать, что многие инфекционные заболевания половых путей имеют схожие симптомы. Точное диагноз может поставить только специалист после осмотра влагалища и шейки матки.
Как предотвратить возникновение неприятных выделений из влагалища
Чаще всего, реакцией организма на инфекции, передающиеся половым путем, становятся различные выделения из влагалища. Для предотвращения заражения рекомендуется избегать контакта с потенциально заразными людьми или использовать презервативы во время полового акта.
Кроме того, подросткам и женщинам, ведущим активную половую жизнь, важно регулярно посещать гинеколога один раз в год для проверки и поддержания репродуктивного здоровья.
Женщинам, имеющим половую активность, рекомендуется проходить гинекологический осмотр раз в год.
Также необходимо соблюдать правила интимной гигиены:
- Проводить ежедневное подмывание наружных половых органов – вульвы. Для этого можно использовать специальные средства для интимной гигиены. При этом нужно подмываться с переди назад – от вульвы к заднему проходу, а не наоборот.
- Вытирать вульву отдельным полотенцем, которое необходимо стирать не реже одного раза в неделю.
- В случае длительных поездок или невозможности проводить регулярное подмывание, целесообразно использовать специальные влажные салфетки для интимной гигиены.
- Не выполнять спринцевание влагалища без назначения врача, особенно перед походом к гинекологу. Эта процедура может нарушить естественный баланс микрофлоры и повредить полезные бактерии или изменить клиническую картину при осмотре. Влагалище способно очищаться самостоятельно с помощью природных выделений.
- Изменять гигиенические средства защиты каждые 3-4 часа, включая тампоны, прокладки и менструальные чаши. В теплой и влажной среде микроорганизмы могут активно размножаться. Соприкосновение вульвы и влагалища с ними может привести к инфекционным заболеваниям.
- Предпочитать белье из натуральных материалов, поскольку синтетические ткани плохо пропускают воздух и способствуют созданию парникового эффекта в области промежности. Сочетание влаги, тепла и ограниченной циркуляции воздуха – благоприятные условия для размножения бактерий.
Способы укрепления иммунитета вагинальной флоры
Для укрепления иммунитета вагинальной флоры необходимо прежде всего обратить внимание на питание и образ жизни. Важно употреблять достаточное количество фруктов, овощей, зелени и белков, чтобы обеспечить организм необходимыми витаминами и минералами. Также стоит избегать излишнего употребления сладкого, жирного и острой пищи, так как это может нарушить микрофлору влагалища.
Влияние питания и образа жизни на здоровье влагалища
| Фактор | Влияние на здоровье влагалища |
|---|---|
| Питание | Правильное питание, богатое витаминами и минералами, способствует укреплению иммунитета вагинальной флоры и предотвращению развития инфекций. Особенно важны витамины С, Е и группы В, которые улучшают общее состояние слизистой оболочки влагалища. |
| Физическая активность | Регулярные физические упражнения способствуют улучшению кровообращения в тазовой области, что способствует поддержанию здоровья влагалища. |
| Гигиена | Соблюдение основных принципов гигиены в интимной зоне помогает предотвращению различных инфекций и поддержанию здоровья влагалища. |
| Стресс | Постоянные стрессы могут негативно сказываться на иммунной системе, что увеличивает риск развития вагинальных инфекций. Для поддержания здоровья влагалища важно находить способы релаксации и борьбы со стрессом. |
Важно помнить, что забота о здоровье влагалища начинается с приведения в порядок питания и образа жизни. Сбалансированное питание, регулярные тренировки, соблюдение гигиены и управление стрессом – ключевые компоненты для поддержания здоровья женской интимной зоны.
Симптомы и признаки различных инфекций влагалища
В данном разделе мы рассмотрим признаки различных инфекций, которые могут возникнуть во влагалище. Вовремя выявленные симптомы позволяют быстро определить причину дисбаланса и предпринять необходимые меры для восстановления здоровья.
При наличии инфекции во влагалище женщина может испытывать различные симптомы, такие как:
- выделения из влагалища, которые отличаются по цвету, консистенции и запаху;
- зуд или жжение в интимной зоне;
- болезненность или дискомфорт во время полового акта;
- чувство дискомфорта при мочеиспускании;
- изменения в общем состоянии организма – слабость, повышенная утомляемость и другие неспецифические проявления.
Очень важно обратить внимание на данные симптомы и не откладывать визит к врачу. Только профессионал сможет поставить правильный диагноз и назначить соответствующее лечение, основанное на индивидуальных особенностях пациента.
Эффективные методы борьбы с различными типами вагинальных инфекций
При обнаружении вагинальной инфекции важно немедленно начать лечение, чтобы предотвратить возможные осложнения и вернуть влагалище к здоровому состоянию. Существует несколько эффективных способов борьбы с различными видами вагинальных инфекций, которые подробно описаны ниже.
Первый метод лечения заключается в применении антибиотиков, которые помогают уничтожить патогенные бактерии или грибки, вызвавшие инфекцию. Важно при этом следовать рекомендациям врача относительно дозировки и продолжительности приема препаратов.
Второй способ лечения заключается в применении пребиотиков или пробиотиков, которые способствуют восстановлению здоровой микрофлоры влагалища и подавлению размножения патогенных микроорганизмов.
Третий метод борьбы – использование местных препаратов в виде кремов, свечей или гелей, которые помогают устранить симптомы инфекции, облегчают зуд и жжение, а также способствуют восстановлению здоровой среды во влагалище.
Четвертый метод – важное значение имеет общая гигиена и уход за интимной зоной. Регулярное мытье с использованием специальных мягких гигиенических средств помогает предотвратить повторное появление инфекций.
Наконец, пятым способом лечения считается поддержание здорового образа жизни, включая сбалансированное питание, отказ от вредных привычек и умеренные физические нагрузки. Это способствует укреплению иммунитета и предотвращению воспалительных процессов во влагалище.
Видео по теме:
Вопрос-ответ:
Какова основная функция влагалища?
Основная функция влагалища заключается в том, чтобы служить каналом для прохождения спермы к матке и предотвращать попадание инфекций в репродуктивные органы.
Из чего состоит стенка влагалища?
Стенка влагалища состоит из мышц, слизистой оболочки и различных желез, которые выделяют секрет для смазывания и очищения влагалища.
Какие функции выполняют различные железы во влагалище?
Различные железы во влагалище выполняют функцию выделения секрета, который помогает смазывать и очищать влагалище, а также поддерживать его оптимальную среду для здоровья.
Каким образом эластичность влагалища обеспечивает комфорт во время полового акта?
Эластичность влагалища позволяет ему растягиваться и приспосабливаться под размер партнёра, обеспечивая комфорт и удовольствие во время полового акта.





