Жировой гепатоз – это наиболее частое хроническое заболевание печени. По данным статистики, неалкогольное жировое заболевание печени диагностируется у 6,3-33% взрослых по всему миру. У пациентов с ожирением этот процент еще выше: достигает 62-93%.
Пик заболеваемости у мужчин и женщин приходится на возраст 40-50 лет.
Механизм развития жирового гепатоза довольно сложен и включает в себя влияние внешних факторов (питание и уровень физической активности), гормональные особенности и генетическую предрасположенность.
Одним из основных триггеров этого заболевания считается инсулинорезистентность – состояние, при котором клетки становятся нечувствительными к гормону инсулину.
Глюкоза способна самостоятельно проникать в клетки головного мозга, почек и надпочечников, нервных волокон, сетчатки глаз – эти органы называются инсулинонезависимыми. В остальных клетках глюкозе требуется помощник – эту функцию выполняет инсулин.
При инсулинорезистентности клетки не реагируют на инсулин и не пропускают глюкозу внутрь. Это приводит к тому, что органы и ткани не получают нужного питания, а уровень глюкозы в крови остается высоким, что нарушает углеводный и липидный обмен, а также способствует образованию большого количества свободных жирных кислот в организме.
Когда они входят в печень, они наносят ущерб мембранам гепатоцитов. Гепатоциты – это клетки печени, которые составляют от 60 до 80% ее массы. Они отвечают за синтез и хранение белков, производство холестерина и детоксикацию.
В нормальном состоянии липиды должны преобразовываться в печени в другие вещества, необходимые для правильного функционирования пищеварительной системы. Однако вместо этого они проникают внутрь гепатоцитов и накапливаются там. Ткань печени на участках жировой инфильтрации ИнфильтрацияПропитывание ткани каким-либо веществом. становится плотной и уже не способна выполнять свои функции. Это приводит к развитию стеатоза – начальной стадии неалкогольного жирового гепатоза.
Со временем начинается хроническое воспаление в печени. Появляется стеатогепатит — заболевание, неинфекционное воспаление, которое без лечения может привести к фиброзу, печеночной недостаточности, энцефалопатии и даже к печеночной коме.
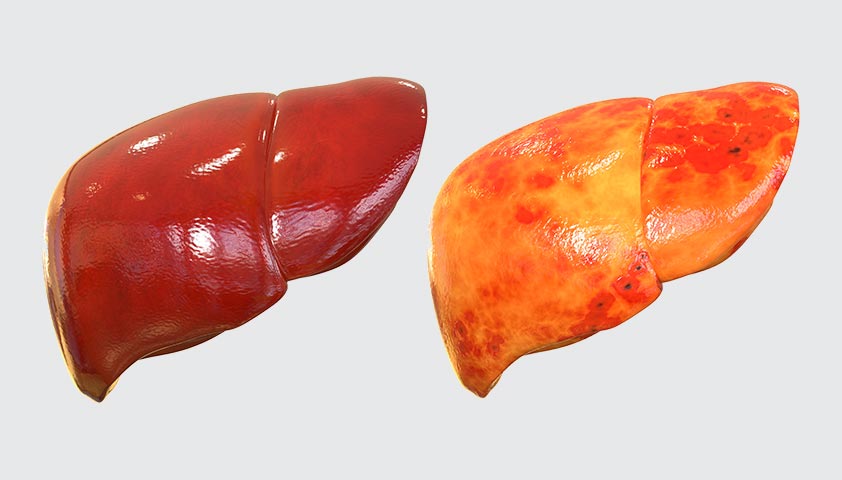
Слева — здоровая печень, справа — жировой гепатоз, неалкогольная жировая болезнь печени
Причины и факторы риска развития жирового гепатоза, неалкогольной жировой болезни печени
Причины болезни пока не известны, однако известны факторы, существенно повышающие риск развития жирового гепатоза.
Факторы риска развития НАЖБП:
- инсулинорезистентность — невосприимчивость клеток к инсулину;
- метаболический синдром — комплекс нарушений, который может привести к патологиям эндокринной и сердечно-сосудистой системы (ожирение, атеросклероз, инсулинорезистентность, предиабет и сахарный диабет 2-го типа);
- сахарный диабет 2-го типа;
- высокий уровень холестерина в крови;
- артериальная гипертензия;
- генетические предпосылки (мутации в некоторых генах могут привести к неалкогольной жировой болезни печени);
- ожирение;
- малоподвижный образ жизни;
- нерациональное питание — большое количество сахара, простых углеводов и трансжиров в рационе;
- прием некоторых лекарственных препаратов — гормональных, противоопухолевых;
- редкие генетические заболевания, например болезнь Вильсона — Коновалова, при которой в организме накапливается большое количество меди;
- избыточный бактериальный рост в тонком кишечнике.

Излишний вес — один из факторов риска возникновения неалкогольной жировой болезни печени
Типы жирового гепатоза (неалкогольной жировой болезни печени)
Согласно гистологическим характеристикам ГистологияОдин из способов постановки диагноза, при котором образцы тканей, полученные при биопсии, исследуются под микроскопом. выделяются три формы НАЖБП — стеатоз, стеатогепатит и цирроз.
При стеатозе жир накапливается в клетках печени, при этом их структура неизменна. При стеатогепатите структура гепатоцитов нарушается. В печени начинается хроническое воспаление. При циррозе в печени происходит рост соединительной ткани и орган перестает функционировать должным образом.
Для выявления активности болезни используется классификация, которая учитывает различные критерии, такие как проникновение жиров в ткани печени, воспаление лобул Воспаление лобулВоспаление сегментов печени — небольших (до 2,5 мм в диаметре) областей печени. и дистрофия клеток печени (нарушение их структуры).
Каждый критерий оценивается определенным количеством баллов. Например, отсутствие очагов воспаления и измененных гепатоцитов в печени — это 0 баллов; 2-4 очага воспаления и 34-66% жировых гепатоцитов — 6 баллов.
Максимальное количество баллов — 8, минимальное — 0.
В зависимости от итогового количества баллов можно определить, есть ли у человека стеатогепатит или нет.
От 0 до 3 баллов — отсутствие стеатогепатита, от 3 до 5 баллов — граничное состояние, более 5 баллов — диагностика стеатогепатита.
Признаки жирового гепатоза (неалкогольной жировой болезни печени)
На первоначальном этапе жировой гепатоз часто протекает бессимптомно и может быть обнаружен лишь случайно, например, во время биохимического анализа крови или УЗИ.
По статистике, в большинстве случаев люди обращаются к врачу с уже имеющимися симптомами заболеваний, связанных с НАЖБП, такими как повышенное давление, ожирение, признаки сахарного диабета. В подобных случаях жировой гепатоз обычно становится неожиданным диагнозом.
Основные признаки неалкогольной жировой болезни печени:
- появление слабости и утомляемости;
- проблемы с нарушением сна;
- напряжение из-за метеоризма;
- нарушение стула и дисбактериоз;
- ощущение тошноты;
- ощущение тяжести и неприятные боли в правом подреберье.
Осложнения жирового гепатоза (неалкогольной жировой болезни печени)
Без адекватного лечения жировой гепатоз может привести к серьезным осложнениям, которые угрожают не только здоровью, но и самому существованию человека.
Основные осложнения жирового гепатоза:
- развитие цирроза печени — патологическое состояние, при котором здоровая ткань органа постепенно заменяется рубцами;
- внутренние кровотечения большого объема;
- образование гепатоцеллюлярной карциномы — злокачественной опухоли печени;
- появление печеночной недостаточности;
- развитие печеночной комы — тяжелого нарушения функции центральной нервной системы, которое возникает в условиях хронической печеночной недостаточности.
К какому врачу обращаться при симптомах жирового гепатоза
Осуществление диагностики и лечения жирового гепатоза возлагается на гастроэнтеролога или гепатолога – врача, специализирующегося на заболеваниях печени.
При осмотре пациента врач проводит сбор анамнеза, после чего осуществляет осмотр, во время которого производит оценку общего состояния пациента, а также изучает размер и форму печени. Для уточнения диагноза специалист может направить пациента на лабораторные и инструментальные исследования.
Лабораторная диагностика
Для оценки состояния пациента проводится общий (клинический) анализ крови.
В постановке диагноза помогает биохимическое исследование крови. При жировом гепатозе могут наблюдаться повышенные уровни печеночных ферментов АЛТ (аланинаминотрансферазы), АСТ (аспартатаминотрансферазы), а также других показателей – гамма-ГТ, щелочной фосфатазы, общего и прямого билирубина.
Выявить нарушения обмена жиров помогают целевые анализы на холестерин, триглицериды, аполипопротеины.
Определить или опровергнуть наличие сахарного диабета — одну из возможных причин жирового гепатоза — позволяют комплексные исследования уровня глюкозы, гликированного гемоглобина и инсулина, а также глюкозотолерантный тест.
Оценить степень инсулинорезистентности помогает определение индекса HOMA-IR.
Также при подозрении на неалкогольную жировую болезнь печени рекомендуется провести коагулограмму — это исследование позволяет оценить способность крови к свертыванию.
Инструментальная диагностика
Один из основных методов инструментальной диагностики жирового гепатоза — УЗИ печени. Это исследование позволяет оценить размеры и структуру печени, выявить области, пораженные жировым гепатозом.
Если при УЗИ обнаружены признаки стеатоза печени, необходимо оценить риск развития фиброза. Для этой цели используется расчетный индекс FIB-4.
Формула для расчета индекса следующая:
FIB-4 = возраст пациента (в годах) * АСТ (ед/л) / тромбоциты (109/л) * √ АЛТ (ед/л).
Если полученное значение меньше 1,45, то с вероятностью 90% фиброза печени нет. Значение от 1,45 до 3,25 является серой зоной. Значение выше 3,25 с большой долей вероятности указывает на выраженный фиброз.
Дополнительно пациенту могут назначить магнитно-резонансную томографию (МРТ) органов брюшной полости. Основное преимущество МРТ заключается в возможности получить изображение органа в любой плоскости.
Определить приблизительную стадию фиброза печени помогает транзиентная эластография (ТЭ) – измерение упругости печеночной ткани. Самые точные результаты ТЭ дает при выраженном фиброзе. В то же время данное исследование не способно оценить воспалительный процесс в печени. Также оно бесполезно для пациентов с избыточным весом.
Альтернативой транзиентной эластографии является ультразвуковая эластография сдвиговой волной. Этот метод позволяет отслеживать состояние печени в динамике.
В некоторых случаях необходимо выполнить биопсию печени. Этот метод позволяет оценить степень стеатоза, область воспалительного процесса в органе, а также степень фиброзных изменений.
Методы лечения жирового гепатоза
Комплексное лечение жирового гепатоза включает в себя несколько шагов. В первую очередь рекомендуется пациенту изменить свой образ жизни: отказаться от курения и употребления алкоголя, придерживаться правильного питания и вести более активный образ жизни. Уже даже небольшая потеря веса (3–5%) может значительно улучшить обмен углеводов и жиров в организме.
Также важно прекратить прием лекарств, которые могут быть токсичными для печени (за исключением тех, от которых польза превышает потенциальные риски).
Препараты, применяемые при лечении жирового гепатоза:
- глюкозоснижающие (например, метформин);
- гиполипидемические (уменьшают уровень холестерина в крови).
В некоторых странах СНГ выделена отдельная группа препаратов под названием “гепатопротекторы”. Считается, что они способны защитить клетки печени от повреждений, однако эффективность таких лекарств доказать сложно.
Пациентов с наличием НАЖБП и выраженным циррозом могут рекомендовать к проведению трансплантации печени.
Перспективы жирового гепатоза
При своевременном начале лечения на ранних стадиях жирового гепатоза прогноз, как правило, будет благоприятным. В случае осложнений существует риск летального исхода.
Профилактика жирового гепатоза
Чтобы предотвратить развитие жирового гепатоза, необходимо вести здоровый образ жизни – следить за питанием, уделить внимание физической активности и воздержаться от употребления алкоголя.
Tакже важно контролировать вес, чтобы поддерживать нормальный ИМТ (индекс массы тела).
Источники
- Силивончик Н.Н. Неалкогольная жировая болезнь печени: в фокусе фруктоза / Н.Н. Силивончик, М.В. Штонда // Гепатология и гастроэнтерология. 2021. № 5(2). С. 118–123.
- Биек А.Ю., Саитов А.Р., Добрынина И.Ю., Арямкина О.Л. Метаболически ассоциированная неалкогольная жировая болезнь печени // Вестник СурГУ. Медицина. 2021. № 3 (49). С. 14–19.
- Буеверов А.О., Богомолов П.О. Неалкогольная жировая болезнь печени без ожирения: проблема, ожидающая решения // Терапевтический архив. 2017. № 12(2). С. 226–232.
- Лазебник Л.Б. и соавт. Неалкогольная жировая болезнь печени у взрослых: клиника, диагностика, лечение. Рекомендации для терапевтов, третья версия // Экспериментальная и клиническая гастроэнтерология. 2021. № 7(7). С. 7–43.
- Алкогольная болезнь печени : клинические рекомендации / Научное общество гастроэнтерологов России, Российское научное медицинское общество терапевтов. 2019.
Способы диагностики жирового гепатоза
Для выявления жирового гепатоза необходимо провести специальные медицинские процедуры, которые помогут установить наличие и степень заболевания. Существуют различные методы исследования, позволяющие определить наличие жировых отложений в печени и различить их от других патологий.
Основными методами диагностики жирового гепатоза являются:
- Ультразвуковое исследование печени – позволяет определить увеличение размеров печени и наличие жировых отложений;
- Компьютерная томография – более точный метод диагностики, который позволяет увидеть откладывание жира в печени и оценить его объем;
- Биохимические анализы крови – позволяют определить уровень жиров и ферментов печени, что может свидетельствовать о наличии жирового гепатоза;
- Магнитно-резонансная томография – метод, позволяющий более детально изучить печень и определить степень ее повреждения;
- Биопсия печени – инвазивный метод диагностики, который используется в случае неоднозначных результатов других исследований.
Выбор метода диагностики зависит от индивидуальных особенностей пациента и степени развития заболевания. Точное диагностирование жирового гепатоза позволяет своевременно начать лечение и предотвратить возможные осложнения.
Традиционные и современные методы лечения жирового гепатоза
В данном разделе мы рассмотрим способы борьбы с жировым гепатозом, как традиционные, так и современные методы его лечения. Настоящие методы могут помочь в борьбе с этим заболеванием и предотвратить возможные осложнения.
| Традиционные методы лечения Основанные на давних техниках, традиционные методы включают в себя такие способы как диета и физическая активность. Специальное питание, богатое питательными веществами, и умеренные физические упражнения могут помочь улучшить работу печени и снизить жировое отложение. |
| Современные методы лечения С развитием медицины появились новые методы лечения жирового гепатоза. Это включает в себя применение лекарственных препаратов, процедур, и хирургические вмешательства в тяжелых случаях. Современные методы помогают не только справиться с симптомами, но и устранить причину заболевания, что позволяет предотвратить возникновение новых проблем в будущем. |
Последствия и последующее лечение жирового гепатоза
Последствия неалкогольного жирового заболевания печени могут быть серьезными и привести к развитию опасных состояний. Нарушения жирового обмена могут вызвать различные осложнения, такие как воспаление печени, цирроз, а также увеличить риск развития онкологических заболеваний.
- Повышенный уровень жиров в печени может привести к нарушению работы органа и ухудшению обмена веществ в организме.
- Длительное прогрессирование неалкогольного жирового гепатоза может привести к развитию цирроза печени, что является серьезным осложнением и требует комплексного лечения.
- Пациенты с диагностированным жировым гепатозом должны соблюдать специальный рацион, исключить из рациона жирные и жареные продукты, обогатить рацион фруктами, овощами и зерновыми.
- Особое внимание следует уделить физической активности, так как умеренные физические нагрузки помогают снизить уровень жиров в печени и улучшают общее самочувствие.
Видео по теме:
Вопрос-ответ:
Какие причины приводят к развитию жирового гепатоза?
Основными причинами развития жирового гепатоза являются ожирение, сахарный диабет, высокий уровень холестерина в крови, а также некоторые генетические факторы.
Какие симптомы сопутствуют жировому гепатозу?
Жировой гепатоз часто протекает бессимптомно. В некоторых случаях могут возникнуть утомляемость, боль в правом верхнем квадранте живота, нарушения стула, тошнота.
Какова диагностика жирового гепатоза?
Для диагностики жирового гепатоза используются УЗИ органов брюшной полости, пункция печени для анализа тканей, биохимические анализы крови на уровень ферментов печени.
Каковы методы лечения жирового гепатоза?
В лечении жирового гепатоза важную роль играют коррекция питания, физическая активность, отказ от вредных привычек, прием препаратов для улучшения функции печени.
Каков прогноз жирового гепатоза?
Прогноз варьируется в зависимости от степени повреждения печени. При своевременном обращении к врачу, соблюдении всех рекомендаций и коррекции образа жизни прогноз чаще всего благоприятный.
Чем вызвано жировое гепатозом и почему оно так распространено?
Заболевание развивается из-за накопления жира в клетках печени, что может быть вызвано ожирением, диетой богатой жирами и углеводами, сахарным диабетом, синдромом метаболического сдвига и другими факторами. В настоящее время ожирение является одной из главных причин развития неалкогольного жирового гепатоза. Поэтому, у пациентов с ожирением риск развития этого заболевания выше, чем у остальных.
Какие симптомы сопровождают жировое гепатозом и как его диагностировать?
Жировой гепатоз часто бывает бессимптомным или с минимальными проявлениями, такими как утомляемость и дискомфорт в правом верхнем квадранте живота. Для диагностики обычно используются ультразвуковое исследование печени, компьютерная томография, биохимические анализы крови, включая уровень трансаминаз и маркеров воспаления.





